深部感覚の評価手順|位置覚・振動覚と記録の型
深部感覚評価で先に決めるべきなのは、知識量より手順の固定です。位置覚 → 振動覚 → 動作照合の順で回し、閉眼・最小可動域・左右各 5 試行をそろえると、ベッドサイドでも再評価しやすい所見になります。本記事は、深部感覚の評価を短時間で標準化したい PT / OT / ST 向けの実装記事です。
このページで答えるのは、深部感覚をどう測り、どう記録し、次に何を確認するかです。詳しい神経解剖や局在推定の深掘りは別記事に譲り、ここでは位置覚・振動覚の手順、所見の読み方、A4 記録用紙の使い方に絞って整理します。
結論:深部感覚は「位置覚 → 振動覚 → 動作照合」で回す
最短で精度を上げるには、位置覚(母趾・手指)で正答率を取り、つづいて振動覚(骨突起)で減弱の程度を確認し、最後に立位・歩行・上肢操作へ照合する流れが実務的です。先に順番を固定しておくと、検者間のズレを減らせます。
特に大事なのは、説明を短くすること、最小可動域で動かすこと、閉眼条件をそろえることです。位置覚は関節を大きく動かすと他の手がかりで当てられやすくなるため、深部感覚そのものの低下を拾いにくくなります。
スマホでは表を横スクロールできます。
| 固定する条件 | 推奨 | 理由 | 記録例 |
|---|---|---|---|
| 反応方法 | 「上 / 下」を口頭で回答 | 反応様式のブレを減らす | 反応:口頭(上 / 下) |
| 視覚条件 | 閉眼で統一 | 視覚代償を除外 | 条件:閉眼 |
| 位置覚の動かし方 | 最小可動域で上下のみ | 推測正答を減らす | 母趾:最小可動域 |
| 試行回数 | 左右各 5 試行を固定 | 経時比較しやすい | 右 4 / 5、左 2 / 5 |
深部感覚の記録用紙 PDF
位置覚・振動覚・動作照合を 1 枚で残したい方へ、A4 の記録用紙を用意しました。評価手順をそろえながら、申し送りと再評価にもつなげやすい構成です。
プレビューを開く
図で先に押さえる:深部感覚評価 3 ステップ
深部感覚評価は、位置覚・振動覚・動作照合の順でそろえると、短時間でも所見が安定しやすくなります。まずは全体の流れを図で確認し、そのあとに各手順のコツへ進むと実施しやすいです。
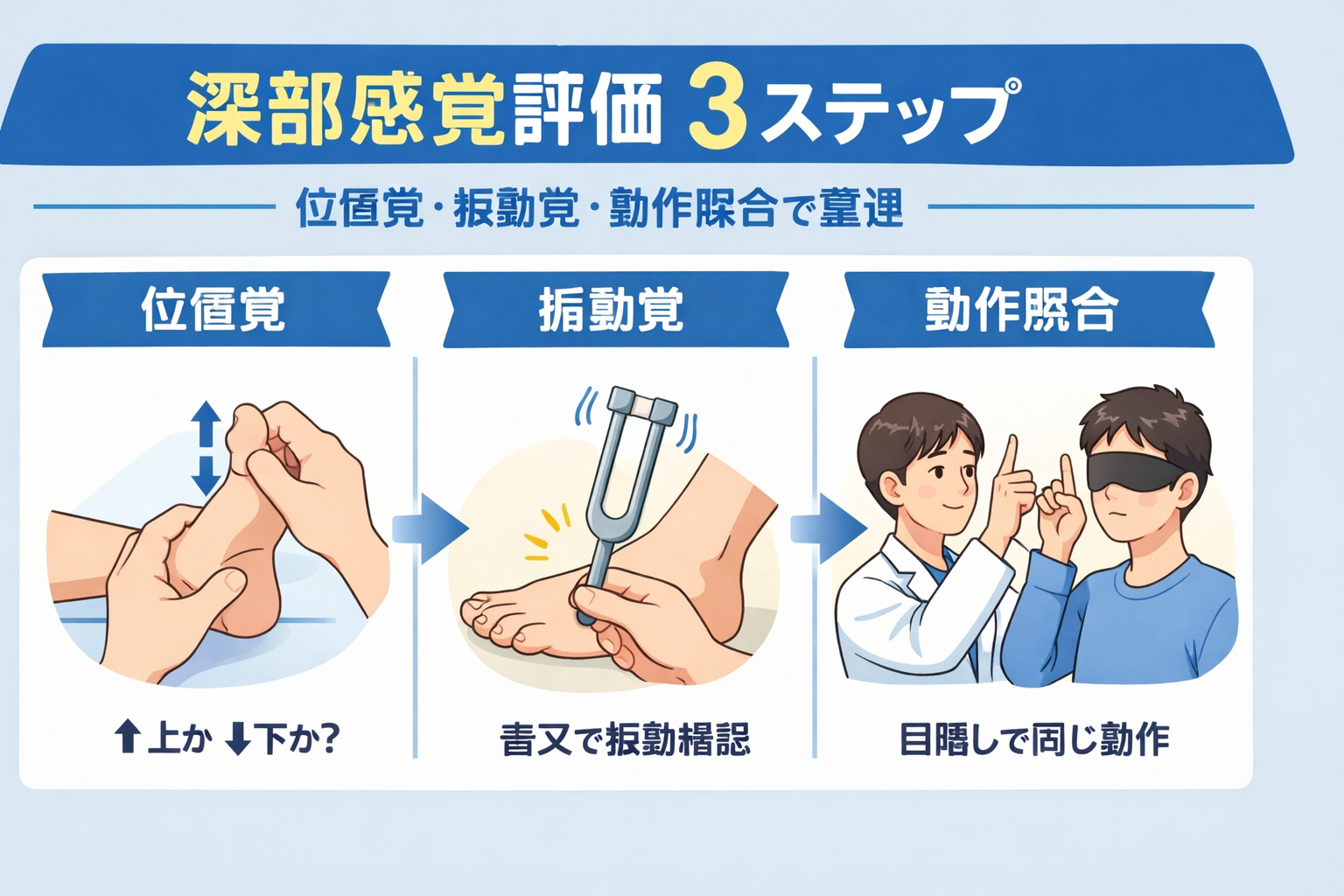
深部感覚とは(臨床で何が決まるか)
深部感覚は、関節や筋・腱などから得る「身体の位置・動き」の情報です。評価対象としては位置覚、振動覚、(広義の)運動覚が中心で、臨床では歩行の不安定、立位でのふらつき、上肢の操作不良の説明に直結します。
表在感覚が「どこが鈍いか」をつかむのに向いているのに対し、深部感覚は「なぜ動作が崩れるか」を補強しやすい評価です。だからこそ、検査所見を単発で終わらせず、最後に動作へ照合するところまでを 1 セットで考えることが重要です。
10 分フロー(スクリーニング → 深掘り)
深部感覚は、全部を細かくやるより、短時間で回せる型を持つほうが臨床で使えます。まず位置覚と振動覚を一定条件で実施し、必要時のみ識別系や追加確認へ進みます。
| 手順 | 何をする | コツ | 記録 |
|---|---|---|---|
| ① 予告と練習 | 反応方法を統一(上 / 下) | 説明 1 文、練習 2 回で切る | 反応様式を 1 行記録 |
| ② 位置覚 | 母趾・手指で上下判別 | 最小可動域、閉眼で実施 | 正答 / 試行(例:3 / 5) |
| ③ 振動覚 | 骨突起で振動の有無を確認 | 左右同条件、開始 / 消失を確認 | 正常 / 減弱 / 消失 |
| ④ 動作照合 | 立位・歩行・操作へ接続 | 所見を機能へ翻訳する | どの場面で崩れるか |
位置覚の手順(要点)
位置覚は、末梢(母趾末節など)を軽く把持し、上下どちらに動いたかを答えてもらう方法が基本です。検者の圧が強すぎたり、可動域が大きすぎると、皮膚感覚や運動の手がかりが混ざり、深部感覚の純粋な低下を見逃します。
実務上は、左右各 5 試行を固定し、正答率で比較すると経時で追いやすくなります。迷ったら「正答 / 試行」で統一し、コメントに実施条件(閉眼・最小可動域)を必ず残します。
| 項目 | 推奨 | NG | 記録例 |
|---|---|---|---|
| 把持部位 | 側面を軽く把持 | 上下面を強くつまむ | 母趾末節側面で実施 |
| 可動域 | 最小可動域で上下のみ | 大きく動かす | 最小可動域で統一 |
| 視覚条件 | 閉眼で統一 | 開眼と混在 | 閉眼条件 |
| 判定 | 正答 / 試行 | 主観のみ | 右 4 / 5、左 2 / 5 |
振動覚の手順(要点)
振動覚は音叉(一般的には 128 Hz )を骨突起に当て、振動の知覚を左右で比較します。開始時点だけでなく「いつ消えたか」を確認すると、減弱の程度を捉えやすくなります。
評価部位と手順を固定し、毎回同じ順序で回すと再現性が上がります。所見は「正常 / 減弱 / 消失」に統一し、必要時に動作上の問題(歩行、段差、暗所)を併記します。
| 項目 | 推奨 | NG | 記録例 |
|---|---|---|---|
| 周波数 | 128 Hz の音叉 | 周波数を混在させる | 128 Hz 使用 |
| 当てる部位 | 骨突起で左右比較 | 毎回部位が異なる | 内果 / 母趾基部で比較 |
| 確認内容 | 開始と消失を確認 | 有無だけで終了 | 右:減弱、左:正常 |
| 結果表現 | 正常 / 減弱 / 消失 | 曖昧表現 | 両側減弱(下肢優位) |
記録テンプレ(そのまま使える型)
深部感覚は、実施そのものより記録語のばらつきで共有が難しくなりやすい評価です。位置覚・振動覚・動作照合の 3 つを同じ並びで残すと、申し送りや再評価がかなり楽になります。
迷ったら、①どこを測ったか ②どうだったか ③動作にどう出たかの順で 3 行に落とします。短くても、条件がそろっていれば十分に比較可能です。
| 場面 | 書き方の型 | 記録例 |
|---|---|---|
| 位置覚 | 部位 + 正答 / 試行 + 条件 | 右母趾 3 / 5、左 5 / 5(閉眼、最小可動域) |
| 振動覚 | 部位 + 判定 + 左右差 | 内果:右減弱、左正常 |
| 動作照合 | 場面 + 崩れ方 | 閉眼立位で左右動揺増大、方向転換で接地感乏しい |
| まとめ | 感覚所見 → 機能への影響 | 深部感覚低下が立位・歩行不安定に関与する可能性あり |
所見の読み方(断定ではなく当たりを付ける)
深部感覚の低下は、単独で病変部位を断定するためではなく、次の評価の優先順位を決めるために使います。分布、反射、上位運動ニューロン徴候、歩行・立位の崩れ方を合わせると、鑑別の方向性が見えます。
特に「暗所で悪化」「足の接地感が乏しい」「段差で不安定」といった訴えは、深部感覚低下の実害を示しやすい所見です。局在を 1 ページで整理したい場合は、感覚障害の局在推定:パターンで読む 2 分フローに分けて確認すると、現ページとの役割が混ざりにくくなります。
現場の詰まりどころ(ここで精度が落ちる)
多いのは、①説明が長い、②閉眼条件が揃わない、③位置覚を大きく動かしてしまう、の 3 つです。これらがあると推測正答が増え、「改善したように見える」誤判定につながります。最優先は条件の固定です。
よくある失敗( OK / NG 早見)
| NG | なぜ起きる? | OK(修正) | 記録のコツ |
|---|---|---|---|
| 位置覚で関節を大きく動かす | 他の手がかりで当てられる | 最小可動域で上下のみ | 実施条件を必ず併記 |
| 開眼 / 閉眼が混在する | 視覚代償で結果が揺れる | 閉眼で統一 | 条件:閉眼と明記 |
| 試行数が毎回違う | 経時比較できない | 左右各 5 試行で固定 | 正答 / 試行で記録 |
| 振動覚を有無だけで終える | 減弱の把握が粗くなる | 開始 / 消失を確認 | 正常 / 減弱 / 消失で統一 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 位置覚と振動覚はどちらを先に測るべきですか?
実務では、まず位置覚で正答率を取り、その後に振動覚で減弱の程度を確認すると流れが安定します。最後に歩行や立位へ照合すると、介入ポイントが明確になります。
Q2. 位置覚の正答率は何回で取るのがよいですか?
左右各 5 試行など、毎回同じ回数で固定する方法が扱いやすいです。「正答 / 試行」で統一すると、再評価時の比較が簡単になります。
Q3. 推測で答えている感じがするときの対処は?
説明を 1 文に短縮し、練習は 2 回で切り、閉眼条件を徹底します。位置覚は最小可動域で実施し、刺激のテンポを一定にすると推測正答が減ります。
Q4. 振動覚は低下しているのに位置覚が保たれることはありますか?
あります。深部感覚の中でも低下の出方はそろわないことがあるため、位置覚と振動覚は分けて評価するのが安全です。どちらが落ちているかで、動作への影響の見え方も変わります。
Q5. 評価を途中で切り上げたほうがよいのはどんなときですか?
疼痛や恐怖が強くなっているとき、指示理解が成立しないとき、疲労や注意低下で反応の一貫性が明らかに落ちているときは、無理に回数を増やさず短時間で区切ったほうが安全です。中断理由も記録に残してください。
次の一手
- 全体像に戻る:神経学的評価ハブ
- 順番をそろえる:感覚検査の実施手順まとめ
参考文献
- Han J, Waddington G, Adams R, et al. Assessing proprioception: A critical review of methods. J Sport Health Sci. 2016;5(1):80-90. DOI: 10.1016/j.jshs.2014.10.004(PMID: 30356896)
- Chong PS, Cros DP. Technology literature review: quantitative sensory testing. Muscle Nerve. 2004;29(5):734-747. DOI: 10.1002/mus.20053(PMID: 15116380)
- Reimer M, Forstenpointner J, et al. Sensory bedside testing: a simple stratification approach for sensory phenotyping. PAIN Reports. 2020;5(3):e820. DOI: 10.1097/PR9.0000000000000820(PMID: 32903958)
著者情報
rehabilikun(理学療法士)

rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



