I3C(臨界的定着疑い)とは|感染前で迷わない結論
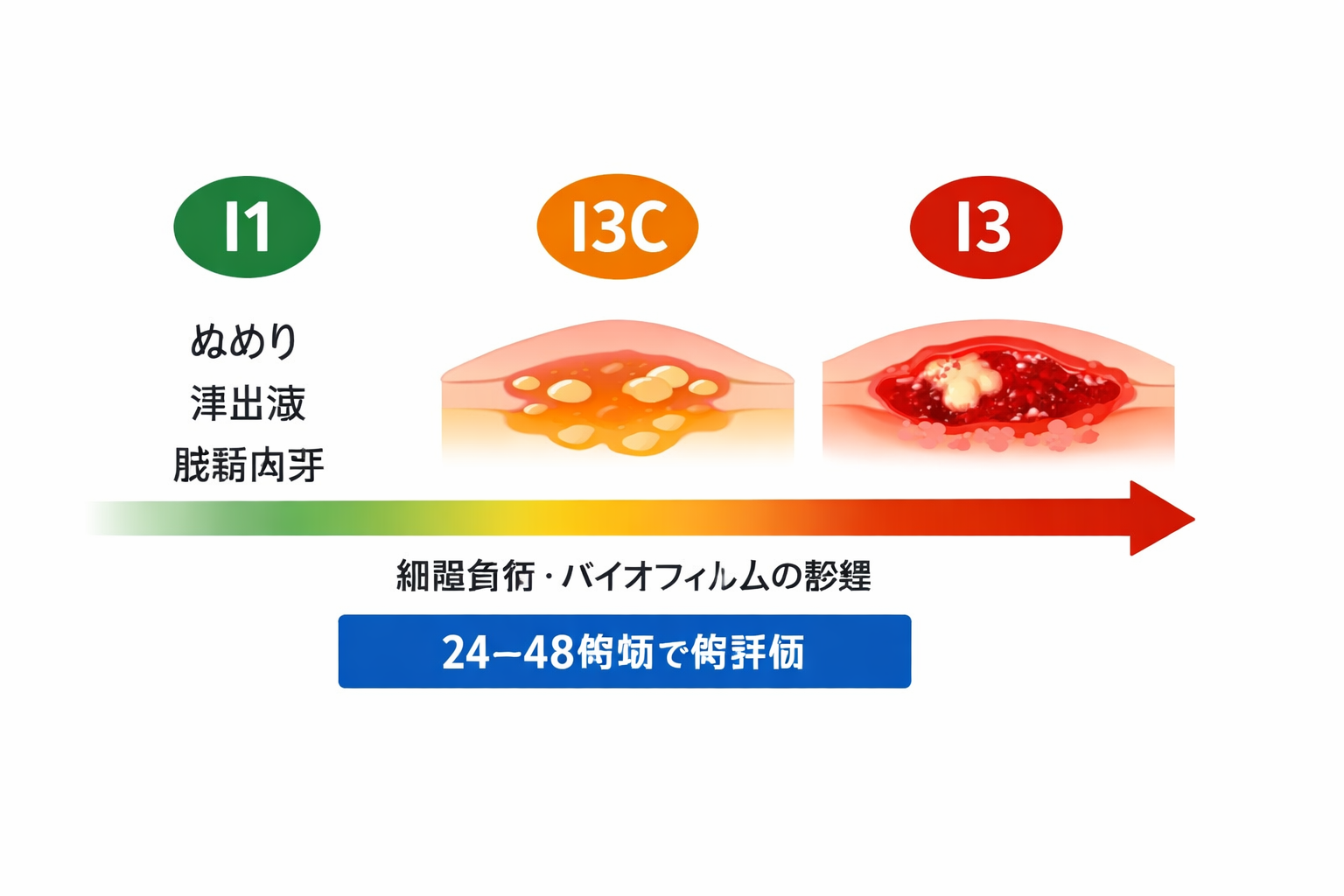
DESIGN-R®2020 の I3C(臨界的定着疑い)は、「明らかな感染徴候(I3)ではないのに、細菌負荷などで創傷治癒が止まりやすい状態」を拾うためのラベルです。ポイントは ①ぬめり・滲出液多い ②(あれば)脆弱で浮腫性の肉芽 ③“きれいに見えるのに治らない”の 3 点で疑うことです。
実務では、I3C を付けたら 24–48 時間で「創面を整える→湿潤と滲出液を管理→除圧とずれを強化→再評価」を回し、改善方向が出るかで次の手(I3 へ寄せる/医師・WOC 等へ相談)を決めるとブレが減ります。
関連(まずは全体像から):DESIGN-R®2020 の採点を 7 項目で迷わず回す
DESIGN-R2020 採点方法(親記事)を読む
続けて読む:褥瘡予防×PT|基本フロー
代表的な各論:DESIGN-R の P 測定(ポケット)
I3C は「感染(I3)」ではなく「感染前の疑い」を拾う
I3C(臨界的定着疑い)は、感染(I3)ほどの全身・局所所見が揃わない一方で、創面のバイオフィルムなどが絡んで治癒を妨げやすい“グレーゾーン”として扱うと実務に落ちます。最初から I3 と同じ運用(抗菌薬前提)に寄せるより、まずは創面調整と滲出液管理、除圧・ずれ対策を強化して短期再評価するのが安全です。
「疑って動く」ための目安として、I1 / I3 / I3C を 1 表でそろえます(院内で言葉を揃える用途にも使えます)。
| 区分 | よくある所見 | 迷いやすい点 | 次アクション(まずやる) |
|---|---|---|---|
| I1(軽い炎症) | 局所の軽い発赤、軽度の熱感、滲出液は少〜中等度 | 「処置で良くなる範囲」かの見極めが曖昧 | 湿潤環境と滲出液のコントロール、除圧・ずれ対策を標準化し、同条件で再評価 |
| I3C(臨界的定着疑い) | 創面のぬめり、滲出液多い、(あれば)脆弱・浮腫性の肉芽、臭気が出ることも | 「きれいに見えるのに治らない」ため感染に見えない | 24–48 時間で創面調整(洗浄/デブリ管理)+滲出液管理+除圧強化→改善方向を確認 |
| I3(感染疑い) | 局所の強い発赤・熱感・腫脹、疼痛増悪、膿性滲出、周囲皮膚の悪化、全身所見を伴うことも | I3C と連続的で、判断の“線引き”が難しい | 医師/WOC 等へ共有し、培養や治療方針の検討を含めて運用(院内手順に従う) |
I3C を疑う所見|まずは「ぬめり・滲出液・脆弱肉芽」
I3C の判断は、単発の所見より「組み合わせ」と「経過」で安定します。特に迷いを減らすには、(1)創面のぬめり(2)滲出液が多い(3)肉芽が脆弱・浮腫性(あれば)をセットで押さえるのがコツです。
チームでのブレを減らすため、観察語を固定できるチェック表にしておきます。
| 見る場所 | チェック項目 | 記録の書き方(例) | 補足 |
|---|---|---|---|
| 創面 | ぬめり(洗浄しても残る膜状の所見) | 「創面にぬめりあり(洗浄後も残存)」 | 洗浄前後で差を確認すると共有しやすい |
| 滲出液 | 量が多い/交換頻度が増える | 「滲出液多く、交換回数が増加」 | タイミング(洗浄後・処置前など)を固定 |
| 肉芽(あれば) | 浮腫性・脆弱・易出血 | 「肉芽は浮腫性で脆弱、接触で易出血」 | “良性肉芽” と混線しない言葉にする |
| 周囲皮膚 | 浸軟、発赤の拡大、臭気 | 「周囲に浸軟あり/臭気あり」 | I3 を疑う所見が増えるなら早めに相談 |
| 経過 | 見た目の割に治癒が進まない | 「見た目は清潔だが治癒停滞」 | “停滞” の定義(期間)を病棟で共有 |
I3C を付けた後の次アクション|24–48 時間の動き方
I3C は「付けて終わり」ではなく、短期で運用を変えるためのラベルです。おすすめは、“創面を整える→湿潤と滲出液→除圧とずれ→再評価”を 24–48 時間で回し、改善方向が出るかで次の判断に進むことです。
| 順番 | やること | 狙い | 記録の要点 |
|---|---|---|---|
| 1 | 創面を整える(洗浄/必要時のデブリ管理の相談) | ぬめり・膜状所見を減らし、治癒の“邪魔”を外す | 洗浄前後の変化、膜状所見の残存 |
| 2 | 滲出液を管理(タイミングと交換頻度の統一) | 浸軟と治癒遅延を防ぐ | 交換回数、周囲浸軟の有無 |
| 3 | 除圧・ずれ対策を強化(体位・支持面・座位時間) | “治らない”の土台要因を先に潰す | 体位条件、クッション/枕配置、座位時間 |
| 4 | 24–48 時間で再評価(同条件) | 改善方向が出るかで I3 への寄せ方を判断 | 同条件で比較できる所見(ぬめり/滲出/肉芽) |
現場の詰まりどころ|「感染前」だからこそブレる
I3C で詰まりやすいのは、「感染に見えない=動けない」か、「不安で I3 に寄せすぎる」かの両極です。まずはページ内の“失敗パターン”と“回避の手順”を先に押さえると、判断が揃いやすくなります。
よくある失敗|I3C が崩れる典型パターン
失敗は「所見の取り方」と「運用の順番」のどちらかに偏りがちです。チームで共有しやすいよう、OK/NG で整理します。
| NG(よくある) | 起きること | 修正(まずこれ) |
|---|---|---|
| I3C と I3 を“雰囲気”で往復する | 申し送りがブレて、処置・除圧が安定しない | 比較表の所見を固定し、24–48 時間の再評価条件を揃える |
| ぬめり・滲出液の確認が「洗浄前だけ」 | 膜状所見の残存が共有されない | 洗浄前後で所見を残す(“洗浄後も残存” を書く) |
| 除圧・ずれ対策より先に“感染対応”へ寄せる | 根本要因が残って治癒が進まない | 体位・支持面・座位時間を先に固定し、運用の土台を作る |
| 再評価の期限が曖昧 | 「いつまで I3C ?」が決まらない | 24–48 時間で再評価する期限を先に宣言して共有 |
回避の手順|“短期で回す型” を 1 つ決める
I3C は、判断の正確さよりも「短期で改善方向を出す運用」が価値になります。下の 5 点を固定すると、ブレが一気に減ります。
- 所見の言葉:ぬめり/滲出液量/肉芽の脆弱性を固定語で書く
- 観察タイミング:洗浄後・処置前など、比較できる条件にそろえる
- 除圧条件:体位・枕配置・支持面・座位時間をセットで残す
- 期限:24–48 時間で再評価(同条件)を宣言する
- 共有先:悪化所見(I3 を疑う)が増えるなら早めに医師/WOC 等へ相談する
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. I3C は「感染(I3)」と同じ扱いでいいですか?
A. 同じ扱いではなく、「感染前の疑いを拾って短期運用を変える」ラベルとして使うと安定します。まずは創面調整・滲出液管理・除圧とずれ対策を強化し、24–48 時間で改善方向が出るかを同条件で確認します。悪化所見(強い発赤、膿性、疼痛増悪など)が増える場合は、院内手順に沿って早めに相談します。
Q2. 「ぬめり」がよく分かりません。どこで見ますか?
A. まず洗浄前の創面を観察し、その後に洗浄して「膜状の所見が残るか」を見ます。洗浄前だけだと汚れと混線しやすいので、「洗浄後も残存」を確認して記録に残すと共有が揃います。
Q3. 24–48 時間で何が改善していれば “方向性 OK” ですか?
A. 目安は、ぬめりの減少、滲出液の減少(交換頻度が落ちる)、周囲浸軟の改善、肉芽の脆弱性が落ち着く、などの「同条件で比較できる変化」です。数値や記号だけでなく、所見の言語化を揃えて追うと判断が速くなります。
Q4. I3C と判断したら、PT は何を提案できますか?
A. 除圧とずれ対策の“条件固定”が最も提案しやすい領域です。体位(枕配置)・支持面・座位時間・移乗方法をセットで提案し、再評価条件(いつ、どの状態で見るか)まで一緒に決めるとチームの動きが揃います。
次の一手|運用を整えて、共有できる形にする
- 運用を整える:褥瘡予防×PT|基本フロー
- 共有の型を作る:DESIGN-R2020 採点方法(親記事)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に『続ける/変える』の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- 一般社団法人 日本褥瘡学会.褥瘡評価ツール 改定 DESIGN-R®2020(公式ページ).https://www.jspu.org/medical/design-r/
- 一般社団法人 日本褥瘡学会.改定 DESIGN-R®2020 コンセンサス・ドキュメント(PDF).https://jspu.org/medical/books/docs/design-r2020_doc.pdf
- 医学書院.医学界新聞プラス:DESIGN-R®2020 を使ってみよう(臨界的定着の解説を含む).https://www.igaku-shoin.co.jp/paperplus/archive/y2025/woc_w06
著者情報
 rehabilikun(理学療法士)
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



