EIH が出ない慢性疼痛の見極めと運動処方プロトコル
結論からいうと、EIH が出ない / 運動後に痛みが増える症例は、「効かない」と決める前に、同じ条件で前後差を見て、部位・モード・強度・分割の 4 変数を順番に組み替えると運用が安定します。本稿は、慢性疼痛の成人で「何を見て」「どこで分岐して」「次回どう調整するか」を、初回から在宅フォローまで 1 本の流れで整理する実務ページです。
このページで答えることは、EIH が出にくい / 逆反応が出るときの見極めと運動処方の分岐です。答えないことは、EIH の定義・機序・最小有効量の総論や、疼痛尺度そのものの詳しい解説です。そこは親記事や疼痛評価記事に譲り、本稿では 分岐と運用 に絞ります。
初回スクリーニング( 5 分 )
初回は「安全」「反応を比べる基準」「悪化しやすい条件」の 3 点だけを先にそろえます。ここで大事なのは、数を増やすことではなく、次回も同じ条件で比べられる状態を作ることです。慢性疼痛では反応の個人差が大きいため、初回から細かい心理尺度や定量感覚検査を増やしすぎると、かえって運用が崩れやすくなります。
まずは NRS(安静 / 誘発動作) と、怖さ・悪化予期の簡易確認、赤旗の有無を短時間で見ます。CPM 相当の情報はあれば参考になりますが、外来では 必須測定 ではありません。判断に迷うときは、痛くない部位の軽い有酸素から入り、その場の前後差で反応を見るほうが実務的です。
| 領域 | 内容 | 当日の判断 |
|---|---|---|
| 痛み | NRS(安静 / 誘発動作)、広がり、フレア歴 | 高値そのものより「前後差を見る基準」を固定する |
| 安全 | 神経症状、発熱、著明な腫脹 / 熱感、強い夜間痛、めまい・動悸・息切れ | 全身サインや神経学的悪化があれば中止し、医師再評価へ |
| 心理 / 期待 | 「動くと悪くなりそう?」 0–10、「動くのが怖い?」 0–10 | 6 以上なら低強度・分割・説明重視で開始する |
| 抑制系のヒント(任意) | 痛くない部位での軽い運動反応、CPM 相当の簡易所見 | 反応が読みにくければ、非疼痛部位の有酸素から入る |
その場での反応判定( EIH の “見える化” )
介入前後で 同じ指標を 1〜2 個だけ 比較し、EIH の手応えをその場で可視化します。ここでの目的は、研究的に厳密な評価をすることではなく、「この条件だと少し下がる」「この条件だと上がる」を患者さんと共有することです。指標は NRS、怖い動作の可遂時間 / 回数、歩行速度など、再現しやすいものに絞ります。
なお、その場の陽性サイン と、2〜4 週でみる治療効果 は分けて扱います。たとえば NRS が 1 点下がるのは “その場の分岐” としては十分参考になりますが、長期的な効果判定はもう少し大きい変化も併記したほうが安全です。
| 指標 | その場の陽性サイン | 2〜4 週で見ること |
|---|---|---|
| NRS | 1 点低下、または「同じ痛みでも楽に感じる」 | 同条件で 2 点前後または 30 % 前後の改善が続くか |
| 恐怖動作 | 同じ動作が少しやりやすい、回数 / 時間が微増する | 避けていた動作の再開範囲が広がるか |
| 戻る時間 | 30〜60 分で元に戻る、または翌朝に悪化を残さない | フレア頻度が減るか、翌日悪化が減るか |
初期 6 週の運用テンプレ(標準反応が出る場合)
標準反応が出る場合は、まず 非疼痛部位の有酸素運動 で成功条件を作り、その後に全身レジスタンスを足します。調整の順番は、時間 → 強度 → 回数 が基本です。いきなり強度だけを上げると逆反応につながりやすいため、まずは「続く量」を先に安定させます。
この節は総論ではなく、あくまで「反応が出るときの標準ルート」です。ここで改善が乏しい場合は、次章の分岐表に戻して条件を組み替えます。
| 週 | 内容 | 強度 / 量 | 評価 |
|---|---|---|---|
| 1 | 非疼痛部位の有酸素(歩行 / 自転車) | RPE 12–13、 10〜15 分、隔日 | NRS、怖い動作の可遂時間 / 回数 |
| 2〜3 | 有酸素の延長 + 全身レジスタンス導入 | 15〜20 分 + 30〜50 % 1RM × 2 セット | 週 1 回は前後比較を固定する |
| 4〜6 | 量の安定化とモード選好の確立 | 有酸素 90〜150 分 / 週 + レジスタンス週 2 回 | 自己効力感、翌日悪化、継続率 |
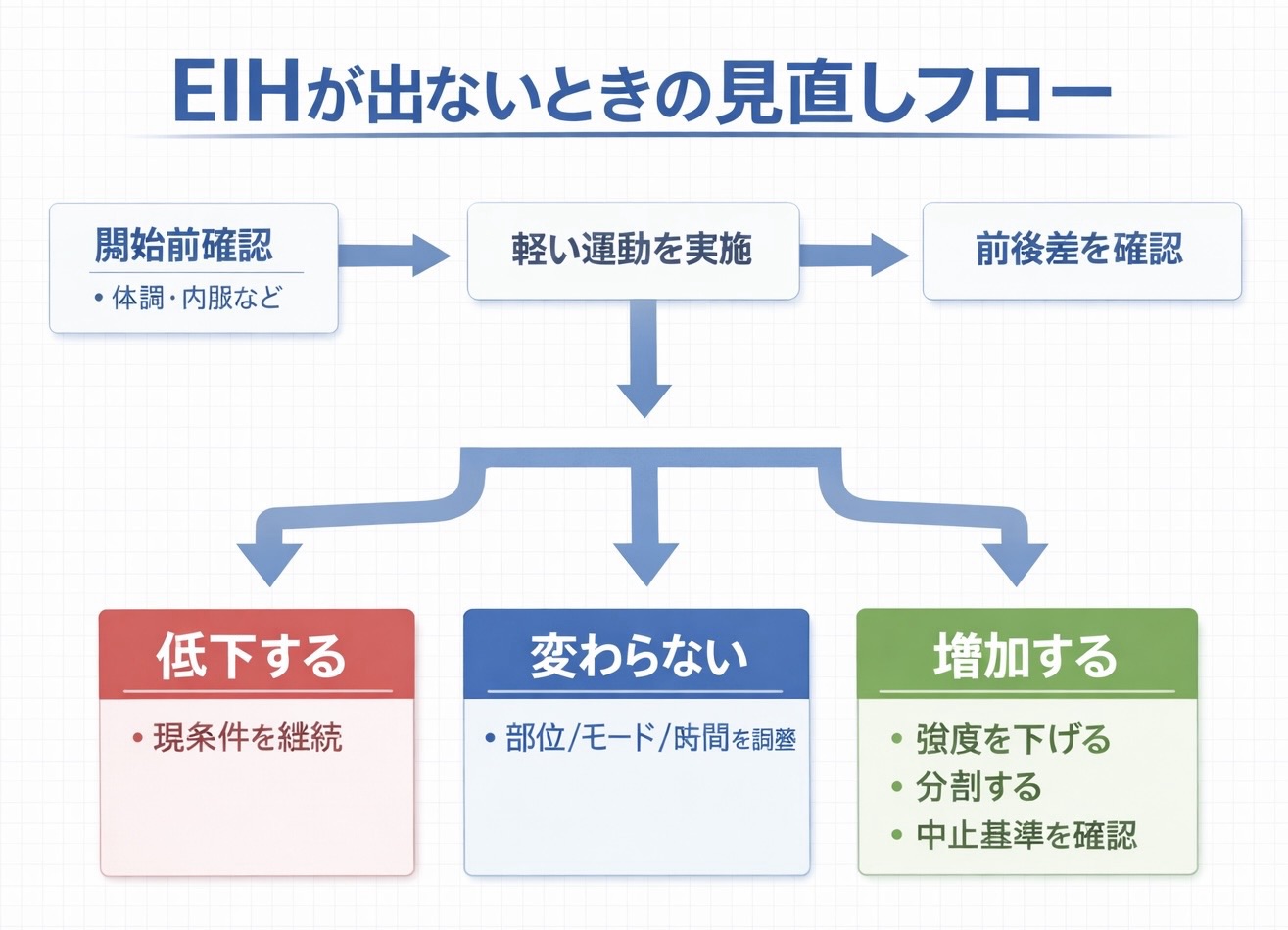
非反応 / 逆反応の分岐(ここが本題)
反応が乏しい、または運動後に痛みが増える場合は、まず “失敗” と決めつけず、反応が出る条件に寄せる ために組み替えます。現場では、次の順で触ると迷いにくくなります。
- 部位切替:痛部 → 非疼痛部位へ。まずは “痛くないところ” で成功を作る
- モード変更:等尺 → 有酸素 / 動的、または刺激過多なら等尺へ戻す
- 強度調整:RPE を 1 段階下げる、または弱すぎるなら 1 段階だけ上げる
- 分割:5〜8 分 × 2〜3 回へ。後半で崩れる症例に有効
- 嗜好優先:好き / 続けやすい様式に寄せて継続率を上げる
- 教育併用:毎回 30 秒で「安全性」と「戻る目安」を固定して伝える
| 状況 | よくある背景 | 最初の 1 手 | 次の 1 手 | その場判定 |
|---|---|---|---|---|
| 非反応(変化が出ない) | 条件が合っていない、刺激が弱い、抑制系が働きにくい | 非疼痛部位の有酸素へ切替 | 時間を先に延長( 10 → 15 分 ) | NRS / 恐怖動作の前後差を 1 指標で確認 |
| 逆反応(運動後痛が増える) | 強度過多、分割不足、悪化予期が強い | RPE を 1 段階下げて分割 | 等尺(短時間)→ 有酸素へ段階化 | 30〜60 分で戻るか。戻らなければ中止基準へ |
| 怖さが強く動けない | 恐怖回避、過去の失敗経験、悪化予期 | 痛くない部位で “成功” を作る | 説明を「安全性+可逆性」に固定する | 「少し楽にできた」が 1 つ出たら成功 |
| その場は良いが翌日悪い | 総量過多、回復不足、日内変動の見落とし | 総量を 20〜30 % 減らす | 隔日 → 連日(低量)へ組み替える | 翌日の NRS と戻る時間を記録する |
現場の詰まりどころ(失敗を減らす 4 点)
迷ったら よくある失敗 → 回避手順 の順で戻してください。痛みスケールの固定がまだなら 疼痛評価スケールの使い方 を先にそろえると、前後差の解釈がぶれにくくなります。
よくある失敗
- その場の比較を省略する:前後差を取らないと、EIH が出ていても「効いていない」で終わりやすくなります。
- 変える変数が多すぎる:部位・モード・強度・時間を同時に変えると、何が効いたか分からなくなります。
- 痛み増悪の “戻る時間” を見ない:終了直後だけでなく、30〜60 分後や翌朝の戻り方まで確認しないと分岐を誤りやすいです。
- 説明が毎回ぶれる:その日の言い回しが違うと、患者さんの悪化予期が強まりやすくなります。
回避手順
- 指標を 1 つ決める:まずは NRS か恐怖動作のどちらか 1 つで前後差を見る
- 変数を 1 つだけ変える:部位、モード、強度、分割のどれか 1 つだけを触る
- 戻る時間を残す:直後、30〜60 分後、翌朝の 3 点で記録すると次回調整が速い
詰まりどころの多くは、「指標を 1 つ固定」「変数を 1 つだけ変更」「戻る時間を確認」の 3 点で立て直せます。
フォローと中止基準(在宅運用)
在宅では週 2〜3 回の有酸素運動を基本にし、患者さん本人が続けやすい様式を選びます。記録は複雑にせず、開始前 NRS → 実施内容(時間 / RPE )→ 終了直後 NRS → 戻る時間 の 4 点だけで十分です。成功回には ◎ を付け、 2 週間で ◎ が 4 回以上なら維持または微増、 0〜1 回なら分岐表に戻して調整します。
中止・医師連絡の目安は、鋭い痛み、神経症状の悪化、めまい・動悸・強い息切れ、著明な腫脹 / 熱感、夜間痛の増悪などです。迷う場合はその日の運動を見送り、翌日以降の再開可否を再評価します。
患者説明ミニ・スクリプト( 30 秒 )
教育では専門用語を避け、「安全に試す」「戻る目安を一緒に確認する」を強調します。以下は、そのまま使いやすい短文の一例です。
「今日は、痛みが少し下がりやすい条件を探すために、軽い運動を試します。終わった直後と少し時間をおいて、痛みや動きやすさを一緒に見ます。もし強く残るなら、時間を短くしたり分けたりして調整できます。怖さが強い日は、痛くない部位の運動から始めましょう。」
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップすると閉じます。
EIH の変化がわずか( NRS − 1 程度 )でも「効果あり」と見なして良いですか?
その場の分岐としては、 NRS が 1 点下がる、または「同じ痛みでも少し楽」と言えるだけでも十分参考になります。ただし、これは その場の陽性サイン であり、 2〜4 週の治療効果判定とは分けて考えます。長期の再評価では、同条件でより大きい変化が続くか、怖い動作が広がるか、翌日悪化が減るかもあわせて見てください。
運動後に一時的に痛みが増えた場合、どのタイミングで中止や再評価を考えるべきですか?
介入直後に一時的な増悪があっても、 30〜60 分以内に元へ戻る、または翌朝に悪化を残さないなら、強度や分割を調整しながら継続できることがあります。一方で、鋭い痛み、神経症状の悪化、夜間痛の持続、翌日まで明らかに悪化が残る場合は、その日の処方を見直し、中止や医師連絡を検討します。
恐怖回避や悪化予期が強い患者さんには、どの程度まで EIH をねらってよいですか?
恐怖回避が強い場合は、EIH を前面に出しすぎず、「安全に動ける条件探し」として始めるほうが進めやすいです。低強度・短時間・非疼痛部位から入り、「少し楽にできた」を先に作ると、結果として EIH を引き出しやすくなります。最初から痛い部位にこだわらないことが重要です。
CPM は毎回測ったほうが良いですか?
外来や訪問の通常運用では、CPM を毎回測る必要はありません。CPM 相当の情報は仮説を立てる補助にはなりますが、日常臨床では測定負担や再現性の問題もあります。まずは 同じ条件で前後差を見られる 1〜2 指標 を固定し、反応が読みにくいときだけ参考情報として扱う運用が現実的です。
次の一手(関連記事)
参考文献(主要)
- Wewege MA, Jones MD. Exercise-Induced Hypoalgesia in Healthy Individuals and People With Chronic Musculoskeletal Pain: A Systematic Review and Meta-Analysis. J Pain. 2021;22(1):21–31. https://doi.org/10.1016/j.jpain.2020.04.003
- Vaegter HB, Jones MD. Exercise-induced hypoalgesia after acute and regular exercise: experimental and clinical manifestations and possible mechanisms in individuals with and without pain. Pain Rep. 2020;5(5):e823. https://doi.org/10.1097/PR9.0000000000000823
- Tomschi F, Lieverkus D, Hilberg T. Hypoalgesia after aerobic exercise in healthy subjects: systematic review and meta-analysis. J Sports Sci. 2024;42(7):574–588. https://doi.org/10.1080/02640414.2024.2352682
- Munneke W, Ickmans K, Voogt L. The Association of Psychosocial Factors and Exercise-Induced Hypoalgesia in Healthy People and People With Musculoskeletal Pain: A Systematic Review. Pain Pract. 2020;20(6):676–694. https://doi.org/10.1111/papr.12894
- Aron V, Strul D, Vaegter HB, Pitance L, Armijo-Olivo S. Reliability and measurement error of exercise-induced hypoalgesia in pain-free adults and adults with musculoskeletal pain: A systematic review. Scand J Pain. 2024;24(1):20230104. https://doi.org/10.1515/sjpain-2023-0104
- Toomey D, Lewis G, Nijs J, Rashid U, Tuck N, Rice D. Pre-Exercise Factors Associated with the Magnitude of Exercise-Induced Hypoalgesia in Individuals with Knee Osteoarthritis: A Cross-Sectional, Observational Study. J Clin Med. 2025;14(22):8086. https://doi.org/10.3390/jcm14228086
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



