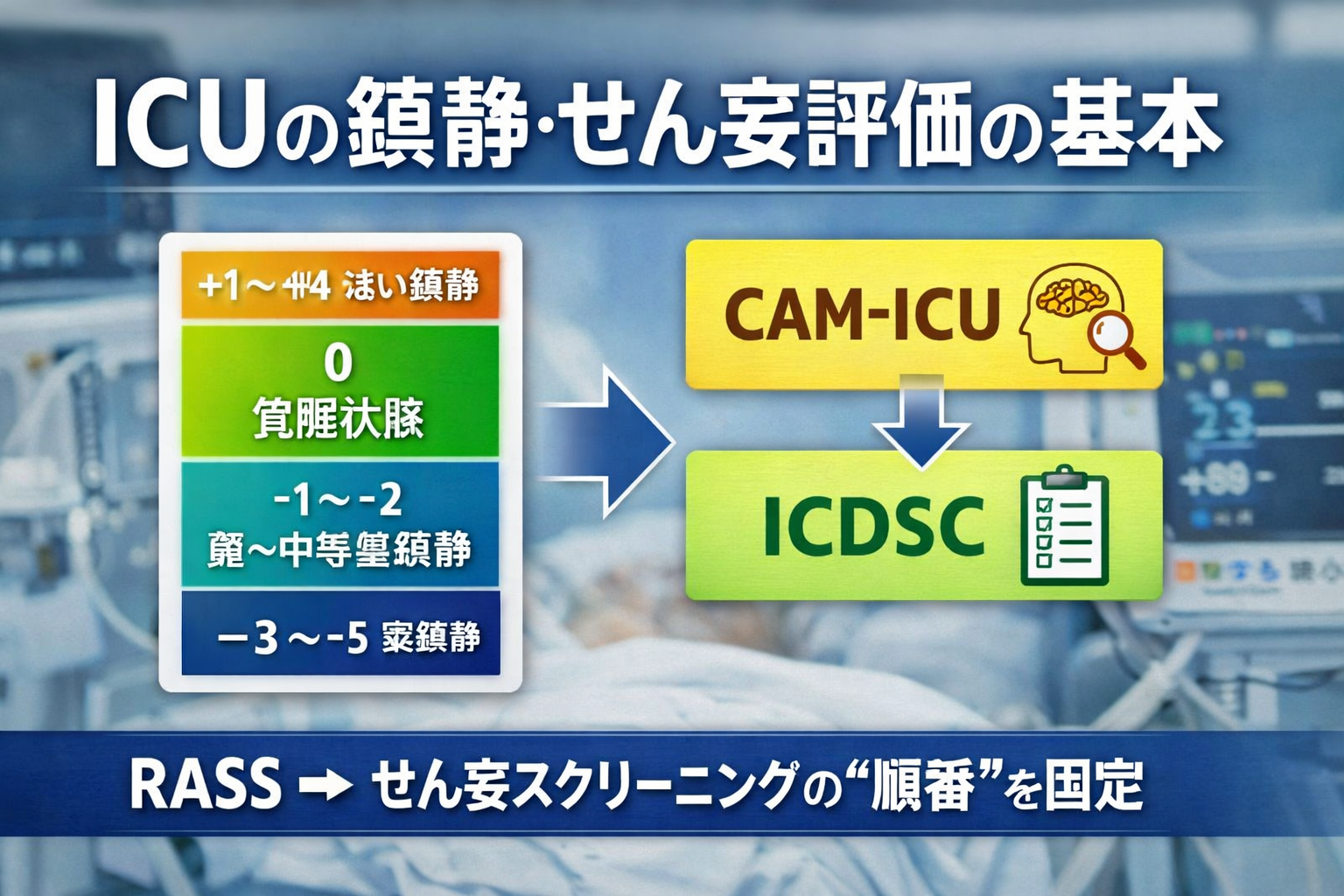
ICU の鎮静・せん妄評価の基本|RASS → CAM-ICU / ICDSC の順番で迷わない
ICU では「鎮静が深いのか/せん妄なのか」が混ざると、離床・運動負荷・コミュニケーション介入の安全域が曖昧になります。本記事は RASS で覚醒度(鎮静の深さ)を先に固定し、そのうえで せん妄スクリーニング(CAM-ICU / ICDSC)へ進むという順番を、現場で再現できる形に整理します。
ポイントは、同じ患者でも時間で状態が動くことです。評価 → 記録 → 再評価が回るよう、声かけ・刺激・記録項目を最小セット化してチームでブレを減らします。
まずは流れを 3 ステップで固定する(鎮静→せん妄→次アクション)
運用は 3 ステップで固定します。① RASS で覚醒度(鎮静の深さ)を判定、② 評価が成立する覚醒レベルなら せん妄スクリーニング(CAM-ICU / ICDSC)へ、③ 結果に応じて「環境・睡眠・離床・鎮静調整」の優先順位を整えます。
「何となく不穏」「何となく反応が悪い」を避けるには、順番を毎回同じにすることが最重要です。評価者ごとの判断差を減らし、次シフトに引き継ぎやすくなります。
RASS は“鎮静の深さ”を揃えるための共通言語
RASS は、鎮静が深いほどマイナス側、興奮が強いほどプラス側へ振れる 覚醒度スケールです。ここが揃うと、「今はせん妄評価へ進めるか」「離床負荷を上げてよいか」をチームで同じ前提で話せます。
特に重要なのは、深鎮静ではせん妄スクリーニングが成立しにくい点です。RASS を先に取るのは、せん妄評価へ進む条件確認としての意味があります。
せん妄評価は CAM-ICU / ICDSC を“使い分け”る
せん妄は「注意の障害」「急性発症・変動」「思考のまとまり低下」が絡むため、印象評価だけでは見落としが起きます。ICU では 短時間で反復できるツールを選び、同じ手順で毎回回すことが重要です。
どちらか 1 つに統一してもよく、施設の記録様式・回診フローに合わせると運用が安定します。
| ツール | 主目的 | 前提(成立条件) | 強み | つまずきやすい点 |
|---|---|---|---|---|
| RASS | 覚醒度(鎮静の深さ) | 声かけ・刺激への反応を観察 | 短時間で反復でき、チーム共有しやすい | 刺激の入れ方・声かけが揃わないとブレる |
| CAM-ICU | せん妄の診断支援(スクリーニング) | 一定の覚醒(深鎮静だと評価困難) | 短時間で実施しやすく、人工呼吸中でも運用しやすい | 評価タイミングを外すと陰性に寄りやすい |
| ICDSC | せん妄スクリーニング(観察の積み上げ) | シフト全体の観察が前提 | 日内変動を拾いやすい | 観察・記録が分散するとスコアが安定しない |
現場の詰まりどころ:ブレるのは「刺激」「時間」「記録」
最も多い詰まりどころは、評価法そのものより 運用の揺れです。声かけの強さ、刺激の順番、実施時間帯が変わると、同じ患者でもスコアが動いて見えます。まずは「声かけ → 触刺激 → それでも反応が乏しければ中止」の順番を統一してください。
次に、せん妄は変動するため、忙しい時間にまとめて実施すると見落としやすくなります。チームで評価しやすい時間(ケア直後、鎮静調整後)を共有し、再評価前提で回すのがコツです。
| よくある失敗 | なぜ起きる? | 対策(現場でやること) | 記録のコツ |
|---|---|---|---|
| 評価者でスコアがズレる | 声かけ・刺激の強さが揃っていない | 声かけ文言と刺激順をミニ SOP 化する | 「いつ/どの刺激まで」行ったかを一言残す |
| 深鎮静のまません妄評価してしまう | 覚醒度の前提確認が抜ける | 先に RASS を取り、成立条件を満たす時だけ次へ進む | 「評価不能(覚醒不十分)」を明記する |
| 陰性でも違和感が残る | せん妄は変動し、時間依存で所見が変わる | 時間帯を変えて再評価(鎮静調整後など) | 「再評価予定」を残して次シフトへ接続する |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. まず RASS を先に取るのはなぜですか?
A. せん妄スクリーニングは一定の覚醒が前提で、深鎮静では評価が成立しにくいためです。先に RASS で覚醒度を揃えると、評価の可否と次アクションが明確になります。
Q2. CAM-ICU と ICDSC はどちらを使うべきですか?
A. 記録様式・回診フロー・実施者に合わせて、まず 1 つを統一運用するのが実践的です。重要なのはツールの優劣より、同じ手順で反復することです。
Q3. せん妄評価のタイミングはいつがよいですか?
A. ケア直後や鎮静調整直後など、反応を取りやすい時間が適しています。陰性でも臨床的違和感がある場合は、時間帯を変えて再評価してください。
Q4. PT は結果をどう離床判断に使えばよいですか?
A. 離床負荷・課題設定・コミュニケーション方法を決める前提情報として使います。覚醒が不十分なときは負荷を上げず、呼吸・循環・環境調整を優先します。
Q5. CAM-ICU / ICDSC が陰性でも、臨床的に違和感があるときはどうしますか?
A. 陰性 1 回で打ち切らず、時間帯を変えて再評価します。せん妄は日内変動があるため、ケア後・鎮静調整後・夜間帯で所見が変わることがあります。RASS で覚醒度を再確認し、評価成立条件を満たしたうえで再スクリーニングし、家族情報や看護観察(注意散漫、昼夜逆転、会話のまとまり低下)も併せて判断すると見落としを減らせます。
関連ページ(小記事)
- RASS(Richmond Agitation-Sedation Scale)のやり方と判定
- CAM-ICU の評価方法|4 特徴と判定フロー(人工呼吸中でも運用)
- ICDSC の評価方法|8 観察領域の見方とスコア解釈(ICU せん妄)
次の一手
- 運用を整える:ICU 評価の全体像(親ハブ)(全体像)
- 共有の型を作る:CAM-ICU を最短で実装する手順(すぐ実装)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に『続ける/変える』の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- Devlin JW, Skrobik Y, Gélinas C, et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med. 2018;46(9):e825-e873. doi:10.1097/CCM.0000000000003299
- Ely EW, Truman B, Shintani A, et al. Monitoring sedation status over time in ICU patients: reliability and validity of the Richmond Agitation-Sedation Scale (RASS). JAMA. 2003;289(22):2983-2991. doi:10.1001/jama.289.22.2983
- Sessler CN, Gosnell MS, Grap MJ, et al. The Richmond Agitation-Sedation Scale: validity and reliability in adult intensive care unit patients. Am J Respir Crit Care Med. 2002;166(10):1338-1344. doi:10.1164/rccm.2107138
- Ely EW, Margolin R, Francis J, et al. Evaluation of delirium in critically ill patients: validation of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU). Crit Care Med. 2001;29(7):1370-1379. doi:10.1097/00003246-200107000-00012
- Bergeron N, Dubois MJ, Dumont M, Dial S, Skrobik Y. Intensive Care Delirium Screening Checklist: evaluation of a new screening tool. Intensive Care Med. 2001;27(5):859-864. doi:10.1007/s001340100909
著者情報
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下