- 検査値でみる栄養リスク評価: GNRI ・ CONUT ・ PNI は「入口の層別化」に使い、確定は別軸で詰めます
- まず位置づけ: 3 指標は「スクリーニング」=優先度を決める一次チェック
- 比較表: GNRI ・ CONUT ・ PNI の使い分け( 30 秒早見)
- 図解:検査値指標 → 次工程までを 1 枚で整理
- 迷ったときの選び方:データ量で決めて「入口を 1 つ固定」します
- GNRI: Alb と体重( IBW )で「高齢者のリスク」を素早く層別します
- CONUT: Alb ・ TLC ・ TC を点数化し「病棟の優先度」を明快にします
- PNI( Onodera ): Alb と TLC だけで作れる「超シンプル」な入口です
- 陽性後の次アクション:評価→介入→再評価を「 1 本線」で回します
- 現場の詰まりどころ(よくある失敗→回避チェック)
- よくある質問(FAQ)
- 次の一手
- 参考文献
- 著者情報
検査値でみる栄養リスク評価: GNRI ・ CONUT ・ PNI は「入口の層別化」に使い、確定は別軸で詰めます
Alb ・総リンパ球数( TLC )・総コレステロール( TC )などの採血データから作る指標( GNRI / CONUT / PNI )は、低栄養リスクを短時間に層別化する「入口」に向きます。
一方で、炎症・体液量・薬剤の影響を受けやすいため、数値だけで結論を出すとズレが起きます。本記事では、3 指標の使い分けと、陽性(高リスク)後に何を追加して、どう次へ進むかまでを 1 ページで整理します。
最短で全体像を押さえる(同ジャンル回遊)
採血ベース指標は「栄養・嚥下」全体の中の 1 ピースです。入口→次工程までを 1 本線で確認したい場合は、ハブと総論から入ると迷いが減ります。
まず位置づけ: 3 指標は「スクリーニング」=優先度を決める一次チェック
GNRI / CONUT / PNI は、診断を確定するための指標ではなく、介入優先度が高い人を早期に拾うためのスクリーニング(入口)に強い指標です。
陽性(高リスク)や境界のときは、摂取・体重変化・炎症(疾患活動)・身体機能(筋力や歩行など)を追加して「なぜ動いたか」を分解し、介入と再評価間隔までセットすると運用が安定します。
比較表: GNRI ・ CONUT ・ PNI の使い分け( 30 秒早見)
スマホは横スクロールでご覧ください。
| 指標 | 必要データ | 得意な使いどころ | ズレやすい条件(例) | 陽性後の次アクション |
|---|---|---|---|---|
| GNRI | Alb +体重+身長( IBW ) | 高齢者/体重変化を含めてリスクを見たい | 浮腫・脱水/急性炎症/体重の測定条件が不統一 | 摂取量・体重推移を確認 → 筋量/身体機能の追加 → 原因と重症度を整理 |
| CONUT | Alb + TLC + TC | 入院採血だけで“免疫栄養”の入口を作りたい | 感染・ステロイド等で TLC が変動/スタチン等で TC が低下 | 炎症・薬剤・疾患背景を確認 → 体重/摂取量/筋量・機能を追加して整合を取る |
| PNI( Onodera ) | Alb + TLC | データが少なくても簡便に層別したい(周術期など) | 急性期の炎症/免疫抑制/採血タイミングの差 | “なぜ Alb / TLC が動いたか” を分解 → 臨床像と整合させて解釈 |
図解:検査値指標 → 次工程までを 1 枚で整理
採血ベース指標は「入口の層別化」に強い一方、陽性後に何を足すかが曖昧だと運用が止まりやすくなります。以下の図は、評価→介入→再評価を 1 本線でつなぐための全体像です。
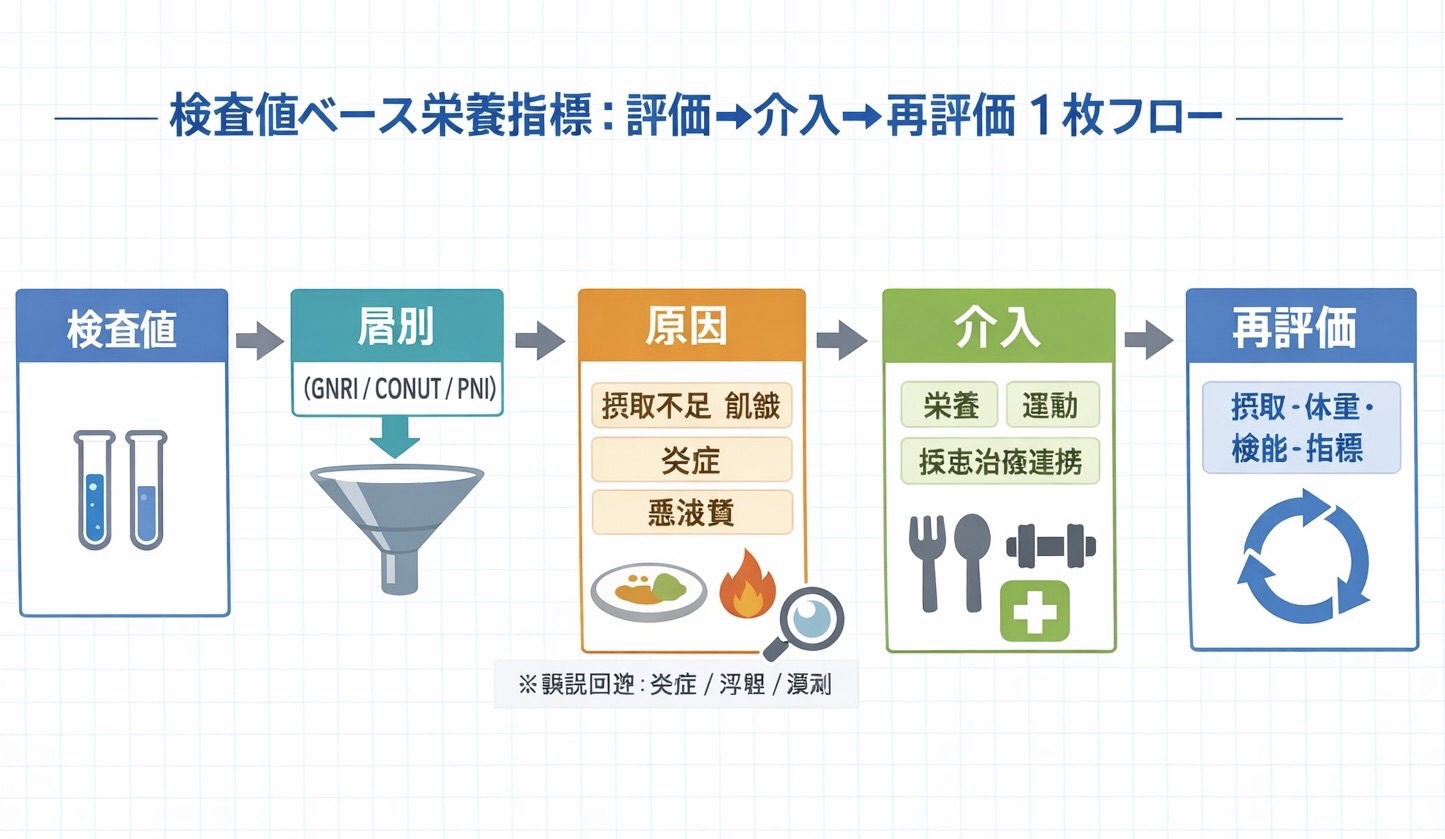
迷ったときの選び方:データ量で決めて「入口を 1 つ固定」します
現場で迷い続けるより、施設の条件に合わせて入口を 1 つ固定した方が、チームでの共有と再評価が安定します。
- Alb +体重+身長( IBW )が揃う: GNRI を入口にしやすい(体重要素を含む)。
- Alb + TLC + TC が routine で揃う: CONUT を入口にしやすい(点数区分が明快)。
- Alb + TLC しか揃わない: PNI で「拾い上げ」を作り、追加情報で解釈を補強する。
GNRI: Alb と体重( IBW )で「高齢者のリスク」を素早く層別します
GNRI( Geriatric Nutritional Risk Index )は、Alb と体重(理想体重: IBW )から算出する指標で、入院時の優先度づけや再評価の“同じ物差し”として使いやすいのが強みです。
- 計算の要点: IBW は BMI 22 を基準に統一すると、チームでブレにくくなります。
- 読み方のコツ: Alb は炎症・体液量の影響を受けます。浮腫・発熱・ CRP 上昇がある場合は「栄養の低下」より前に「疾患活動」を疑う視点が必要です。
算出から記録・再評価までを回す具体手順は、各論にまとめています: GNRI 運用プロトコル
CONUT: Alb ・ TLC ・ TC を点数化し「病棟の優先度」を明快にします
CONUT( CONtrolling NUTritional status )は、Alb ・ TLC ・ TC の 3 指標をスコア化し、合計点( 0–12 点 )で低栄養リスクを層別します。採血が揃う環境では、毎日の臨床で回しやすいのが利点です。
- 向く場面:急性期〜病棟で、栄養リスクの優先度を短時間に共有したいとき。
- 落とし穴:感染や薬剤(例:ステロイド)で TLC が動く/脂質管理や治療で TC が動くため、点数の上昇が「栄養で動かせる部分」かを切り分けます。
採点早見表・計算ツール・判定区分は各論に整理しています: CONUT 栄養評価
PNI( Onodera ): Alb と TLC だけで作れる「超シンプル」な入口です
PNI( Prognostic Nutritional Index )は、Alb と TLC の 2 つから算出します。情報が限られる場面でも回しやすい一方、TLC は感染・免疫抑制・薬剤でぶれやすい前提で解釈します。
- 代表的な式( Onodera ): PNI = 10 × Alb( g/dL )+ 0.005 × TLC( /μL )
- 読み方のコツ: PNI の値だけで結論を出さず、摂取・体重推移・機能のトレンドを必ずセットで見ます。
陽性後の次アクション:評価→介入→再評価を「 1 本線」で回します
採血指標で高リスクを拾ったら、次の 3 ステップを固定すると「評価で止まる」状況を減らせます。
- 追加でそろえる:摂取量( % )・体重推移・炎症(例: CRP /発熱)・活動性(歩行量など)
- 原因を切り分ける:摂取不足(飢餓)か、侵襲・炎症か、悪液質か(原因で打ち手が変わります)
- 再評価を決める:週 1 のミニ再評価(摂取・体重・機能)など、同じ物差しで追う
現場の詰まりどころ(よくある失敗→回避チェック)
ここは “読ませるゾーン” です。まずは、よくある失敗を潰し、回避の手順を固定してください。
よくある失敗( OK / NG 早見)
スマホは横スクロールでご覧ください。
| 場面 | NG(起こりがち) | OK(こう直す) | 記録に残す一言 |
|---|---|---|---|
| Alb | Alb だけで低栄養を断定 | 炎症・体液量(浮腫)を同時に確認し、原因の切り分けへ | 「 Alb 低下は炎症/体液量も考慮」 |
| TLC | TLC 低下=栄養不足と短絡 | 感染・免疫抑制・薬剤背景を確認し、解釈の前提をそろえる | 「 TLC は感染/薬剤影響あり」 |
| TC | TC 低下を“低栄養”と決め打ち | スタチン等の治療、疾患背景を確認し「栄養で動かせる部分」を切り分け | 「 TC 低下は治療/疾患も確認」 |
| 体重 | 浮腫で体重が保たれているのに安心 | 体重推移+摂取率+機能の 3 点で見る | 「摂取 ◯%/体重推移/歩行 ◯」 |
| 運用 | 評価だけして次がない | 陽性の定義→介入→再評価日を同時に決める | 「介入内容と再評価日を設定」 |
回避の手順(最短チェック)
- 採血指標( GNRI / CONUT / PNI )で入口の層別(優先度)を決める
- 同日に、摂取量( % )・体重推移・炎症・機能を追加して誤読を減らす
- 原因(摂取不足/炎症/悪液質)で打ち手を分け、再評価間隔を固定する
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 検査値だけで「低栄養」と判断していいですか?
おすすめしません。採血指標は入口の層別化に強い一方、炎症・体液量・薬剤の影響を受けます。陽性なら「摂取・体重変化・筋量/機能」を追加し、原因と重症度をそろえてから判断するとズレが減ります。
Q2. どれを選べばいいか迷います( GNRI / CONUT / PNI )
高齢者で体重情報が取れるなら GNRI、採血 3 点( Alb ・ TLC ・ TC )が揃うなら CONUT、データが少なくても簡便に回したいなら PNI から始めると整理しやすいです。いずれも「陽性後の次アクション」を同じ手順で回すのがポイントです。
Q3. スタチン内服中で TC が低い場合、CONUT は使えますか?
使えますが、TC 低下が治療の影響で起きている可能性を前提に解釈します。CONUT が高く出たときは、炎症・薬剤・疾患背景を確認し、摂取量・体重推移・機能を追加して整合を取りましょう。
次の一手
教育体制・人員・記録文化など “環境要因” を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に「続ける/変える」の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- Bouillanne O, Morineau G, Dupont C, et al. Geriatric Nutritional Risk Index: a new index for evaluating at-risk elderly medical patients. Am J Clin Nutr. 2005;82(4):777-783. doi: 10.1093/ajcn/82.4.777
- Ignacio de Ulíbarri J, González-Madroño A, de Villar NGP, et al. CONUT: a tool for controlling nutritional status. Nutr Hosp. 2005. PubMed
- Onodera T, et al. Prognostic nutritional index in gastrointestinal surgery of malnourished cancer patients. Nihon Geka Gakkai Zasshi. 1984;85(9):1001-1005. PubMed PMID: 6438478
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition: A consensus report. Clin Nutr. 2019;38(1):1-9. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



