- 下腿周囲長で筋肉量低下の疑いを拾う: CC ・ AC ・ MAMC の実務
- 印刷して使える:四肢周径( CC / AC / TSF / MAMC )記録シート( A4 )
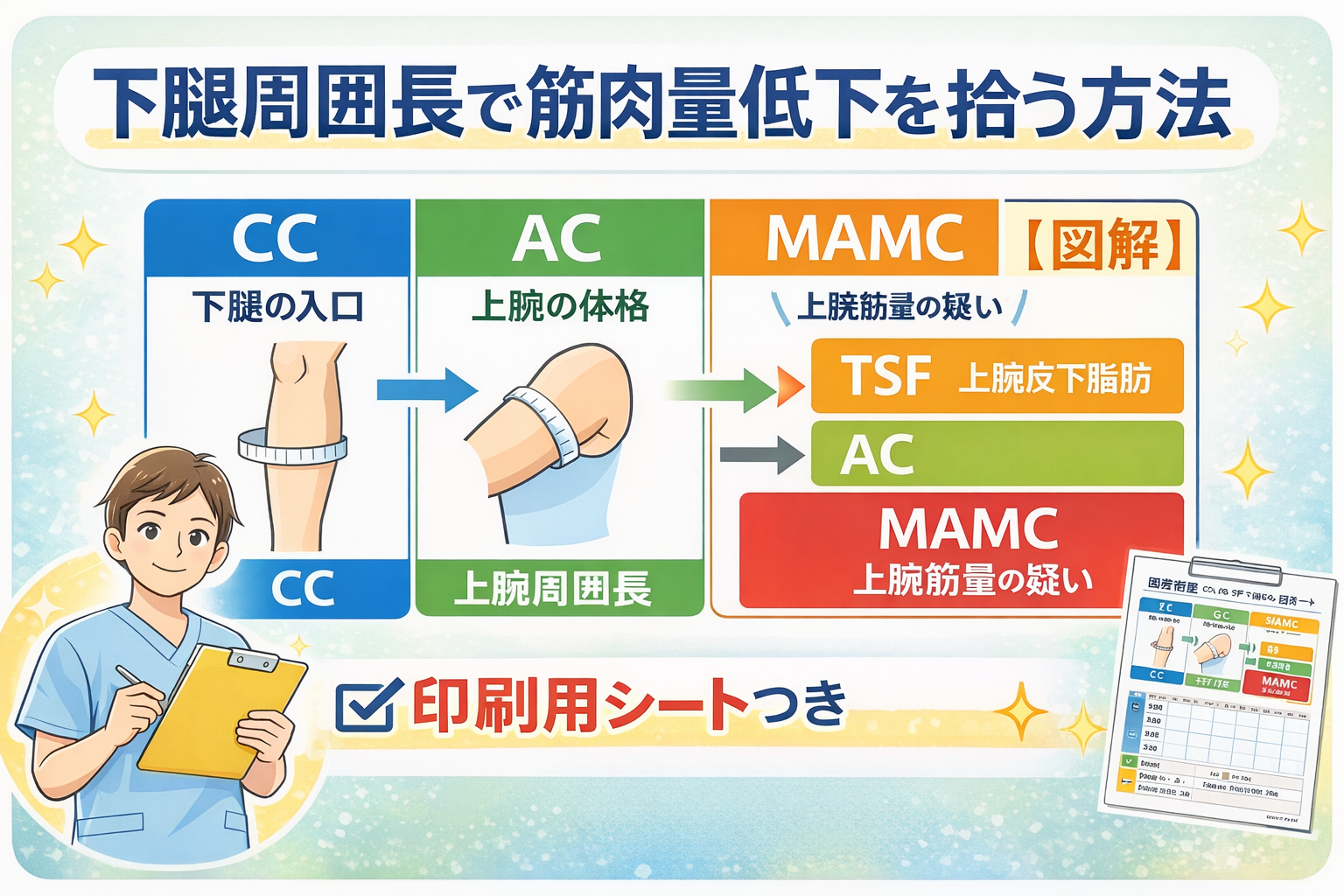
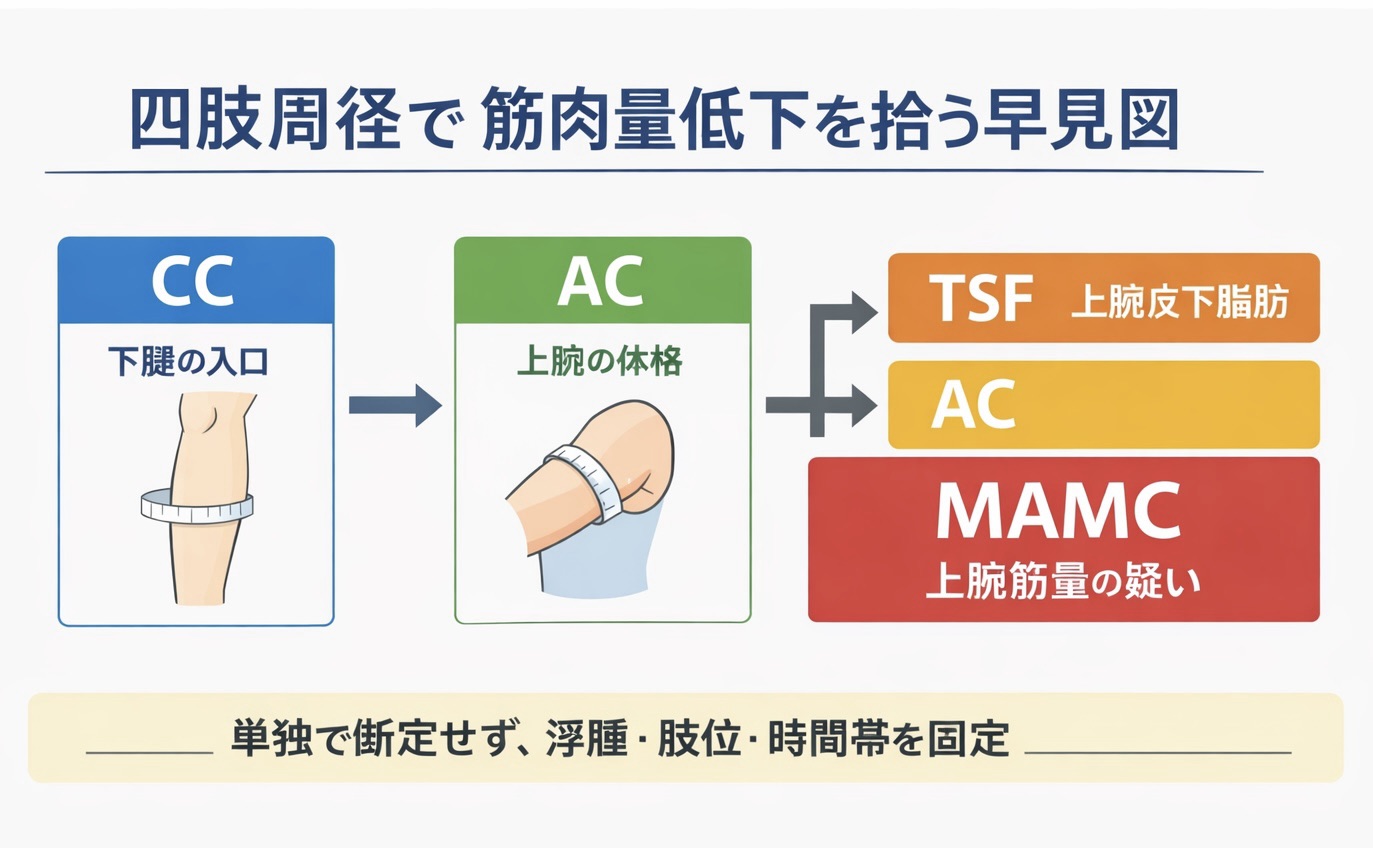
- まずはここだけ: CC ・ AC ・ MAMC のカットオフと使い分け
- 位置づけ: GLIM / AWGS と周径をどう扱うか
- 測定の原則:ブレを減らす 5 つの固定
- 下腿周囲長( CC ):測り方・カットオフ・読み方
- 上腕周囲長( AC )と上腕筋囲( MAMC ):計算で迷わない形にする
- 大腿周径:どこを測るかで「見ているもの」が変わる
- 判断の型:周径の数値をどうカルテに落とすか
- 現場の詰まりどころ/よくある失敗
- よくある質問(タップで開閉)
- 次の一手(続けて読む)
- 参考文献
- 著者情報
下腿周囲長で筋肉量低下の疑いを拾う: CC ・ AC ・ MAMC の実務
機器がなくても、下腿周囲長( CC )と上腕周囲長( AC )+上腕筋囲( MAMC )を使うと、筋肉量低下の疑いをかなり実務的に拾えます。結論からいうと、このテーマで大事なのは「基準値を暗記すること」より、同じ場所を同じ条件で測り、浮腫や肢位の影響を外して読むことです。
このページで答えるのは、 CC を中心に AC ・ TSF ・ MAMC をどう測り、どう解釈し、どう記録するかです。反対に、 BIA / DXA を用いた筋量評価の総論や、サルコペニア診断全体の流れは深掘りしません。ここでは「周径で筋量低下の入口を拾う」ことに絞って、現場で回る形へ落とします。
評価の型は、個人の努力だけで安定するとは限りません。
今の職場で、教育体制がない、相談相手がいない、教材に触れにくい、適切なアセスメントの見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
印刷して使える:四肢周径( CC / AC / TSF / MAMC )記録シート( A4 )
記事内容に合わせて、測定条件の固定(再現性)と再評価ログ( Δ を追う)まで 1 セットにした A4 記録シートを用意しました。院内で運用するときは、まず「側・肢位・時間帯」だけでも固定するとブレが減ります。
プレビュー(タップで開く)
まずはここだけ: CC ・ AC ・ MAMC のカットオフと使い分け
周径は「確定診断」ではなく、筋肉量低下の入口として使います。特に CC は症例抽出、 AC + TSF → MAMC は上腕の筋量推定に向いています。大事なのは、単発値だけで断定せず、誤差の出やすい条件とセットで読むことです。
スマホでは表を横スクロールできます。
| 指標 | 何の「代理」か | 目安(例) | まず注意する誤差 | 次アクション |
|---|---|---|---|---|
| CC(下腿周囲長) | 下腿筋量(疑い) | 男 < 34 cm / 女 < 33 cm | 浮腫、肥満、肢位(立位/座位)、時間帯 | 握力・歩行・立ち上がりと併用して層別 |
| AC(上腕周囲長) | 上腕の体格(筋+脂肪) | 単独値より「変化( Δ )」を重視 | 巻尺のテンション、マーキングずれ | TSF とセットで MAMC を算出 |
| MAMC(上腕筋囲) | 上腕筋量(疑い) | MAMC( cm )= AC( cm )− 0.314 × TSF( mm ) | TSF の単位ミス( mm / cm )、皮膚ひだのつまみ方 | 「筋の減り」を追うなら縦比較(同条件) |
| 大腿周径 | 目的次第(腫脹/筋萎縮) | 膝蓋骨上縁から距離で固定(例: +5〜10 cm ) | 測定位置のブレが最大の誤差 | 術後腫脹と筋変化を部位で分けて読む |
位置づけ: GLIM / AWGS と周径をどう扱うか
GLIM は筋量低下の評価で BIA / DXA などの body composition assessment を優先しつつ、実装上それが難しい場面では、上腕・下腿周径などの身体計測を代替候補として扱います。つまり周径は「簡便だから何となく測る」指標ではなく、条件固定を前提に使う代理指標です。
AWGS 2019 はサルコペニアの症例抽出で CC を推奨し、男 < 34 cm / 女 < 33 cmを目安として示しています。研究では standing の妥当性が良好とされますが、病棟や在宅での縦比較では、まず同一患者で肢位を固定することを優先すると運用が崩れません。
測定の原則:ブレを減らす 5 つの固定
周径は「 1 回の数値」より同条件での変化( Δ )が価値になります。測定は次の 5 点だけ固定すると、現場で再現性が上がります。
| 項目 | OK(推奨) | NG(ブレる) | 記録のコツ |
|---|---|---|---|
| 対象側 | 同一患者は毎回同側(麻痺があるなら原則 非麻痺側 ) | 毎回違う側、左右を混在 | 「右/左・麻痺の有無」を固定で残す |
| 肢位 | 施設標準を明文化(例: CC は立位、不可なら座位で統一) | 安全性で毎回肢位が変わる | 変更したら理由まで 1 行で追記 |
| ランドマーク | 触診 → マーキング → 同位置で再測 | 見た目で毎回 “だいたい” | 「どこを基準にしたか」を書く |
| 巻尺テンション | 軽接触(圧迫しない)で水平に一周 | きつく締める / ゆるく垂れる | 同じメジャーを使い回す |
| 反復測定 | 2 回測定(差が大きければ 3 回目) | 1 回だけで確定 | 中央値 or 平均をルール化 |
下腿周囲長( CC ):測り方・カットオフ・読み方
測る場所は「ふくらはぎの最も太い部位」です。立位なら踵を肩幅、体重を左右均等にして下腿をリラックスさせ、巻尺を床と平行に当てます。座位で行う場合も、同一患者では肢位を統一してください。
読み方は「低値なら筋量低下の疑いが上がる」一方で、浮腫や肥満では過大評価になりやすい点が重要です。特に浮腫が強い日は、可能なら状態が落ち着いたタイミングで再測し、備考に「浮腫あり」を残します。
CC のカットオフ(実務目安)
AWGS 2019 では、症例抽出として男 < 34 cm / 女 < 33 cmが目安です。現場では「 CC 低値 + 握力低下 + 立ち上がり / 歩行の遅れ」のように、複数の所見を束ねて解釈すると安全です。
CC で起こりやすい誤判定
- 浮腫:筋が増えたのではなく “水分で太い” ことがある
- 肢位:立位と座位で値が変わるため、縦比較では固定が最優先
- 装具 / 包帯:外した直後は形が変わることがあるため、測定タイミングを決める
上腕周囲長( AC )と上腕筋囲( MAMC ):計算で迷わない形にする
AC は「筋+脂肪」を含む体格指標です。筋量をより見たいときは、同部位の TSF (上腕三頭筋部皮下脂肪厚)と組み合わせて MAMC を算出します。ここは単位ミスが一番多いので、手順と式を固定します。
測定位置は肩峰(アクロミオン)と尺骨肘頭を結んだ線の中点です。中点をマーキングしてから、巻尺を水平に一周させます(圧迫しない)。
MAMC の式(単位に注意)
- MAMC( cm )= AC( cm ) − π × TSF( cm )
- TSF が mm のとき:MAMC( cm )= AC( cm ) − 0.314 × TSF( mm )
上腕筋面積( AMA )を使う場合
より “面積” で見たい場合は AMA を使います。
- AMA( cm² )= MAMC² ÷( 4π )
- 骨成分補正の目安:男性 −10 cm² 、女性 −6.5 cm²(運用するなら施設内で統一)
大腿周径:どこを測るかで「見ているもの」が変わる
大腿周径は、測定位置の選び方で意味が変わります。目的(腫脹なのか、筋の変化なのか)を先に 1 行で固定し、膝蓋骨上縁からの距離で位置を標準化します。
| 目的 | 部位指定(例) | 主に反映するもの | 読み方 |
|---|---|---|---|
| 術後・炎症の腫脹 | 膝蓋骨直上〜中央 | 関節周囲の腫脹 | 疼痛 / 熱感とセットで Δ を追う |
| 大腿四頭筋の変化 | 膝蓋骨上縁 +5〜10 cm | 内側広筋・外側広筋の萎縮 / 肥大 | 介入前後で同位置の Δ を比較 |
| 大腿全体の筋量 | 膝蓋骨上縁 +15〜20 cm | 大腿全体の体格 | 体重や活動量と合わせて解釈 |
判断の型:周径の数値をどうカルテに落とすか
周径は「低い / 高い」だけで断定せず、①同条件での変化( Δ )と②機能所見(握力・歩行・立ち上がり)を束ねて判断すると運用が崩れません。迷ったら「筋量低下の疑い」→「次に何を確認するか」までを 1 行で書いておくと、再評価が強くなります。
| 場面 | まず読む所見 | 追加で見ること | 1 行の残し方(例) |
|---|---|---|---|
| CC 低値 | 男 < 34 cm / 女 < 33 cm | 握力、歩行、立ち上がり | 「 CC 低値より筋量低下疑い。握力 / 移動能力と併せて評価継続」 |
| CC が保たれるが浮腫あり | 周径値より皮膚所見を優先 | 圧痕、時間帯、左右差 | 「浮腫影響あり。筋量の判断は保留し、同条件で再測予定」 |
| AC 低下が気になる | AC 単独では断定しない | TSF、MAMC | 「 AC 低下あり。 TSF 併用で MAMC 算出し上腕筋量を確認」 |
| 術後の大腿周径変化 | 測定位置と熱感 / 疼痛 | 腫脹か筋変化か | 「膝上 +5 cm で測定。術後腫脹主体か筋萎縮かを分けて追跡」 |
現場の詰まりどころ/よくある失敗
周径が回らない原因は、テクニックそのものより運用(誰が・いつ・どの姿勢で・どこを測るか)が曖昧なことです。以下を潰すと、同じ巻尺でも“使えるデータ”になります。
- 肢位が毎回違う:立位 / 座位が混ざると、 Δ が解釈不能になります
- ランドマークが共有されていない:マーキングを標準にし、記録欄に基準点を残す
- MAMC の単位ミス:TSF が mm のままなのに cm として計算してしまう
立て直しは、まず 5 つの固定 と CC の誤判定 に戻ることです。全体設計から見直すなら、親ページの 身体計測(形態測定)まとめ を先にそろえると迷いにくくなります。
よくある質問(タップで開閉)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. CC は立位と座位、どちらが正しいですか?
どちらか一方が絶対に正しいというより、同一患者の縦比較では肢位固定が最優先です。安全に立位が取れるなら立位、転倒リスクが高いなら座位で施設標準を決め、変更した場合は理由を記録します。
Q2. 麻痺がある場合、どちらの脚(腕)を測りますか?
原則は非麻痺側で統一し、毎回同側を測ります。ただし、左右差そのものが臨床的に重要なケースでは両側を測り、目的(筋萎縮 / 浮腫 / 装具影響)を明記して解釈します。
Q3. 浮腫があるとき、 CC は使えませんか?
使えないわけではありませんが、過大評価(筋量が多いように見える)リスクがあります。皮膚所見(圧痕・硬さ)とセットで記録し、可能なら状態が落ち着いた日に再測して縦比較します。
Q4. MAMC の計算で 0.314 を使うのはなぜ?
π(約 3.14 )と、 TSF が mm のときに cm へ換算する係数がまとまった形です。 TSF を mm のまま扱う運用なら、式を「 AC − 0.314 × TSF 」に固定すると単位ミスが減ります。
Q5. 周径は “増えたら筋がついた” と判断してよいですか?
単独では危険です。周径は筋だけでなく脂肪や水分の影響を受けます。介入の評価としては、同条件の Δ に加えて、筋力や歩行 / 立ち上がりなどの機能所見を束ねて判断するのが安全です。
次の一手(続けて読む)
参考文献
- Chen LK, Woo J, Assantachai P, et al. Asian Working Group for Sarcopenia: 2019 Consensus Update on Sarcopenia Diagnosis and Treatment. J Am Med Dir Assoc. 2020;21(3):300-307.e2. doi:10.1016/j.jamda.2019.12.012. PubMed
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition—A consensus report from the global clinical nutrition community. Clin Nutr. 2019;38(1):1-9. doi:10.1016/j.clnu.2018.08.002. PubMed
- Barazzoni R, Compher C, Jensen GL, et al. Guidance for assessment of the muscle mass phenotypic criterion for the Global Leadership Initiative on Malnutrition diagnosis of malnutrition. Clin Nutr. 2022;41(10):2235-2247. doi:10.1016/j.clnu.2022.02.020. PubMed
- Piodena-Aportadera MRB, Lim JP, Guralnik J, et al. Calf Circumference Measurement Protocols for Sarcopenia Screening: Differences in Agreement, Convergent Validity and Diagnostic Performance. Ann Geriatr Med Res. 2022;26(3):214-223. doi:10.4235/agmr.22.0057. PubMed
- Heymsfield SB, McManus C, Smith J, Stevens V, Nixon DW. Anthropometric measurement of muscle mass: revised equations for calculating bone-free arm muscle area. Am J Clin Nutr. 1982;36(4):680-690. doi:10.1093/ajcn/36.4.680. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下