みなし単位【 2026 改定 】対象業務・上限・記録の型を整理
みなし単位( 20 分= 1 単位 )は、請求単位を増やす仕組みとして読むと運用が崩れやすい論点です。今回の改定で整理された中心は、疾患別リハの専従療法士が、対象業務に従事した時間を実施単位数の管理上どう扱うかにあります。
このページで答えるのは、①何が対象業務か、②どこで重複を止めるか、③院内で最初にそろえる記録の型は何か、の 3 点です。詳細な文例や細かな排他判定は兄弟記事に分け、本ページは “総論+実装の入口” に絞って整理します。
最終更新:2026 年 3 月 21 日(厚労省掲載の説明資料を確認)
「みなし単位」とは?20 分= 1 単位を “実施単位数管理” に加える考え方
今回の見直しでは、疾患別リハの専従療法士が、疾患別リハビリテーション料及び集団コミュニケーション療法以外の特掲診療料に係る業務へ従事した場合、その従事時間をすべて合算し、 20 分につき 1 単位とみなして、当該従事者の実施単位数に含める考え方が示されました。
焦点は「何点請求できるか」ではなく、専従者の 1 日当たりの標準的な実施単位数を、実態に合わせてどう管理するかです。概要資料は骨格確認に便利ですが、算定要件・施設基準の詳細は今後の告示・通知確認まで含めて運用する前提で読むと、院内ルールがぶれにくくなります。
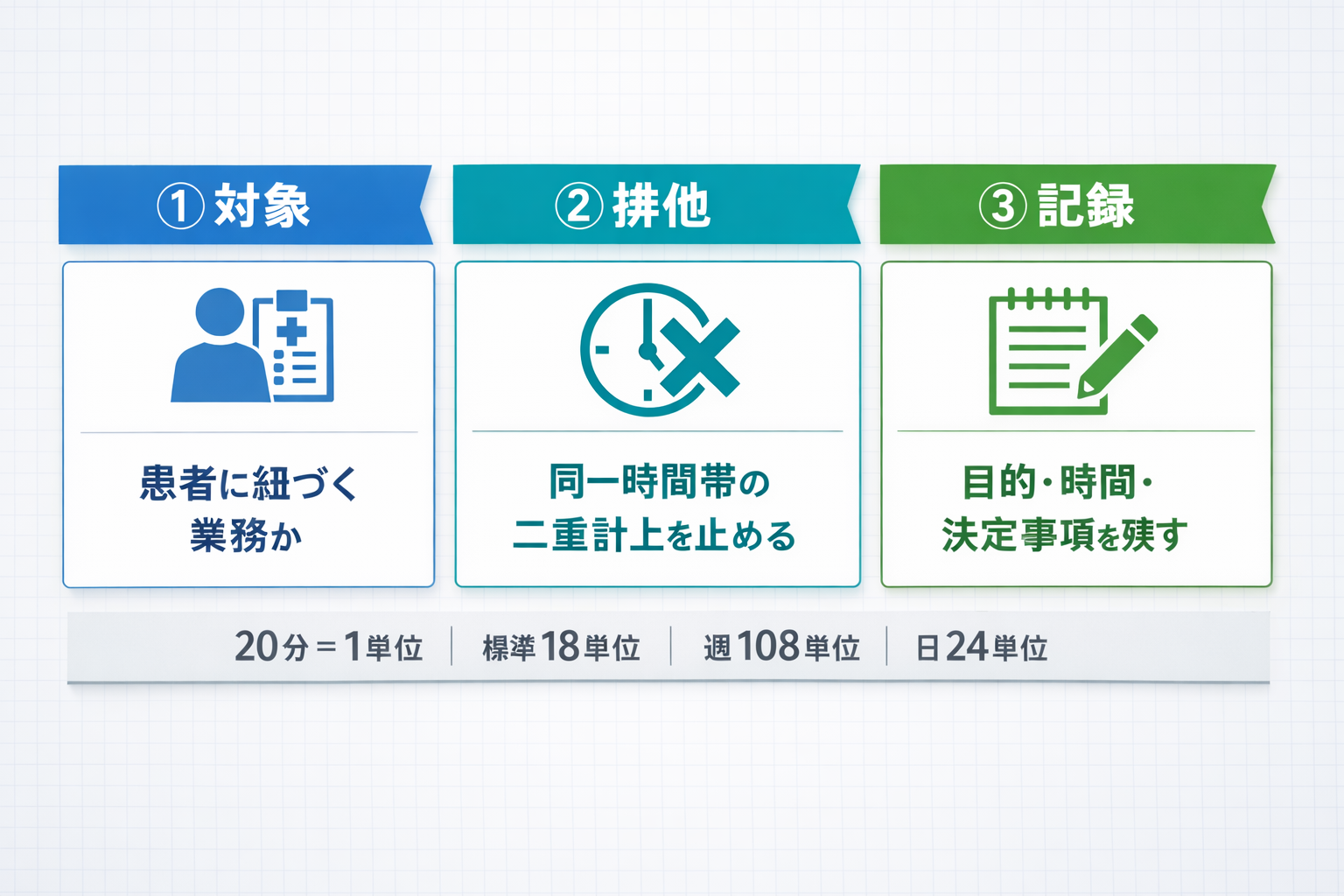
結論:先に決める最小セットは 3 つです
みなし単位の実務は、制度の暗記より “運用の型” が先です。現場で詰まりやすいのは、①対象、②排他、③記録の 3 点です。
細かい文言が今後補足されても、この 3 点が先にそろっていれば「対象行を足す」「記録文を修正する」だけで回しやすくなります。まずは次の表を、部門会議やカンファのたたき台として使ってください。
| 決めること | 決め方の目安 | 残す証跡(最小) | 落とし穴 |
|---|---|---|---|
| 対象 | 患者に紐づく目的を必須化し、対象業務を一覧化する | 対象患者 / 目的 / 実施者 | 患者と無関係な会議や庶務を混ぜる |
| 排他 | 同一時間帯の二重計上を禁止し、時間を排他的に区切る | 開始・終了時刻 / 区分 | “だいたい” の時間で後から整合が崩れる |
| 記録 | やったことより「決まったこと」「次に何をするか」を 1 行で残す | 議題 / 決定事項 / 次アクション | 成果が書けず、説明力が弱くなる |
規定の単位数に含める業務・含めない業務
今回の整理で重要なのは、「何が対象か」を先に固定することです。対象業務は広く見えても、患者に紐づくことと成果を短く説明できることが前提になります。
一方で、 H003-2 リハビリテーション総合計画評価料に係る計画書の作成及び説明時間は除くとされており、何でも含めてよいわけではありません。現場では、含める例と安全側で外す例を並べておくと判断がぶれにくくなります。
| 区分 | 業務例 | 考え方 | 必要記録(最小) |
|---|---|---|---|
| 規定の単位数に含める業務 | 医学管理等、在宅医療、リハビリテーション、精神科専門療法、その他リハビリ、家族等の指導、介護施設等への助言、リハビリテーションの記録時間、個別療法のために移動する時間 など | 患者に紐づき、時間と成果を説明できる業務 | 対象患者、開始 / 終了、目的、成果 |
| 含めない業務 | H003-2 リハビリテーション総合計画評価料に係る計画書の作成及び説明時間 | 制度上、除外が明示されている | 別の運用で管理する |
| 対象外として扱うのが安全な業務 | 休憩、患者非関連の庶務、目的や成果が患者単位で説明しにくい定例業務 | 算入対象にしない | 勤務記録としては残す |
上限の考え方: 1 日 18 単位を標準、週 108 単位、日 24 単位まで
みなし単位は無制限に積み上げる考え方ではありません。実施単位数は、 1 日当たり 18 単位を標準とし、週当たり 108 単位まで、 1 日当たり 24 単位までが上限です。
このため、対象業務を増やすことより、「今日どの時間をどの区分で使ったか」を見える化する方が先です。上限を先に共有しておくと、訓練時間との配分も話しやすくなります。
| 項目 | 基準 | 実務での使い方 |
|---|---|---|
| 標準 | 1 日 18 単位 | 日次配分の基準にする |
| 週上限 | 週 108 単位まで | 週次レビューで確認する |
| 日上限 | 1 日 24 単位まで | 日ごとの過密配置を防ぐ |
専従・兼任ルールも同時に押さえる
みなし単位の運用は、専従者が何に従事できるかと切り離せません。今回の整理では、疾患別リハの専従者は一定の業務へ従事できることが明確化され、他の専従者との兼任ルールも整理されました。
ここを曖昧にすると、「できる業務」と「みなし単位に含める業務」が混線しやすくなります。部門資料では、対象業務表と兼任可否を 1 枚にまとめておくと、現場での説明がしやすくなります。
| 論点 | 整理 | 実務で決めること |
|---|---|---|
| 専従者が従事できる業務 | 医学管理等、在宅医療、リハビリ、精神科専門療法、その他リハ、家族指導、介護施設等への助言など | 対象業務表を作る |
| 兼任可能 | 第 7 部リハビリテーション第 1 節各区分の専従者との兼任 | 心大血管リハは実施日・時間が異なる場合のみ可、と明記する |
| 兼任不可能 | 入院料等の専従の療法士等との兼任は不可(専任は可) | 入院料側の専従要件と混線しないようにする |
現場の詰まりどころとよくある失敗
みなし単位運用で最も詰まりやすいのは、「同じ時間を別業務として重ねてしまう」点です。訓練時間と間接業務時間、複数患者にまたがる会議時間の扱いを曖昧にすると、あとで整合が取れなくなります。先に “時間の切り方” と “記録の粒度” を固定することが重要です。
この節では、迷う場面にすぐ戻れるように、ページ内アンカー 2 本と、同ジャンルの内部リンク 1 本だけを置いています。まずはここを押さえると、現場の揉め事を減らしやすくなります。
NG / OK 早見:重複を止めると “説明可能性” が上がります
重複計上の回避は、監査対応の難易度を左右します。とくに「同一時間帯を訓練と会議で二重に扱う」「患者紐づけなしで一括処理する」は、根拠が弱くなりやすい典型です。開始・終了時刻の必須化だけでも、現場はかなり回しやすくなります。
記録は “やったことの列挙” ではなく、「誰が / どの患者に / 何を目的に / 何分かけて / 何が決まったか」を 1 行で残すと、説明力がそろいます。
| NG 例 | 問題点 | OK 修正 | 記録ポイント |
|---|---|---|---|
| 同一時間を訓練と会議で二重に扱う | 重複計上で整合が崩れる | 時間帯を排他的に区切る | 開始・終了時刻を必ず記載する |
| 患者紐づけなしで会議時間を一括処理する | 算定根拠が弱い | 患者別に対象性を記録する | 議題・対象患者・決定事項を残す |
| 担当者名なし・成果記載なし | 説明可能性が低い | 実施者とアウトカムを明記する | 誰が何を変えたかを残す |
病棟で回す最小運用フロー
おすすめは、朝・昼・夕の 3 区分で記録責任を明確にする方法です。朝は対象患者の確認、昼は実施ログ入力、夕は重複チェックと翌日調整の 3 ステップに分けると、記録漏れと二重処理を減らせます。
週 1 回の短時間レビューで「記録文の粒度」をそろえると、担当者差も抑えやすくなります。運用は個人技より、チームで再現できる型を作ることがポイントです。
| 時間帯 | やること | 確認すること |
|---|---|---|
| 朝 | 対象患者と対象業務を確認する | 患者紐づけ、目的、担当者 |
| 昼 | 実施ログをその場で入力する | 開始・終了、成果、次アクション |
| 夕 | 重複チェックと翌日調整を行う | 訓練時間との重なり、上限、未記録の有無 |
みなし単位 運用 5 分フロー記録シート( PDF )
院内での共有や部門会議のたたき台として使いやすいように、A4 1 枚の記録シートを用意しました。まずは対象・排他・記録・上限確認を同じ順番で確認できる形にしておくと、担当者差を抑えやすくなります。
プレビューを開く
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. みなし単位は、すべての会議時間を含められますか?
A. いいえ。患者関連性と要件適合が前提です。会議であっても、患者に紐づく目的・内容・成果を説明できない場合は、対象として扱わない運用が安全です。
Q2. リハビリテーションの記録時間や、個別療法のための移動時間も対象になりますか?
A. 制度上は、リハビリテーションの記録時間や個別療法のために移動する時間等が、規定の単位数に含める業務の例として示されています。ただし、患者との関係や所要時間を説明できる形で残す前提で運用するのが安全です。
Q3. H003-2 リハビリテーション総合計画評価料に係る計画書の作成・説明時間も含めてよいですか?
A. そこは除外が明示されています。みなし単位側に混ぜず、別の運用で管理してください。
Q4. 訓練時間と同じ時間帯の業務を同時に扱ってよいですか?
A. 同時処理は避けてください。時間は排他的に区切り、重複を防ぐ必要があります。開始・終了時刻を残すだけでも、監査対応の難易度はかなり下がります。具体的な OK / NG は 排他ルール(判定フロー) を参照してください。
Q5. まず院内で決めるべきことは何ですか?
A. ①対象業務の定義、②記録テンプレ、③重複チェック担当の 3 点です。細則が更新されても、この 3 点が整っていれば修正コストを最小化しやすくなります。記録の型は 記録テンプレ を土台にするとそろえやすいです。
Q6. 1 日 18 単位・週 108 単位・日 24 単位は、何の数字ですか?
A. これは専従療法士の実施単位数管理の基準です。みなし単位の時間も、この実施単位数に含めて管理する考え方です。
次の一手
同ジャンルの導線として、A → B の順で読むと実装しやすくなります。A で全体像を確認し、B で記録の型をそろえると、院内運用を組み立てやすくなります。
参考文献
- 厚生労働省.令和 8 年度診療報酬改定説明資料等について.掲載ページ
- 厚生労働省 保険局医療課.令和 8 年度診療報酬改定について【医科全体版】( 2026 年 3 月 6 日版).資料 PDF
- 厚生労働省 保険局医療課.重点的な対応が求められる分野(医学管理・リハビリテーション).資料 PDF
- 厚生労働省 保険局医療課.令和 8 年度診療報酬改定について【全体概要版】( 2026 年 3 月 10 日版).資料 PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



