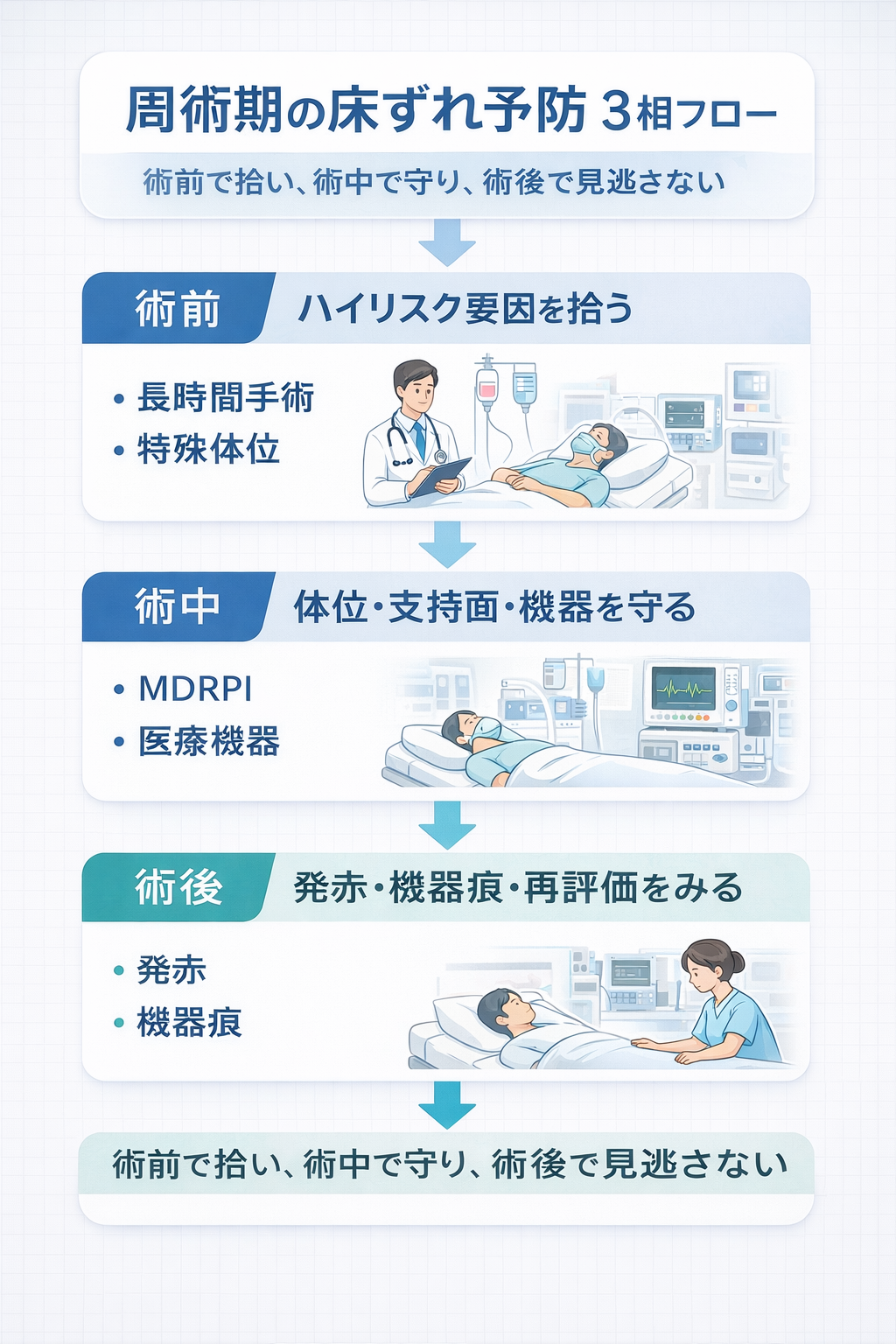
周術期の床ずれ予防は「術前・術中・術後」で切ると整理しやすい
周術期の床ずれ予防で詰まりやすいのは、「手術前にリスクを拾ったつもりでも、術中の体位や機器で条件が変わり、術後初動で見逃す」ことです。病棟では普段どおりに動ける患者でも、麻酔・鎮静・疼痛・循環変動が重なると、術中は自分で除圧できません。そこに長時間手術、特殊体位、固定具やチューブの接触が加わるため、周術期は床ずれを“できてから見る”より、“どの段階で何を見るかを先に決める”方が回しやすくなります。
この記事では、周術期の床ずれ予防を 術前で拾う → 術中で守る → 術後で見逃さない の 3 相で整理します。床ずれ予防の総論から確認したい場合は 褥瘡予防の基本|5分フローと記録シート を先に見ると、今回の記事の位置づけがつかみやすいです。
教育体制や標準化の型に迷うときは、先に職場の“回る仕組み”も確認しておくと整理しやすいです。
周術期は「全員にリスクがある前提」で、上乗せ要因を見ます
周術期では、硬い支持面の上で、患者が自分で痛みや圧を避けられない時間が続きます。そのため、まずは「手術を受ける時点で全員に一定のリスクがある」と考え、そこに長時間手術、特殊体位、既存の発赤、皮膚脆弱性、循環不安定、機器接触といった上乗せ要因を重ねて見る方が実務向きです。病棟の評価だけで安心せず、手術というイベントで何が変わるかを切り分けることが大切です。
ポイントは、患者要因と環境要因を分けて考えることです。患者要因だけを見ると「もともとハイリスクではないから大丈夫」と判断しやすく、環境要因だけを見ると「除圧材を入れたから大丈夫」と止まりやすくなります。実際は、その両方が重なって初めて床ずれリスクが大きくなります。
※スマホでは表を横スクロールできます。
| 軸 | 例 | 見落とすと起こること | 最初にやること |
|---|---|---|---|
| 患者要因 | 高齢、低栄養、浮腫、循環不全、感覚低下 | 軽い圧でも傷みやすい前提を見落とす | 皮膚脆弱性と循環の弱さを術前に共有する |
| 手術要因 | 長時間手術、再手術、出血、麻酔時間の延長 | 除圧できない時間が伸びる | 予定時間と延長時の再確認点を先に決める |
| 体位要因 | 腹臥位、砕石位、側臥位、上肢固定 | 部位ごとに圧集中が変わる | 体位ごとの重点観察部位を固定する |
| 機器要因 | マスク、チューブ、固定具、電極、ライン | 骨突出部以外の MDRPI を見逃す | 機器痕を術後初動の確認項目に入れる |
術前に確認するポイント|ハイリスクを先に拾う
術前で大切なのは、「誰が危ないか」だけでなく、「どこが危ないか」まで具体化することです。高齢、低栄養、浮腫、循環不全、感覚低下、既存の発赤、既存の床ずれ、乾燥・脆弱皮膚などは、手術中の圧やずれに弱い前提になります。ここを抽象的なままにすると、術中の体位保持や術後の皮膚確認に落とし込みにくくなります。
術前チェックは、長く書くよりも、「患者要因」「予定体位」「重点部位」「機器接触部」の 4 点に圧縮すると運用しやすいです。たとえば「腹臥位予定・顔面と胸部と膝前面を重点確認」「仰臥位予定・後頭部、肩甲部、仙骨、踵を重点確認」のように、体位と部位をセットで共有しておくと、術中・術後の観察がぶれにくくなります。
※スマホでは表を横スクロールできます。
| 観点 | 見る内容 | 記録の一言例 | 次に渡す相手 |
|---|---|---|---|
| 皮膚 | 既存発赤、脆弱皮膚、乾燥、浮腫、既存創 | 仙骨部に発赤既往あり、皮膚脆弱 | 手術室、病棟 |
| 循環・栄養 | 低栄養、末梢循環不全、貧血、脱水傾向 | 低栄養傾向あり、踵の皮膚脆弱性高い | 麻酔科、病棟 |
| 手術体位 | 仰臥位、側臥位、腹臥位、砕石位など | 腹臥位予定、顔面と胸骨部を重点確認 | 手術室 |
| 機器接触 | マスク、チューブ、固定具、ライン | 酸素マスク・固定具の接触部に注意 | 手術室、病棟 |
術中にずらしやすいポイント|体位・支持面・機器
術中は、予防策を入れたつもりでも、時間経過とともにずれやすいのが実際です。最初の体位合わせでは良く見えても、布類の圧縮、身体の沈み込み、固定具のテンション、ラインの張り、テープの引っ張りで局所の圧は変わります。だからこそ、「入れたかどうか」ではなく、「時間がたつと何がずれやすいか」を先に見ておく必要があります。
特に、骨突出部の床ずれと、機器の当たりによる MDRPI は同時に起こりえます。機器接触の見方そのものは MDRPI運用ガイド|図解・PDFで流れがわかる にまとめていますが、周術期ではそれを体位・支持面・術後初動まで一続きで扱うと理解しやすくなります。
※スマホでは表を横スクロールできます。
| 部位 | 起こりやすい場面 | 見るポイント | 最初にやること |
|---|---|---|---|
| 後頭部・肩甲部 | 仰臥位で長時間固定 | 頭部位置のずれ、肩甲部の局所圧 | 接触部の左右差と沈み込みを確認する |
| 仙骨・殿部 | 仰臥位、砕石位、ずれのある移乗 | 骨突出部への集中圧、シーツのしわ | シーツの張りと骨突出部保護を見直す |
| 踵 | 仰臥位で下腿支持が不十分 | 踵の直接接触、支え方の偏り | 踵が支持面に当たり続けていないか確認する |
| 顔面・胸部・膝前面 | 腹臥位 | 顔面圧迫、胸骨部や膝前面の局所圧 | 支持部の当たり方と呼吸・循環を両方みる |
| 機器接触部 | マスク、チューブ、固定具、電極 | 局所の痕、テンション、湿潤、ずれ | 当たり方と固定の強さを見直す |
術後初動でみるポイント|発赤・機器痕・離床前評価
術後は、創部や全身管理に意識が向きやすく、床ずれの初期変化が後回しになりやすい場面です。ただし、周術期の床ずれは「後で気づく」ほど、どの段階で起きたかをたどりにくくなります。術後初動では、発赤の有無だけでなく、機器痕、湿潤、皮膚温、左右差、既存の脆弱部の変化を、短時間でもよいので固定して見る方が安全です。
ここで大切なのは、離床の可否と皮膚確認を別にしないことです。離床前に皮膚を見て、どこに圧が残っていそうかを把握しておくと、その後の体位変換や離床計画につながります。術後初動は“観察して終わり”ではなく、“次の再評価条件を決める場面”として扱うと運用しやすくなります。
※スマホでは表を横スクロールできます。
| 確認項目 | 見る内容 | 残す一言 | 次の行動 |
|---|---|---|---|
| 発赤 | 仙骨、踵、後頭部、体位依存部位 | 仙骨部に発赤なし/踵軽度発赤あり | 体位変換と再評価時間を決める |
| 機器痕 | マスク、チューブ、固定具の接触部 | 鼻翼部に圧痕あり、再確認要 | 固定調整または除去後に再観察する |
| 湿潤・ずれ | 汗、失禁、シーツのしわ、摩擦 | 臀部に湿潤あり、シーツ調整実施 | 皮膚保護と寝具調整を行う |
| 離床前評価 | 痛み、循環、接触部の残圧 | 離床前に踵・仙骨再確認予定 | 離床後も重点部位を再確認する |
現場の詰まりどころ|予防していたのに床ずれが起きる理由
周術期で起こりやすい失敗は、「除圧材を入れたから大丈夫」「術前評価をしたから大丈夫」で止まることです。実際には、手術時間の延長、体位のわずかなずれ、機器テンションの変化、術後の確認遅れが重なると、対策をしていても床ずれは起こります。だからこそ、予防策の有無ではなく、どのタイミングで再確認したか を残すことが重要です。
また、床ずれと MDRPI を別々の話として扱いすぎると、術後の皮膚確認が分断されます。骨突出部だけを見る、機器痕だけを見る、のどちらかに偏らず、「体位依存部位」と「機器接触部」を同時に見る型にした方が、実務では見落としが減ります。
※スマホでは表を横スクロールできます。
| 論点 | NG | OK | 固定する一言ルール |
|---|---|---|---|
| 術前評価 | 患者背景だけ見て終わる | 体位と重点部位まで落とす | 術前は「体位+部位」まで書く |
| 術中対策 | 除圧材を入れて終わる | ずれや機器テンションも確認する | 入れた後に「ずれ」を見る |
| 術後確認 | 創部と全身管理を優先して皮膚確認が遅れる | 初動で発赤と機器痕を固定してみる | 術後初動で「皮膚 1 回」を外さない |
| 申し送り | 異常なしだけで終える | 重点部位と再評価時間を残す | 申し送りは「部位+時間」で残す |
周術期の床ずれ予防を回す 5 分フロー
難しい判断を増やすより、短い流れを固定した方が現場では回しやすくなります。おすすめは、術前・術中・術後をまたいで、拾う → 体位化する → 守る → 見る → 申し送る の 5 段階にする方法です。これなら、病棟、手術室、術後管理側で役割を分けつつ、同じ流れで共有できます。
ポイントは、最後を「異常なし」で終えないことです。異常がなくても、次にどこをいつ見るかを一言残すだけで、術後の手戻りが減ります。
※スマホでは表を横スクロールできます。
| ステップ | やること | 残すもの | 担当の例 |
|---|---|---|---|
| 1 | 術前にハイリスク要因と重点部位を拾う | 体位+重点部位メモ | 病棟、外来、手術室 |
| 2 | 予定体位で圧集中部位を具体化する | 重点観察部位の共有 | 手術室 |
| 3 | 支持面・保護材・機器の当たりを整える | 実施内容の一言記録 | 手術室、麻酔科 |
| 4 | 術後初動で発赤・機器痕・湿潤を確認する | 皮膚確認メモ | 病棟、回復室 |
| 5 | 再評価の時間と重点部位を申し送る | 部位+再確認時間 | 病棟 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
周術期は、全員ハイリスクと考えた方がよいですか?
はい。まずは全員に一定のリスクがある前提で考え、その上で長時間手術、特殊体位、皮膚脆弱性、循環不安定、機器接触といった上乗せ要因をみる方が実務的です。最初から「低リスクだから大丈夫」と切るより、安全側に寄せやすくなります。
Braden Scale だけで周術期の床ずれ予防は足りますか?
病棟での全体的なリスク把握には役立ちますが、周術期では手術時間、麻酔、体位、硬い支持面、機器接触といった特有の要因を別で見る必要があります。周術期は「病棟の尺度+手術イベントで変わる要因」を合わせて考える方が安全です。
予防的ドレッシングは誰に使うと考えればよいですか?
高リスク患者の骨突出部、特に踵や仙骨など、長時間の圧集中が予想される部位で検討しやすいです。ただし、貼ったこと自体より、体位・支持面・ずれ対策とセットで考える方が重要です。貼れば終わりではなく、術後初動で状態を確認してください。
術後はどこを優先して見ればよいですか?
まずは予定体位で圧がかかっていた部位と、機器の接触部です。仰臥位なら後頭部、肩甲部、仙骨、踵、腹臥位なら顔面、胸部、腸骨部、膝前面などを優先し、その上でマスクやチューブ、固定具の痕を見ます。
機器痕があったら、床ずれとは別物として扱いますか?
完全に切り分けず、周術期の皮膚損傷として同じ流れの中で扱う方が見落としを減らせます。骨突出部の床ずれと MDRPI は、術中・術後に同時に起こりえます。まずは圧の原因を外し、再評価時間を決めて共有することが大切です。
次の一手
周術期の流れを押さえたら、次は「総論」「機器単独」「体位保持」の 3 本で補強すると理解が深まります。
参考文献
- 創傷・褥瘡・熱傷ガイドライン策定委員会(褥瘡グループ). 創傷・褥瘡・熱傷ガイドライン(2023)―2 褥瘡診療ガイドライン(第 3 版). 日皮会誌. 2023;133(12):2735-2797. PDF
- Peterson L. Intraoperative pressure injury prevention. Nurs Clin North Am. 2025;60(1):99-108. doi: 10.1016/j.cnur.2024.07.004 / PubMed
- Tobiano G, Huang TY, Lee BO, Ou SF, Kuruppu NR, Gillespie BM. Medical device-related pressure injuries in the operating room: A scoping review. J Adv Nurs. 2025;81(3):1208-1221. doi: 10.1111/jan.16400 / PubMed
- Prado CBC, Machado EAS, Mendes KDS, Silveira RCCP, Galvão CM. Support surfaces for intraoperative pressure injury prevention: systematic review with meta-analysis. Rev Lat Am Enfermagem. 2021;29:e3493. doi: 10.1590/1518-8345.5279.3493
- AORN. Pressure Injury Prevention: AORN Guideline Takeaways for Periop Nurses. 2024. Web
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下