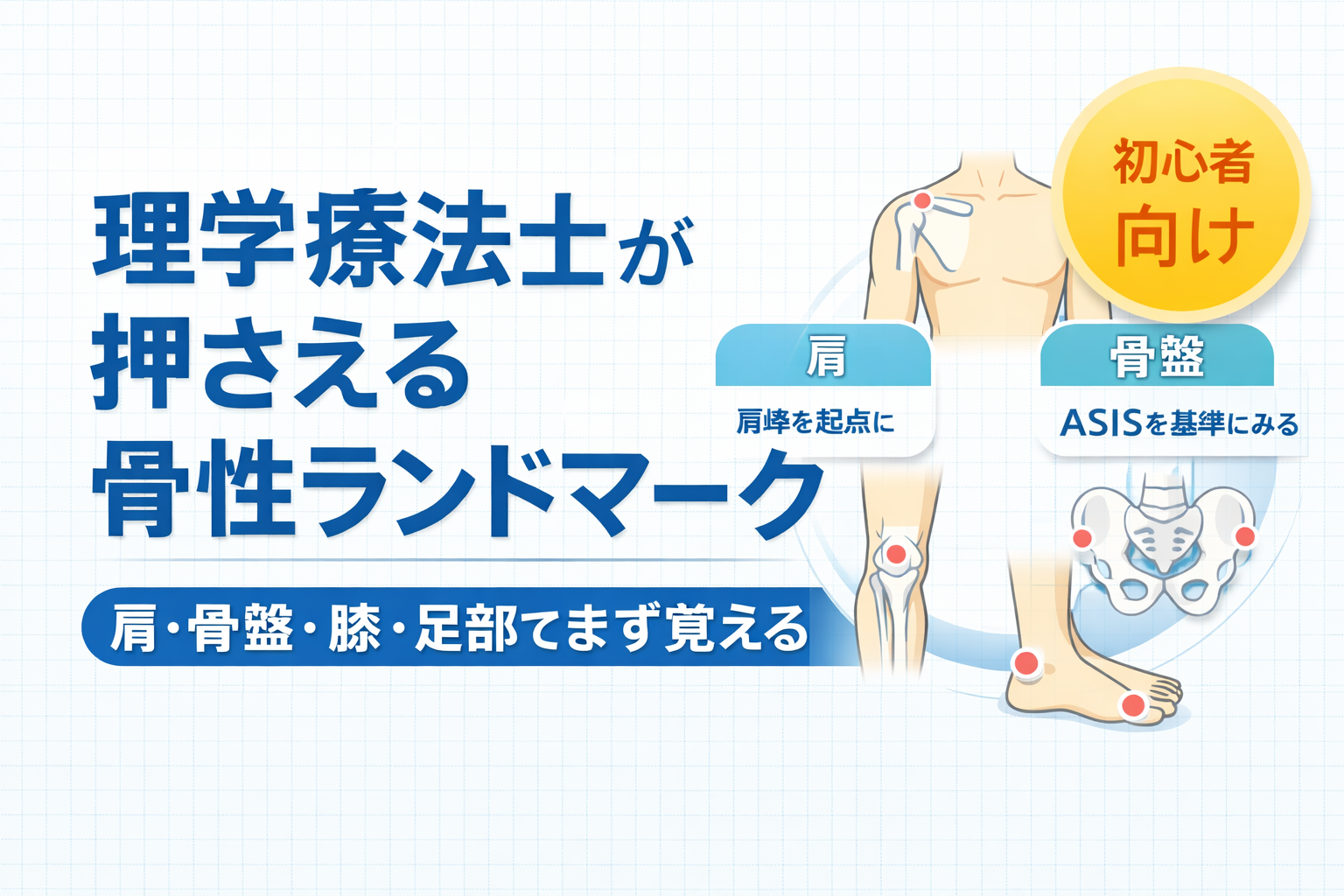
骨性ランドマークは「触診の起点」を作るために押さえます
骨性ランドマークは、筋・腱・関節の評価を始める前に「いまどこを触っているか」をそろえるための基準です。理学療法士の臨床では、疼痛部位の確認、姿勢観察、関節可動域測定、形態測定、記録共有まで、思っている以上に多くの場面で使います。
大切なのは、ランドマークを “ 位置の暗記 ” として覚えないことです。起点を 1 つ決める → 近くの線や角で再確認する → 条件をそろえて記録に残す、という流れで使えるようにすると、触診が評価につながりやすくなります。評価全体の位置づけは 評価ハブ から整理できます。
理学療法士に骨性ランドマークが必要な理由
骨性ランドマークが必要な理由は、評価の “ 出発点 ” をそろえられるからです。たとえば肩外側の痛みをみるとき、肩峰を起点にすれば AC 関節・大結節・結節間溝との位置関係を整理しやすくなります。骨盤であれば ASIS や PSIS、大転子を触れることで、骨盤の傾きや下肢アライメント、形態測定の基準点を言語化しやすくなります。
もう 1 つの理由は、再評価の精度です。関節可動域や長さの測定は、同じ部位を同じ条件で取れるかで誤差が大きく変わります。つまり、ランドマークは “ 解剖の知識 ” で終わらず、測定の精度と共有の質を支える土台です。関連して、四肢長や周径の取り方は 形態測定(四肢長・周径)の測り方 にまとめています。
まず覚えるべき骨性ランドマークは「肩・骨盤・膝・足部」です
全身を一気に覚えようとすると、表面の名前だけが増えて臨床で使いにくくなります。最初は、出番が多く、周囲の組織や測定に直結しやすい 4 領域から始めると整理しやすいです。具体的には、肩、骨盤・股関節、膝、足関節・足部です。
この 4 領域を優先する理由は、①痛みや圧痛の部位整理に使いやすい、② ROM や形態測定の基準になりやすい、③歩行や姿勢観察に直結しやすい、の 3 点です。まずは “ 深い構造を直接当てに行く ” のではなく、表層で触れやすい骨性指標から順にたどる方が迷いにくくなります。

スマホでは表を横スクロールできます。
| 領域 | まず触る場所 | 次に確認する場所 | 臨床での主な使い道 |
|---|---|---|---|
| 肩 | 肩峰 | AC 関節、肩甲棘、大結節 | 肩外側痛の整理、肩関節周囲の位置関係の把握 |
| 骨盤・股関節 | ASIS | PSIS、大転子、腸骨稜 | 骨盤傾斜、下肢長、股関節周囲の基準点 |
| 膝 | 脛骨粗面 | 腓骨頭、関節裂隙、膝蓋骨下極 | 膝前面の位置関係、アライメント、関節周囲評価 |
| 足関節・足部 | 内果・外果 | 踵骨、舟状骨粗面、第 5 中足骨粗面 | 足部アライメント、荷重時観察、歩行の基準点 |
肩のランドマーク|肩峰から始めると迷いにくくなります
肩の触診で最初におすすめなのは肩峰です。理由は、表層で触れやすく、ここを起点に AC 関節、鎖骨外側端、肩甲棘、大結節へ広げやすいからです。肩の前方・上方・外側・後方の位置関係がつかめると、どこが “ 骨 ” でどこが “ 軟部組織 ” かを分けて考えやすくなります。
肩は痛みの訴えが広がりやすい領域ですが、ランドマークを先に取ると圧痛点の表現が具体的になります。たとえば「肩の外側が痛い」ではなく、「肩峰前外側の圧痛」「大結節近位の圧痛」のように記録しやすくなります。肩の詳しい順番は 肩関節・肩甲帯の触診まとめ、肩峰の取り方は 肩峰はどこ?触診のコツと確認ポイント で各論に進めます。
肩で最初にそろえたい実践ポイント
肩では、上腕骨頭や腱板をいきなり “ 当てに行く ” より、肩峰や肩甲棘などの骨性指標から位置関係を作る方が再現しやすいです。特に新人のうちは、肩峰 → AC 関節 → 肩甲棘、または肩峰 → 大結節のように、一本道で追える順番を固定すると迷いが減ります。
肩の肢位が変わると、触れやすさも変わります。痛みが強い場面では無理に大きく動かさず、まず安静肢位で肩峰や鎖骨外側端を確認し、必要最小限の誘導で周辺へ広げる方が安全です。
骨盤・股関節のランドマーク|ASIS と大転子を軸にすると整理しやすいです
骨盤・股関節では、ASIS を前方の起点、大転子を外側の起点として押さえると、骨盤帯と股関節周囲の位置関係がまとまりやすくなります。ここに PSIS や腸骨稜を加えると、前後・上下・左右の基準ができ、姿勢観察や骨盤の傾きの見方が安定しやすくなります。
骨盤周囲は臨床でよく触る一方、部位によっては検者間で一致しにくいこともあります。だからこそ、「どの姿勢で」「どこを起点に」「何で再確認したか」を記録と一緒に残すことが重要です。骨盤では “ 触れた / 触れない ” だけで終わらず、ASIS と PSIS の相対的位置、大転子 との関係、荷重時との違いまでみると評価として使いやすくなります。
形態測定につなげると価値が上がります
骨盤・股関節のランドマークは、姿勢観察だけでなく、四肢長や周径の基準点としても役立ちます。測定では、ランドマークを触れること自体より、「毎回同じ点を選べるか」が大切です。マーキングしてから測る、体位をそろえる、左右を比較する、といった基本を省かない方が誤差を減らしやすくなります。
現場では、ASIS から内果までの “ 何となくの長さ ” を取ってしまうことがありますが、回旋や骨盤傾斜が変わると値もぶれます。だからこそ、骨盤帯のランドマークは “ 触診単独 ” より “ 測定の前提条件 ” として覚えると使い勝手が上がります。実際のつなげ方は、ASIS と 内果 を使う棘果長、大転子 と 外果 を使う転子果長で整理すると覚えやすいです。
膝のランドマーク|脛骨粗面と腓骨頭が入口になります
膝のランドマークは、脛骨粗面と腓骨頭から始めると整理しやすいです。脛骨粗面は膝前面の起点になり、腓骨頭は膝外側の基準になります。ここから膝蓋骨下極、外側・内側の関節裂隙へ広げると、前面・外側・内側の位置関係を作りやすくなります。
膝では、痛い場所を先に押すより、まず骨性ランドマークで方向を作ってから周辺の圧痛や腫脹、熱感を確認した方が患者さんの負担を減らしやすいです。特に腓骨頭周囲は外側構造をみる入口として便利ですが、圧痛が強い人もいるため、最初の接触はやさしく行い、説明しながら進める方が安心です。
膝でランドマークを押さえる意味
膝関節は ROM 測定や周径測定、腫脹の比較、アライメント観察などでランドマークが出番になります。たとえば「膝周囲が腫れている」という記述より、「膝蓋骨上縁の 2 cm 近位で周径増加あり」「脛骨粗面周囲に圧痛あり」と書ける方が、再評価や共有に使いやすくなります。
膝のように測定頻度が高い部位では、毎回ゼロから探すのではなく、起点を固定する方が時間も誤差も減らせます。脛骨粗面 → 膝蓋骨下極 → 関節裂隙という順番を 1 本作っておくと、記録の再現性が上がりやすくなります。
足関節・足部のランドマーク|内果・外果から足部アライメントへ広げます
足関節・足部では、内果 と 外果 を最初に押さえると、距腿関節周囲の位置関係が分かりやすくなります。そこから踵骨、舟状骨粗面、第 5 中足骨粗面へ広げると、後足部・中足部・前足部の観察につながります。歩行や立位の観察でも、どこを基準に見ているかが明確になります。
足部は小さな構造が多く、いきなり細かな骨を探そうとすると混乱しやすいです。まずは内外果で “ 足関節の入口 ” を作り、次に踵骨で後足部を確認し、そのあとで舟状骨や第 5 中足骨へ広げる方が覚えやすくなります。荷重時と非荷重時で見え方・触れやすさが変わることも意識しておくと、静止画の解剖と臨床の足部をつなげやすくなります。
足部でよく使う場面
足関節・足部のランドマークは、歩行観察、荷重時のアライメント確認、装具や靴の影響の整理に使いやすいです。特に内果・外果、踵骨の位置を押さえておくと、回内・回外の観察や足部の傾きの共有がしやすくなります。
また、足部の圧痛や腫脹をみるときも、ランドマークがあると表現が具体化します。「足の外側が痛い」より、「第 5 中足骨粗面周囲の圧痛」「外果前方の圧痛」と書ける方が、介入前後の比較に向いています。
現場の詰まりどころ|ランドマークが取れないときの見直し方
ランドマークがうまく取れないとき、原因は知識不足だけではありません。姿勢が合っていない、起点が曖昧、最初の接触が強すぎる、患者さんが防御している、ということもよくあります。まずは「どの姿勢で触っているか」「どこから始めたか」を見直す方が、答えに近づきやすいです。
見直しの順番は、①表層で触れやすい骨から始める、②線や角で再確認する、③反対側と比較する、④必要なら軽くマーキングする、の 4 つです。うまく当たらない場面ほど、深い組織を探す前に “ 表面の地図 ” を作り直す感覚が大切です。
スマホでは表を横スクロールできます。
| よくある失敗 | 起こりやすいこと | 修正ポイント |
|---|---|---|
| 痛い場所をいきなり押す | 防御が出て触れにくくなる | 少し離れた骨性指標から始めて周辺へ広げる |
| 起点が決まっていない | 毎回違う場所を触ってしまう | 肩峰、ASIS、脛骨粗面、内外果など固定の入口を作る |
| 体位が毎回違う | 再評価で一致しにくい | 背臥位、座位、立位など条件を記録に残す |
| 左右差を見ない | 個人差と異常を混同しやすい | 必ず反対側と触れ比べる |
| 深い構造から探す | 迷いやすくなる | 表層の骨 → 線や角 → 周辺軟部組織の順で進める |
記録に落とすときのコツ|「どこをどう確認したか」を残します
ランドマークは、触れた事実より “ どう使ったか ” を記録に残すと臨床で生きます。たとえば「肩峰を起点に大結節周囲を確認」「 ASIS・大転子を基準に下肢長を測定」「脛骨粗面を基準に膝前面の圧痛を評価」といった形で、評価の流れに組み込むと伝わりやすくなります。
再評価を前提にするなら、体位、左右差、圧痛の有無、必要に応じてマーキングの有無も書いておくと親切です。ランドマークは単独の知識ではなく、視診、触診、測定、共有をつなぐ “ 橋 ” だと考えると、記録の質も上がりやすくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
新人はどの部位から覚えると効率がいいですか?
最初は、肩峰、 ASIS、脛骨粗面、内果・外果のように、表層で触れやすく周辺へ広げやすい部位から始めるのがおすすめです。全部を均等に覚えるより、入口になるランドマークを 4〜6 個決めて反復した方が、臨床で使える知識になりやすいです。
ランドマークを正確に触れたか自信がないときはどうすればいいですか?
1 点で確定しようとせず、近くの線や角、反対側との比較で再確認します。たとえば肩峰なら AC 関節や肩甲棘、 ASIS なら腸骨稜や大転子との関係をあわせてみると、位置のずれに気づきやすくなります。
骨盤のランドマークは難しいですが、どう練習すればいいですか?
骨盤は難しく感じやすい部位です。まず ASIS を前方の起点として安定させ、その後に PSIS や大転子へ広げると整理しやすくなります。体位を固定し、反対側と比較しながら、毎回同じ順番で触る練習が有効です。
ランドマークは ROM 測定でも重要ですか?
重要です。関節可動域測定は、どこを軸にしてどこへアームを合わせたかで値が変わります。ランドマークが曖昧だと、同じ人でも再評価の比較がしにくくなるため、骨性指標の確認は測定精度の前提になります。
圧痛が強い患者さんではどう進めるとよいですか?
圧痛部位をいきなり押さず、少し離れた骨性ランドマークから位置関係を作っていく方が安全です。最初の接触は軽く、説明しながら進め、必要最小限の体位変換で確認するのが基本です。
次の一手
まずは、本記事で紹介した 4 領域のうち、いま臨床で出番が多い 1 領域だけに絞って練習してみてください。肩から整理するなら 肩関節・肩甲帯の触診まとめ、骨盤から広げるなら ASIS と PSIS、股関節外側なら 大転子、足関節なら 内果 と 外果 が次に読みやすいです。
評価全体の中で位置づけを整理したい場合は、評価ハブ へ戻ると、他の評価記事ともつながります。ランドマークは単独で覚えるより、「何のために使うか」とセットで押さえる方が現場で残りやすくなります。
参考文献
- Póvoa LC, Ferreira APA, Silva JG. Validation of palpatory methods for evaluating anatomical bone landmarks of the cervical spine: a systematic review. J Manipulative Physiol Ther. 2015;38(4):302-310. DOI
- Moriguchi CS, Carnaz L, Silva LCCB, Salasar LEB, Carregaro RL, Sato TO, et al. Reliability of intra- and inter-rater palpation discrepancy and estimation of its effects on joint angle measurements. Man Ther. 2009;14(3):299-305. DOI / PubMed
- Cho JC, Reckelhoff K. The impact on anatomical landmark identification after an ultrasound-guided palpation intervention: a pilot study. Chiropr Man Therap. 2019;27:47. DOI
- Cooperstein R, Hickey M. The reliability of palpating the posterior superior iliac spine: a systematic review. J Can Chiropr Assoc. 2016;60(1):36-46. PubMed
- Gajdosik RL, Bohannon RW. Clinical measurement of range of motion. Review of goniometry emphasizing reliability and validity. Phys Ther. 1987;67(12):1867-1872. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下