脳卒中の姿勢・バランス評価は「順番」が 9 割(本記事のねらい)
脳卒中の姿勢・バランス評価は、スケールを増やすほど精度が上がるわけではなく、フェーズに合う順番で「主役を入れ替える」だけで回り始めます。本記事は、病棟〜歩行までを① 準備段階 → ② 立位・移動 → ③ 生活場面に分け、どの時期に何を優先し、どのタイミングで評価を切り替えるかを 1 ページで整理します。
個別スケールの詳しいやり方は子記事に譲り、ここでは使い分け・組み合わせ・主役交代の条件だけに絞ります。迷ったときの戻り先(親)として使ってください。
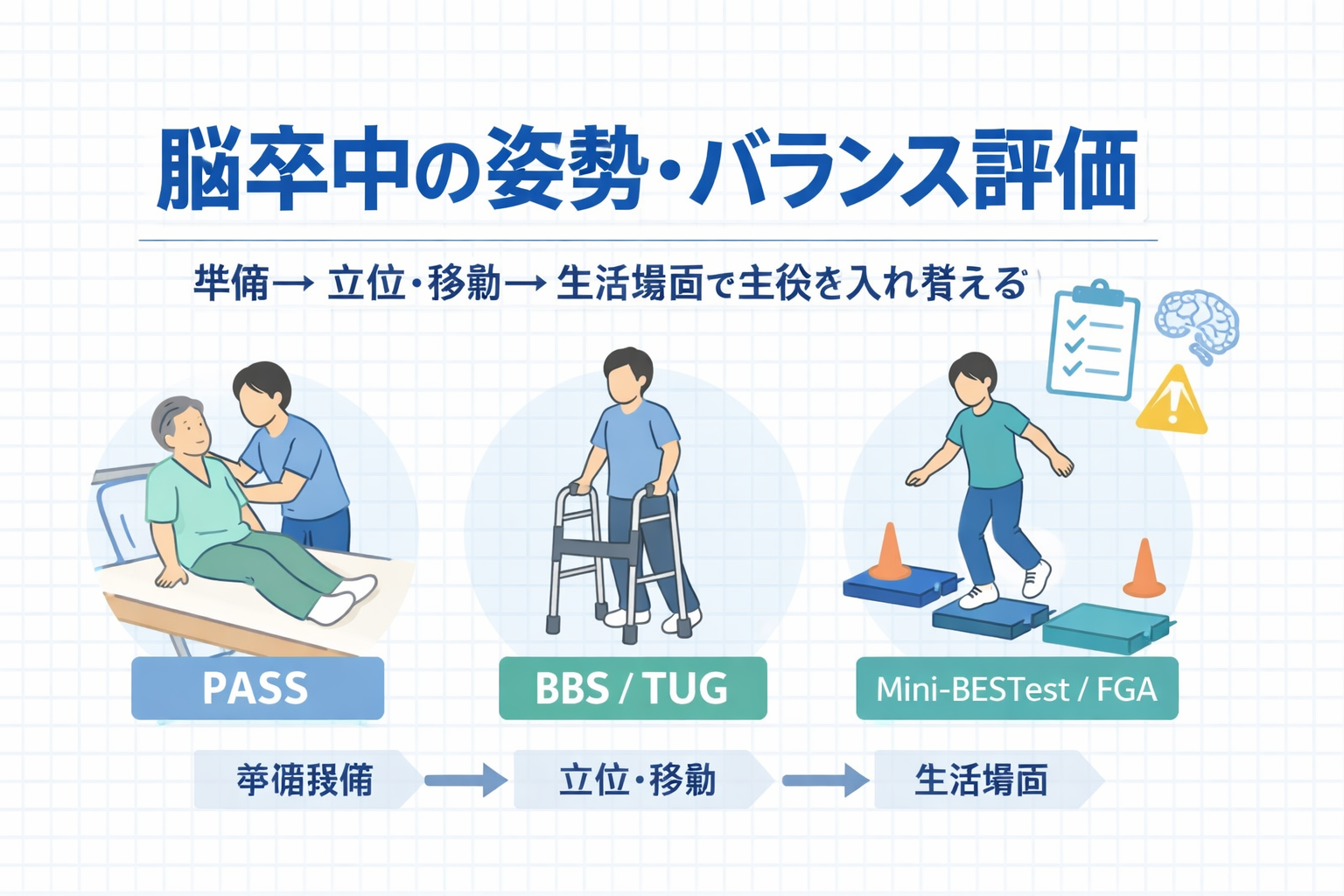
結論:評価は「準備段階 → 立位・移動 → 生活場面」で主役を入れ替える
脳卒中のバランスは、急に歩行評価から入ると“土台”が見えず、逆に病棟スケールに固執すると“生活場面”が拾えません。そこで、評価を 3 段階に分けて主役を切り替えます。準備段階(臥位〜立位)を PASS などで固め、立位・移動の主役を BBS / TUG に渡し、最後に Mini-BESTest / FGA などで生活場面に寄せます。
この「主役交代」ができると、点数が上がった/上がらないが次の介入に直結し、チーム内の説明も揃います。
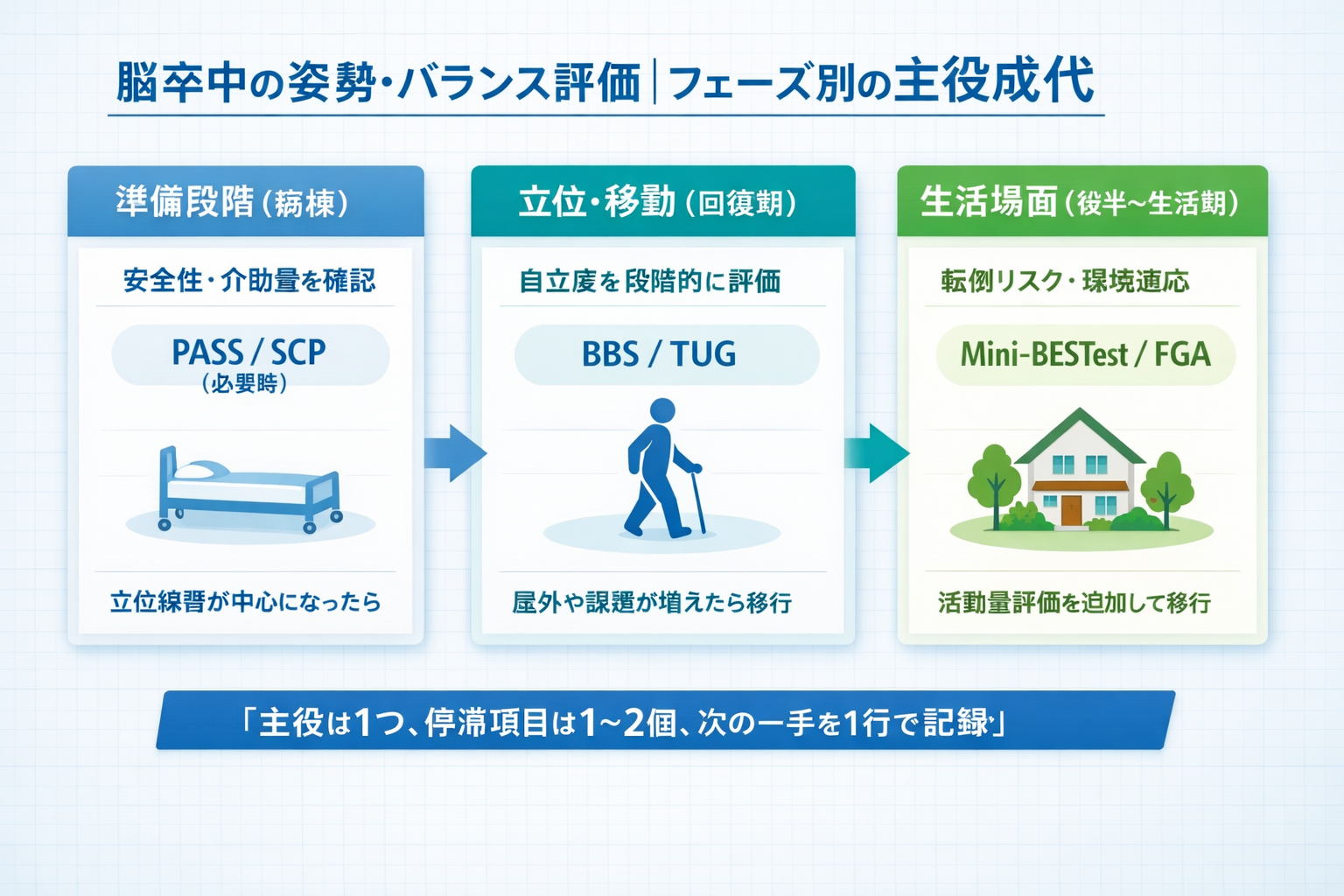
フェーズ別:何を優先する?(早見表)
まずはこの表を、院内の共通言語として使ってください。細かなカットオフよりも、今のフェーズで何を決めたいかを先に揃えるのがコツです。
| フェーズ | 主目的(意思決定) | 主役スケール例 | 次に進む条件(主役交代) |
|---|---|---|---|
| ① 準備段階(病棟) | 起き上がり・端座位・立ち上がりの安全性/介助量 | PASS、必要なら SCP(プッシャー) | 立位保持・移動練習が主になったら ② へ |
| ② 立位・移動(回復期) | 立位バランスの段階化/基本移動の自立度 | BBS、TUG | 屋外・不整地・二重課題が課題になったら ③ へ |
| ③ 生活場面(回復期後半〜生活期) | 転倒リスクの精査/歩行の質/環境適応 | Mini-BESTest、FGA など | 参加(外出・活動量)評価を追加していく |
迷ったらここを見る:スケール選択の「分岐」
フェーズが同じでも、症状の出方で“追加する評価”が変わります。ここでは、よくある分岐だけを短くまとめます(手順は子記事へ)。
| 見えている問題 | よくある背景 | 追加の評価(例) | 介入へ落とす視点 |
|---|---|---|---|
| 側方へ押す/立位が偏る | lateropulsion(プッシャー) | SCP(プッシャー) | 「垂直認知」と荷重戦略を分けて整理 |
| 端座位は安定するが立位で崩れる | 下肢荷重・支持性、注意、恐怖 | PASS 停滞項目の再確認 → BBS へ橋渡し | “できない理由”を 1 つに絞って介入を一点集中 |
| 病棟では歩けるが屋外で転びそう | 環境適応、二重課題、歩行の質 | Mini-BESTest / FGA | 課題設定(不整地・方向転換・同時課題)へ直結 |
現場の詰まりどころ(評価が“回らない”原因と対策)
評価が回らない原因は、「忙しくて測れない」よりも、測っても次に何をすればいいか決まらないことが多いです。そこで、点数と一緒に「停滞項目 1〜2 個」と「次の一手 1 行」を残す運用にすると、評価が介入につながりやすくなります。
関連:評価運用の全体像は 評価スケール運用の基本 で先に揃えると、主役交代の判断が早くなります。
よくある失敗
- 評価条件(装具・杖・声かけ)が毎回変わり、点数比較ができない
- 合計点のみを見て、停滞項目が特定できない
- 主役スケールが決まらず、評価だけ増えて介入がぼやける
回避手順(最短 3 ステップ)
- 今週の主役スケールを 1 つだけ決める
- 停滞項目を 1〜2 個に絞って記録する
- 「次の一手」を 1 行で残して翌日の介入に直結させる
| 詰まり | 原因 | 対策 | 記録テンプレ(例) |
|---|---|---|---|
| 評価者で点数が違う | 条件(装具・杖・声かけ)が揃っていない | 条件固定チェックを 1 行で統一 | 「装具 ○ /杖 × /靴 ○ 、声かけ統一」 |
| 点数が上がらない | 合計点だけ見て原因が絞れていない | 停滞項目を 1〜2 個に絞って一点集中 | 「停滞:端座位保持 → 体幹支持+注意」 |
| スケールを増やしすぎる | 主役が決まっていない | フェーズで主役を 1 つに固定 | 「今週の主役:PASS(準備段階)」 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. PASS と BBS はどちらを使えばいいですか?
A. 病棟で「起き上がり・端座位・立ち上がり」など準備段階を見たいなら PASS が向きます。立位バランスを段階化して追いたいなら BBS が向きます。目安として、立位・移動が主課題になった時点で BBS / TUG へ主役交代すると運用がブレません。
Q2. 評価が増えて現場が回りません。どう減らしますか?
A. フェーズごとに「主役 1 つ」を決め、主役以外は “追加の分岐” で必要なときだけ使います。主役は PASS → BBS / TUG → Mini-BESTest / FGA のように段階的に入れ替えるのがコツです。
Q3. 点数は上がったのに、実用場面が伸びません。
A. “フェーズが先に進んでいる”可能性があります。病棟スケールで土台は整っていても、生活場面では環境適応や二重課題がボトルネックになりやすいので、主役を Mini-BESTest / FGA などへ切り替え、課題設定を生活場面に寄せます。
次の一手
- 全体像から確認する:脳卒中ハブ
- すぐ実装する:BBS と TUG の使いどころ
参考文献
- Benaim C, Pérennou DA, Villy J, Rousseaux M, Pelissier JY. Validation of a standardized assessment of postural control in stroke patients: the Postural Assessment Scale for Stroke Patients (PASS). Stroke. 1999;30(9):1862-1868. PubMed
- Berg KO, Wood-Dauphinee SL, Williams JI, Maki B. Measuring balance in the elderly: validation of an instrument. Can J Public Health. 1992;83 Suppl 2:S7-S11. PubMed
- Podsiadlo D, Richardson S. The timed “Up & Go”: a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc. 1991;39(2):142-148. doi:10.1111/j.1532-5415.1991.tb01616.x DOI
- Franchignoni F, Horak F, Godi M, Nardone A, Giordano A. Using psychometric techniques to improve the Balance Evaluation Systems Test: the Mini-BESTest. J Rehabil Med. 2010;42(4):323-331. doi:10.2340/16501977-0537 DOI
- Wrisley DM, Marchetti GF, Kuharsky DK, Whitney SL. Reliability, internal consistency, and validity of data obtained with the Functional Gait Assessment. Phys Ther. 2004;84(10):906-918. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下