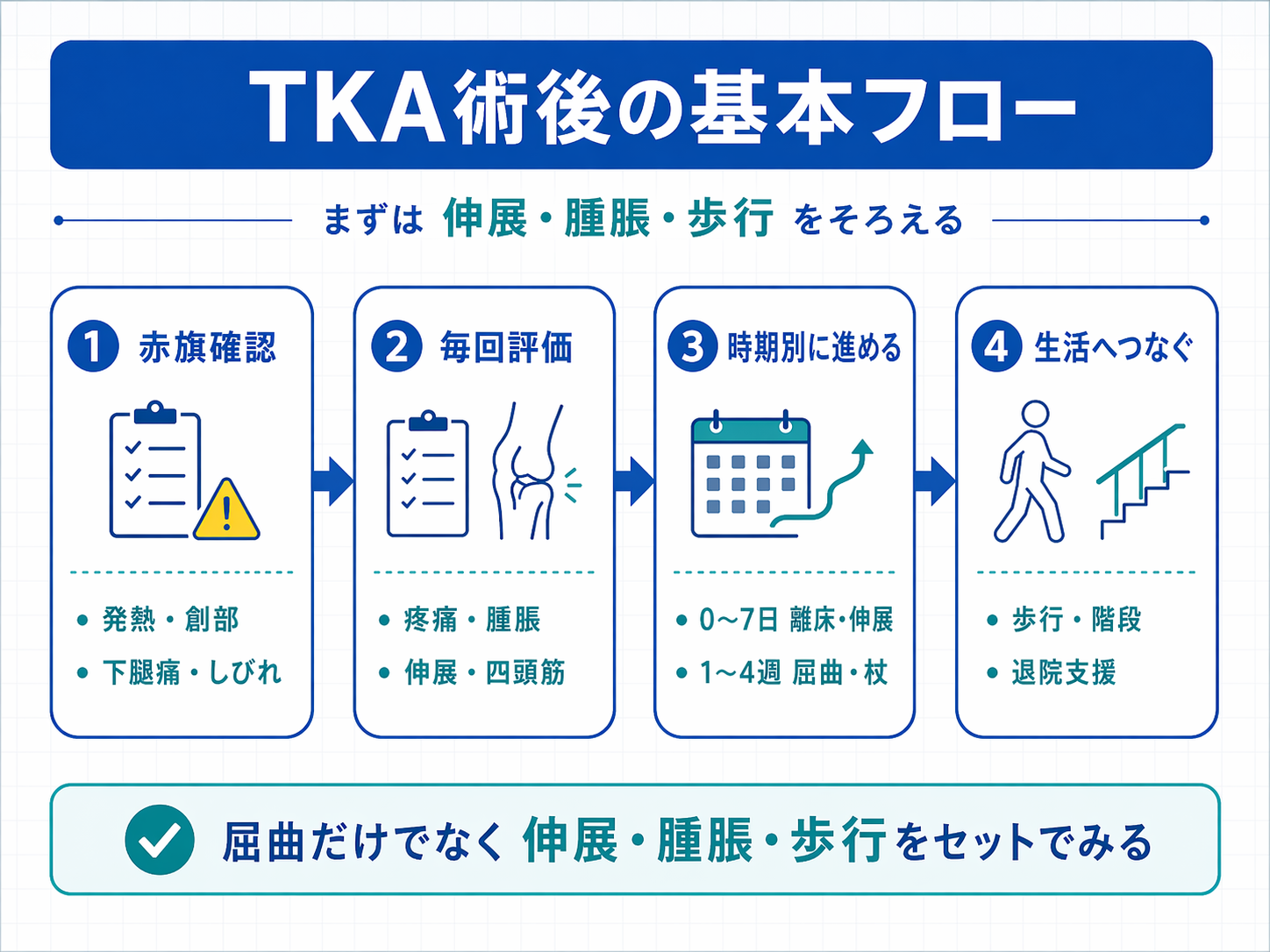
TKA 術後リハビリは「伸展・腫脹・歩行の質」から整えます
TKA 術後リハビリで最初に詰まりやすいのは、「 ROM を急ぐべきか」「まず歩かせるべきか」「腫脹が強い日にどこまで進めてよいか」が混ざることです。結論からいうと、術後早期は 伸展の確保、腫脹のコントロール、四頭筋の再活性化、安全な歩行 を土台にすると進めやすくなります。屈曲角度だけを追うより、 quiet knee を保ちながら次の段階へ進める方が、結果として歩行や階段につながりやすいです。
特に若手の臨床では、「今日は何をみて、何ができたら次に進めるか」を固定すると再評価が回りやすくなります。膝の主観指標や術前後の経過をそろえてみたい場合は、先に 運動器 PROM ハブ を押さえておくと位置づけがつかみやすいです。この記事では、赤旗 → 毎回みる項目 → 時期別の進め方 → 歩行・階段 → 退院支援 の順で整理します。
最初に確認したい赤旗
TKA 術後では、運動を進める前に「予定通りの術後反応か」を切り分けることが大切です。創部の発赤や排液の増加、発熱、強い下腿痛、急な息切れ、しびれの増悪、痛みの急激な悪化などがある場合は、通常の負荷調整ではなく、まず外科チームへの確認を優先します。ここを飛ばして ROM や歩行練習を進めると、運動量の問題なのか合併症の兆候なのかが見えにくくなります。
また、赤旗がない場合でも、術後指示の確認 は毎回必要です。荷重、可動域、創部管理、装具、入浴、階段、外来移行の条件は施設や術者で差があります。一般的な目安は参考になりますが、臨床では「標準的な進行」と「主治医指示で変わる部分」を分けて記録しておくと安全です。
毎回みる評価の型
TKA 術後の評価は、項目を増やしすぎるより 毎回そろえて残すこと が重要です。まずは、①疼痛、②腫脹、③創部、④伸展 / 屈曲 ROM、⑤四頭筋の入りやすさ、⑥歩行、⑦階段、⑧必要に応じて PROM の 8 点で回すと整理しやすくなります。特に早期は、屈曲角度だけでなく 伸展不足と SLR lag を見落とさないことが大切です。
主観指標は、膝を多面的に追うなら KOOS / KOOS-JR ・ 12 の使い分け、 OA を簡潔に追うなら WOMAC、下肢全体の活動制限を横断でみるなら LEFS が使いやすいです。術前後で同じ条件に固定して残すと、 ROM や歩行だけでは拾いにくい「本人の困りごと」の変化が見えやすくなります。
※スマホでは表を左右にスクロールできます。
| 項目 | 何をみるか | 記録のコツ | 次の調整につなぐ視点 |
|---|---|---|---|
| 疼痛 | 安静時、荷重時、運動後の痛み | その場だけでなく翌日の残り方も書く | 反復回数、可動域、歩行量の調整 |
| 腫脹 | 膝周囲の張り、熱感、圧痛 | 増悪した場面を一緒に残す | 負荷を一段戻すかの判断材料 |
| ROM | 伸展、屈曲、 end feel | 伸展は毎回同じ肢位で測る | 伸展不足なら terminal extension を優先 |
| 四頭筋 | セッティング、 SLR lag、立ち上がり | 「入る / 入らない」だけでなく lag の有無を記載 | 歩行器や杖の卒業時期の判断に使う |
| 歩行 | 補助具、荷重量、歩隔、立脚期の質 | 距離より代償の有無を先にみる | 歩行量を増やす前にフォームを整える |
| 階段 | 昇段 / 降段、手すり依存、痛み | できた / できないより条件を書く | 在宅復帰や外来移行の準備に直結 |
| PROM | KOOS、 WOMAC、 LEFS など | 術前との比較時点を固定する | 本人の困りごとの変化を見える化する |
時期別の進め方
術後の進行は、日付だけで機械的に進めるより、痛み・腫脹・伸展・四頭筋・歩行の達成度 でみた方が実務に合います。目安としては、0〜 7 日 は quiet knee を保ちながら伸展、離床、歩行の土台づくり、1〜 4 週 は屈曲の拡大と補助具の見直し、4〜 8 週 は歩容の質、階段、バランス、生活課題への橋渡しが中心です。施設差や術式差があるため、数字だけでなく反応をみながら進めます。
目安として、 early phase では near full extension と 70° 以上の屈曲、 SLR lag なし、安全な家屋内歩行 が次段階の判断に使いやすく、さらに 1〜 4 週では 90° 以上の屈曲、腫脹のコントロール、 community ambulation に向けた補助具の最適化 がポイントになります。 4〜 8 週では、 full extension を保ちながら 110° 前後の屈曲、歩容の正常化、段差・方向転換・支持物の減少を目標にすると整理しやすいです。
※スマホでは表を左右にスクロールできます。
| 時期 | 主目標 | 優先したい評価 | 進めやすい内容 | 注意点 |
|---|---|---|---|---|
| 0〜 7 日 | quiet knee、伸展確保、離床開始 | 疼痛、腫脹、創部、伸展、 SLR lag | 足関節運動、四頭筋セッティング、 heel slide、立位、短距離歩行 | 屈曲だけを急がず、腫脹が強い日は総量を下げる |
| 1〜 4 週 | 屈曲拡大、補助具の見直し、階段準備 | ROM、四頭筋持久性、歩容、階段 | 自転車、 sit to stand、 mini squat、杖歩行、階段練習 | 痛みが少ない日だけ進めすぎない |
| 4〜 8 週 | 歩容の質、生活課題、バランスの改善 | 歩行速度、方向転換、段差、立ち上がり | step up/down、バランス課題、距離延長、屋外歩行 | 腫脹のぶり返しをみながら負荷を上げる |
| 8 週以降 | 活動量の回復、外来での自立運用 | 生活での困りごと、 endurance、 PROM | 低衝撃活動、長距離歩行、家庭運動の定着 | 高衝撃活動は主治医指示を優先する |
歩行補助具と階段の進め方
歩行は「距離が増えたか」だけでなく、立脚期で膝が安定しているか、疼痛回避の代償が強すぎないか をみると失敗が減ります。歩行器や杖を早く外したくなる場面は多いですが、四頭筋の入りが弱いまま補助具だけ減らすと、伸展不足や体幹側屈が固定しやすくなります。まずは heel strike から foot flat へのつながり、立脚中の安心感、方向転換時の不安定さを確認します。
階段は、病棟内で一度できたから終了ではなく、手すりの有無、段差の高さ、痛みの出方、降段の質 までみておくと在宅支援につながります。退院支援では、屋内歩行、トイレ移動、玄関段差、入浴動作と階段をセットで考えると実務的です。術後早期の歩行量は大切ですが、歩行は運動療法の代わりではなく、筋出力・ ROM・腫脹コントロールと合わせて進める視点が必要です。
運動療法の組み立て方
運動療法は「メニューを増やす」より、「その日の反応で調整できる設計」を作る方が続きやすいです。初期は足関節運動、四頭筋セッティング、 heel slide、伸展保持、立位練習が中心で十分です。そこに sit to stand、 mini squat、 bicycle、 step up/down を足していくと、筋力と生活動作の橋渡しがしやすくなります。
膝 OA の運動療法でも、立ち上がり反復や有酸素運動は「筋トレだけで終わらせない」橋渡しとして使いやすいと整理されています。 TKA 術後でも同じで、関節の反応をみながら 立ち上がりや有酸素運動の調整 を取り入れると、 ADL に結びつきやすくなります。大切なのは、痛みがゼロの日だけ進めるのではなく、翌日まで残る反応をみて回数・可動域・支持物を調整することです。
よくある失敗
よくある失敗の 1 つ目は、屈曲角度ばかり気にして伸展不足を後回しにすること です。屈曲は日ごとに見えやすい一方、伸展不足は歩容や立位姿勢にじわじわ残りやすく、後から修正しにくくなります。 2 つ目は、腫脹が強いまま総量を上げること です。運動そのものが悪いのではなく、量や順番が合っていないことが多いため、反応が強い日は一段戻せる設計が必要です。
3 つ目は、四頭筋の lag を見ずに補助具だけ減らすこと、4 つ目は、PROM を取っても再評価の時点を固定しないこと です。術前後の患者説明や外来移行では、主観の変化をそろえて残すだけでも見通しがよくなります。関連:外来で主観 1 つ+客観 1 つで回したいときは 膝 OA の外来評価 が参考になります。
※スマホでは表を左右にスクロールできます。
| よくある失敗 | 起こりやすい理由 | まず見直すこと | 記録ポイント |
|---|---|---|---|
| 屈曲ばかり追う | 数字で変化が見えやすい | 伸展、歩容、 terminal extension の質 | 伸展不足が立位や歩行にどう出るか |
| 腫脹が強いまま負荷を上げる | その場ではできてしまう | 翌日の痛み、熱感、張り | 何を増やした日に悪化したか |
| 補助具を早く外す | 距離だけで判断しやすい | SLR lag、立脚中の安定、方向転換 | 代償歩行や fear の有無 |
| 主観評価を固定しない | 忙しいと省略されやすい | 評価時期、回答条件、補助具条件 | 術前・ 3 か月・ 6 か月など節目を固定 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
屈曲角度はどこまで急ぐべきですか?
屈曲は大切ですが、早期は伸展と腫脹コントロールを崩さないことが前提です。数字だけを急ぐより、 quiet knee を保ちながら日常動作につながる ROM を積み上げた方が実務では安定します。反応が強い日は可動域の深さより総量を見直します。
杖はいつ外してよいですか?
距離だけではなく、立脚中の安定、方向転換、痛み回避の代償、 SLR lag の有無をみて判断します。病棟内で歩けても、屋外や階段で不安定なら早すぎることがあります。最小限の補助具で安全に歩けることを優先します。
PROM は何を選ぶとよいですか?
膝を多面的に追うなら KOOS、 OA の痛みと機能を簡潔に追うなら WOMAC、下肢全体の活動制限を横断でみるなら LEFS が使いやすいです。 TKA 術前後では「どれを使うか」より、同じ指標を同じ条件で固定して残すことの方が重要です。
痛みや腫脹がぶり返した日は中止すべきですか?
全部中止ではなく、まずは可動域の深さ、回数、歩行量、支持なし条件を下げて調整します。痛みが強い日は「残すべき最小セット」を決めておくと止まりにくいです。赤旗がある場合は通常の負荷調整ではなく医師確認を優先します。
次の一手
まずは、あなたの施設で 毎回そろえてみる項目 を 6〜 8 個に絞って固定してみてください。 TKA 術後は、評価項目を増やすより「同じ順で回す」方が再評価が速くなります。次に読むなら、主観指標の選び分けは KOOS と KOOS-JR ・ 12 の比較、簡潔に OA を追うなら WOMAC 評価、下肢全体の活動制限まで見たいなら LEFS 評価 がつながります。
運動器の評価全体を整理したい場合は、親記事として 運動器 PROM ハブ を先に押さえると位置づけが見えやすくなります。保存療法側の負荷調整を確認したい場合は、あわせて 変形性膝関節症の運動療法 も参考になります。
参考文献
- Jette DU, Hunter SJ, Burkett L, et al. Physical Therapist Management of Total Knee Arthroplasty. Phys Ther. 2020;100(9):1603-1631. DOI
- National Institute for Health and Care Excellence. Joint replacement (primary): hip, knee and shoulder. NICE guideline NG157. Published June 4, 2020. 公式ページ
- Mass General Brigham. Rehabilitation Protocol for Total Knee Arthroplasty (TKA). Updated 2025. PDF
- American Academy of Orthopaedic Surgeons. Total Knee Replacement Exercise Guide. 公式ページ
- Mutsuzaki H, Takeuchi R, Mataki Y, Wadano Y. Target range of motion for rehabilitation after total knee arthroplasty. J Rural Med. 2017;12(1):33-37. DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関 / 介護福祉施設 / 訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



