トイレ動作は「移動」ではなく複合 ADL として評価します
トイレ動作のリハビリでは、歩けるかどうかだけで判断すると見落としが増えます。実際のトイレ場面では、尿意・便意に合わせて移動し、狭い空間で方向転換し、便座へ座り、衣服を操作し、後始末をして、再び立ち上がる必要があります。つまり、トイレ動作は歩行・移乗・立位バランス・上肢操作・認知判断・環境調整が重なる複合 ADL です。
この記事では、理学療法士・作業療法士が臨床で使いやすいように、トイレ動作を 5 つの工程に分けて評価し、介入と記録へつなげる方法を整理します。ADL 全体の尺度選択から確認したい場合は、先に ADL と IADL の違い|BI・FIM・Lawton・FAI の選び方 を確認すると、トイレ動作の位置づけが整理しやすくなります。
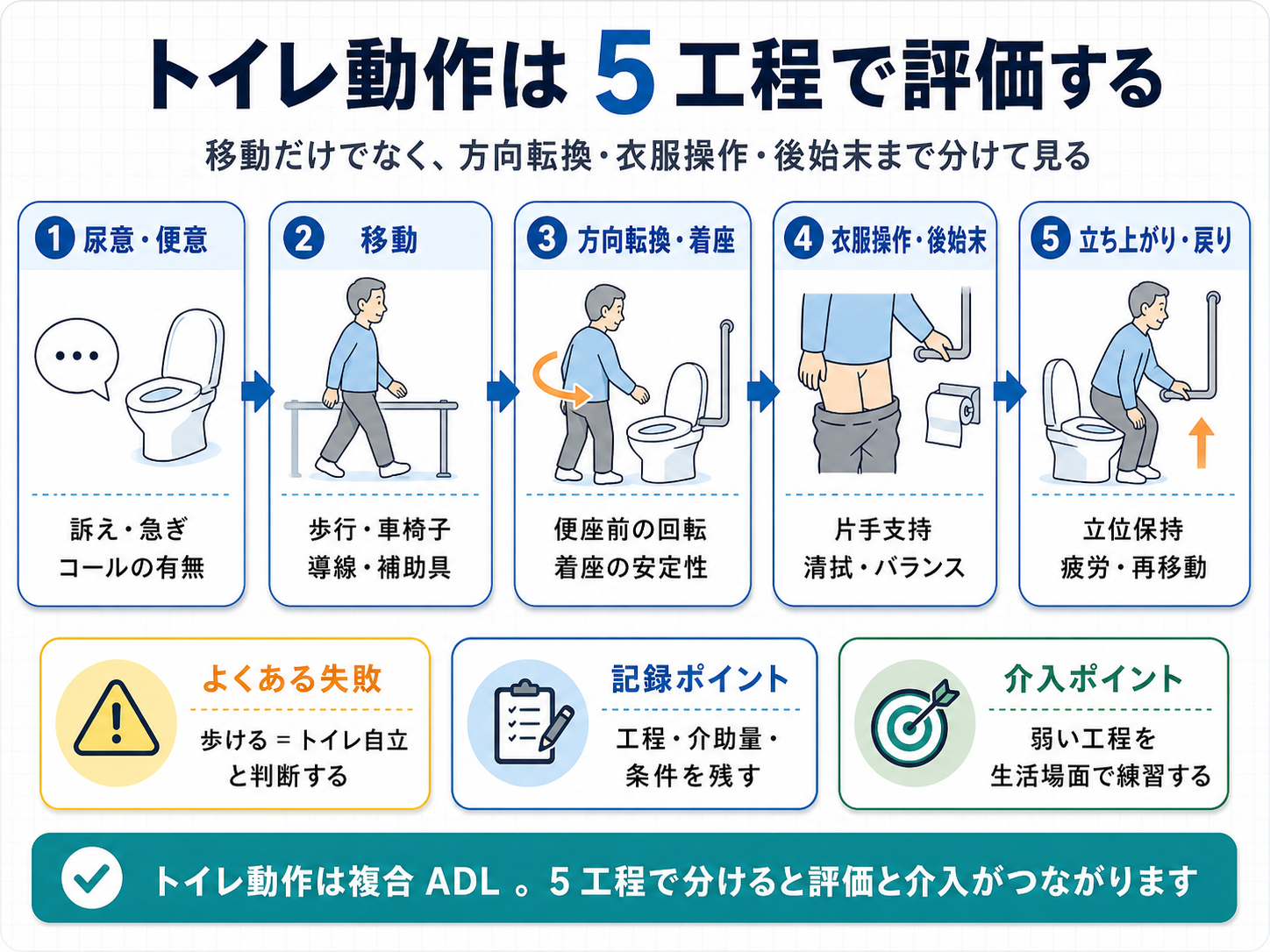
トイレ動作は 5 工程で分けると評価しやすいです
トイレ動作を評価するときは、「歩ける」「立てる」「ズボンを上げられる」と単発で見るより、実際の順番に沿って分解します。おすすめは、①尿意・便意への反応、②トイレまでの移動、③便座前での方向転換と着座、④衣服操作と後始末、⑤立ち上がりと戻り動作の 5 工程です。どこで介助が必要かを分けると、介入目標が立てやすくなります。
特に重要なのは、トイレ動作を「できる能力」と「実際に間に合う運用」に分けて見ることです。訓練室で歩けても、尿意切迫、夜間、低照度、急ぎ、疼痛、眠気が加わると失敗することがあります。評価は一度きりではなく、時間帯・環境・介助者・補助具条件をそろえて再確認します。
| 工程 | 見ること | 詰まりやすい点 | 次の一手 |
|---|---|---|---|
| 1. 尿意・便意への反応 | 訴え、ナースコール、急ぎの有無 | 我慢しすぎる、急いで立つ | 声かけ条件、定時誘導、排泄リズムを確認する |
| 2. トイレまでの移動 | 歩行、車椅子、補助具、導線 | 方向転換、狭い通路、段差で不安定 | 動線整理、補助具位置、見守り範囲を決める |
| 3. 便座前の方向転換・着座 | 便座への近づき方、手すり使用、ブレーキ | 斜めに座る、手すりへ届かない | 足位置、手すり位置、着座手順を固定する |
| 4. 衣服操作・後始末 | 立位保持、片手操作、清拭、羞恥への配慮 | ズボン操作中にふらつく | 支持面、片手順序、座位でできる工夫を試す |
| 5. 立ち上がり・戻り | 疲労、立ちくらみ、再歩行、失敗後の動き | 終わった直後に急いで戻る | 立位後の一呼吸、見守り終了点、再評価条件を残す |
評価ポイントは「支持・方向転換・衣服操作・認知」をそろえます
トイレ動作の評価では、下肢筋力や歩行能力だけでなく、手すりを使う位置、体幹を支える方法、ズボン操作中の片脚荷重、方向転換の手順、便座への着座精度を確認します。特にズボンを下ろす・上げる場面は、両手が衣服に向きやすく、支持が外れてふらつきやすい工程です。
また、認知面の評価も欠かせません。尿意に気づけるか、ナースコールを使えるか、ブレーキをかけられるか、汚染後にどう行動するかは、転倒予防と介助量の判断に直結します。FIM や BI の点数だけで終わらせず、実場面で「どの工程に何%の介助が必要か」を記録に残すと、チーム内で共有しやすくなります。
| 観察項目 | 確認する内容 | 記録に残す一言 |
|---|---|---|
| 立ち上がり | 便座高、手すり使用、反動、疼痛、立ちくらみ | 便座高 40 cm、右手すり使用で立ち上がり見守り |
| 方向転換 | 狭い空間での足運び、回転方向、接触リスク | 便座前で右回り時に後方へふらつきあり |
| 着座 | 便座中央に座れるか、勢い、手の位置 | 着座時に後方へ勢いあり、接触介助を要す |
| 衣服操作 | ズボン、下着、片手操作、立位保持 | ズボン上げで両手操作となり左側方動揺あり |
| 後始末 | 清拭姿勢、リーチ、体幹回旋、羞恥への配慮 | 清拭時の体幹回旋で座位バランス低下あり |
| 認知・手順 | コール、ブレーキ、順序、危険認識 | 尿意切迫時にブレーキ忘れあり、声かけで修正可 |
| 環境 | 照明、床、手すり、ポータブルトイレ、導線 | 夜間はベッド右側ポータブル設置で移動距離短縮 |
BI や FIM は「点数」より工程の内訳を読むために使います
BI や FIM は、ADL の全体像や介助量を共有するうえで有用です。BI ではトイレ使用、移乗、歩行、排泄コントロールなどを通して生活動作の自立度を把握できます。FIM では、セルフケア、排泄、移乗、移動、認知面を含めて、どの程度の介助が必要かをチームで共有しやすくなります。
ただし、トイレ動作の介入を考えるときは、合計点だけでは不十分です。たとえば同じ介助量でも、「便座前の方向転換で崩れる人」と「衣服操作中に支持が外れる人」では練習内容が異なります。点数は全体像、工程分析は介入設計と考えると、評価結果を臨床に落とし込みやすくなります。
| 尺度 | 見やすいこと | 限界 | 併せて見ること |
|---|---|---|---|
| BI | 基本 ADL の自立度、トイレ使用や移乗の概略 | 細かい工程の失敗理由までは残りにくい | どの工程で介助が必要かを自由記載で補う |
| FIM | 介助量、見守り、修正自立、認知面の影響 | 採点基準がずれると比較しにくい | 誰が、どの場面で、何を介助したかをそろえる |
| 工程分析 | 起立、方向転換、衣服操作、後始末の詰まり | 標準化しないと記録者でばらつく | 5 工程の表に沿って同じ順番で見る |
関連:FIM の点数境界で迷う場合は、FIM 7 点と 6 点の違い|完全自立と修正自立の境界 も参考になります。
介入は「弱い工程」だけを練習するより生活場面でつなげます
トイレ動作の介入では、筋力トレーニングや立位バランス練習だけで終わらせず、実際の工程に戻して練習します。立ち上がりが弱い場合は便座高や手すり条件を調整し、方向転換で崩れる場合は足位置と回転方向を固定します。衣服操作で不安定になる場合は、片手支持、衣服の素材、ズボンの上げ下ろし順序を調整します。
重要なのは、できない工程をただ反復するのではなく、成功条件を作ってから難易度を上げることです。たとえば、座位で衣服を整える、手すりを使って片手操作にする、夜間はポータブルトイレで距離を短くするなど、環境と手順を合わせて設計します。自立を急ぐより、まず失敗しない条件を作る方が、結果的に介助量の軽減につながります。
| 課題 | 練習の方向性 | 環境・介助の工夫 |
|---|---|---|
| 便座から立てない | 反復立ち上がり、前方重心移動、下肢伸展練習 | 便座高、補高便座、手すり位置を調整する |
| 方向転換でふらつく | 狭い場所での足踏み、 90 度・ 180 度方向転換 | 回転方向を固定し、足位置の目印を使う |
| ズボン操作で崩れる | 片手支持での衣服操作、骨盤安定、片脚荷重 | 衣服素材、ゴム、手すり、座位操作を調整する |
| 後始末が難しい | 座位リーチ、体幹回旋、清拭姿勢の練習 | 清拭用具、姿勢、介助者の立ち位置を決める |
| 夜間に間に合わない | 起き上がりから立位までの手順練習 | ポータブルトイレ、照明、コール位置を固定する |
| 認知面で手順が抜ける | 一工程ずつの声かけ、同じ順番での反復 | 視覚手がかり、短い声かけ、定時誘導を使う |
環境調整は「手すりを付ける前」に動線と使い方を確認します
トイレ動作の環境調整では、最初から住宅改修に進むのではなく、まず実際の動線を確認します。ベッドからトイレまでの距離、床材、照明、ドアの開閉、杖や歩行器の置き場所、ポータブルトイレの向き、手すりへ届く位置を見ます。工事の前に、家具配置や補助具の位置を変えるだけで改善することもあります。
在宅復帰を考える場合は、昼間の家屋調査だけで判断しないことも大切です。トイレ動作は夜間、眠気、尿意切迫、照明不足、スリッパ、寒さなどで条件が変わります。家屋調査では、本人が実際に使う時間帯・履物・補助具・介助者の有無まで確認し、必要に応じて福祉用具と住宅改修を段階的に検討します。
| 場所 | 確認すること | よくある見落とし |
|---|---|---|
| ベッド周囲 | 起き上がり、立ち上がり、靴、ポータブル位置 | 夜間の照明とコール位置を見ていない |
| 動線 | 距離、曲がり角、床、段差、杖の置き場 | 急いだときの歩行を確認していない |
| トイレ入口 | ドア、敷居、歩行器の向き、車椅子の寄せ方 | 開き戸で身体が後退する場面を見ていない |
| 便座周囲 | 便座高、手すり、ペーパー位置、衣服操作スペース | 座った後の後始末と立ち上がりを見ていない |
| 夜間条件 | 眠気、照明、尿意切迫、スリッパ、寒さ | 昼の自立を夜間にも当てはめてしまう |
住宅改修まで検討する場合は、先に 住宅改修の失敗例とやり直し|手すり・トイレ・浴室 を確認しておくと、工事ありきの判断を避けやすくなります。
現場の詰まりどころ:歩行自立なのにトイレで転倒する理由を見落とす
現場で多い失敗は、「歩行が自立しているからトイレも大丈夫」と判断してしまうことです。トイレでは、急ぎ、方向転換、衣服操作、片手支持、狭い空間、立ちくらみ、夜間条件が重なります。歩行路で安定していても、トイレ場面では別のリスクが出ることがあります。
もう 1 つの失敗は、介助量だけを記録して、どの工程で崩れたかを残さないことです。「トイレ動作一部介助」だけでは、次の担当者が同じ介助を再現できません。記録では、場所、工程、介助量、声かけ、補助具、環境条件をセットで残すと、転倒予防と介入の修正につながります。
| よくある失敗 | なぜ危ないか | 修正ポイント |
|---|---|---|
| 歩行だけで自立判断する | トイレでは方向転換と衣服操作が加わる | 実際の便座前で一連動作を確認する |
| 昼間だけ確認する | 夜間は眠気、暗さ、尿意切迫で条件が変わる | 夜間想定の導線、照明、ポータブル位置を確認する |
| 手すりだけ追加する | 届かない位置では使えず、逆に姿勢が崩れる | 本人の手の届き方と方向転換の向きを見る |
| 衣服操作を見ない | 両手が衣服に向き、支持が外れやすい | ズボン操作中の片手支持と骨盤安定を見る |
| 記録が「一部介助」で終わる | 介助内容が再現できず、チームでずれる | 工程・介助量・声かけ・環境条件を残す |
記録は「工程・介助量・条件・次回方針」で残します
トイレ動作の記録では、点数や介助量だけでなく、どの工程で何が起きたかを残します。特に、便座前の方向転換、着座、ズボン操作、後始末、立ち上がり、戻り動作は、同じ「トイレ動作」でも介助内容が大きく異なります。記録が具体的であるほど、看護師・介護士・家族と共有しやすくなります。
おすすめは、「場面」「工程」「介助量」「条件」「次回方針」の順で書くことです。たとえば、病棟トイレ、右手すり使用、便座前方向転換、ズボン操作、夜間想定などを入れると、再評価時に比較できます。以下のテンプレを使うと、記録のばらつきを減らしやすくなります。
| 型 | 記録例 |
|---|---|
| 工程を残す | 病棟トイレにて便座前方向転換時、右後方へふらつきあり。右手すり使用で見守り。 |
| 衣服操作を残す | ズボン上げ動作で両手操作となり、左側方動揺あり。骨盤部軽介助で修正可能。 |
| 声かけ条件を残す | 尿意訴え後、立ち上がり前のブレーキ確認に声かけを要す。声かけ後は手順遂行可。 |
| 環境条件を残す | 夜間想定でベッド右側にポータブルトイレ設置。移乗は右手すり把持で見守り。 |
| 次回方針を残す | 次回は便座前 180 度方向転換とズボン上げ動作を同条件で再評価する。 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
トイレ動作は PT と OT のどちらが評価すべきですか?
どちらか一方に限定せず、役割を分けて評価するのが実務的です。PT は立ち上がり、方向転換、歩行、転倒リスク、補助具を中心に見やすく、OT は衣服操作、清拭、手順、上肢操作、環境調整を深掘りしやすいです。最終的には、本人が実際に使うトイレ場面で一連動作を確認し、チームで介助量をそろえることが重要です。
歩行が自立していればトイレ動作も自立と考えてよいですか?
歩行自立だけでは不十分です。トイレ動作では、狭い空間での方向転換、便座への着座、ズボン操作、後始末、夜間の急ぎなどが加わります。歩行路で安定していても、便座前や衣服操作中にふらつくことがあります。トイレ自立の判断では、実際の環境で一連動作を確認します。
ポータブルトイレは自立を遅らせますか?
使い方によります。夜間の尿意切迫や転倒リスクが高い時期には、ポータブルトイレで移動距離を短くすることが有効な場合があります。一方で、日中まで安易に固定すると、歩行・方向転換・通常トイレ使用の練習機会が減ることもあります。日中は通常トイレ、夜間はポータブルなど、時間帯で使い分けると整理しやすいです。
トイレ動作の介入で最初に見るべき工程はどこですか?
最初は転倒や失敗が起きやすい工程から見ます。多くの場合、便座前の方向転換、着座、ズボン上げ下ろし、立ち上がり直後が詰まりやすいです。尿意切迫がある場合は、移動速度よりも「急いで立つ」「ブレーキを忘れる」「手すりを使わない」などの手順面も優先して確認します。
家族指導では何を伝えるとよいですか?
家族には、できる・できないだけでなく、「どの工程で見守るか」を伝えると実用的です。たとえば、移動は見守り、便座前方向転換は近接見守り、ズボン操作は軽介助など、工程別に説明します。夜間だけ介助量が増える場合は、照明、履物、ポータブルトイレ、コール方法も一緒に確認します。
次の一手:トイレ動作は ADL・転倒・環境をつなげて見ます
トイレ動作は、ADL 評価、転倒リスク、衣服操作、住宅環境が重なるテーマです。まずは 5 工程で分解し、どの工程で介助が必要かを明確にします。そのうえで、ズボン操作、転倒アセスメント、家屋調査の記事へつなげると、評価から介入までの流れが作りやすくなります。
運用を整える → 共有の型を作る → 環境の詰まりも点検する
トイレ動作のような生活場面の評価は、個人の経験だけでなく、職場の教育体制や記録フォーマットにも左右されます。評価・記録・報告の型がなくて毎回迷う場合は、職場環境も含めて整理しておくと改善が早くなります。
参考文献
- Edemekong PF, Bomgaars DL, Sukumaran S, Schoo C. Activities of Daily Living. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. Updated 2025 May 4. NCBI Bookshelf
- National Institute for Health and Care Excellence. Falls: assessment and prevention in older people and in people 50 and over at higher risk. NICE guideline NG249. Published 2025 Apr 29. NICE
- Mahoney FI, Barthel DW. Functional evaluation: the Barthel Index. Md State Med J. 1965;14:61-65. PMID: 14258950. PubMed
- Keith RA, Granger CV, Hamilton BB, Sherwin FS. The functional independence measure: a new tool for rehabilitation. Adv Clin Rehabil. 1987;1:6-18. PMID: 3503663. PubMed
- Granger CV, Hamilton BB, Linacre JM, Heinemann AW, Wright BD. Performance profiles of the functional independence measure. Am J Phys Med Rehabil. 1993;72(2):84-89. DOI: 10.1097/00002060-199304000-00005. PubMed
- Kitamura S, Itotani K, Kuroda T, et al. Reliability and validity of a new toileting assessment form for patients with hemiparetic stroke. PM R. 2021;13(1):19-26. DOI: 10.1002/pmrj.12407. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下