有酸素運動の運動処方で決めること
結論:リハの有酸素運動処方は、どの強度で始めるか/どこで止めるか/何を残して次回どう変えるかまで固定すると回ります。現場で詰まりやすいのは「強度が軽すぎる・高すぎる」「中止判断が曖昧」「記録が次回につながらない」の 3 点です。本記事では、RPE と Talk test を軸に安全確認 → 強度設定 → 実施 → 記録 → 再設定を 1 本の型にまとめます。
このページで答えるのは、一般的な有酸素運動の運動処方の組み立て方です。疾患別の細かな禁忌、CPX / AT ベースの詳細処方、エルゴメーター固有の細かな負荷計算は別記事に譲り、ここでは「今日どう処方して、次回どう変えるか」を決める総論に絞ります。
この総論から読む(同ジャンル回遊の三段)
- 指標で迷うとき:運動強度の決め方( METs / RPE /心拍/ Talk test )
- 機器で組むとき:エルゴメーター負荷設定( W )の決め方
5 分で処方を回す基本フロー(安全確認→強度→実施→記録→再評価)
結論はシンプルで、毎回同じ順番で回すほど迷いが減ります。判断が散らばると、強度設定と中止判断がブレて「続かない処方」になりやすいです。
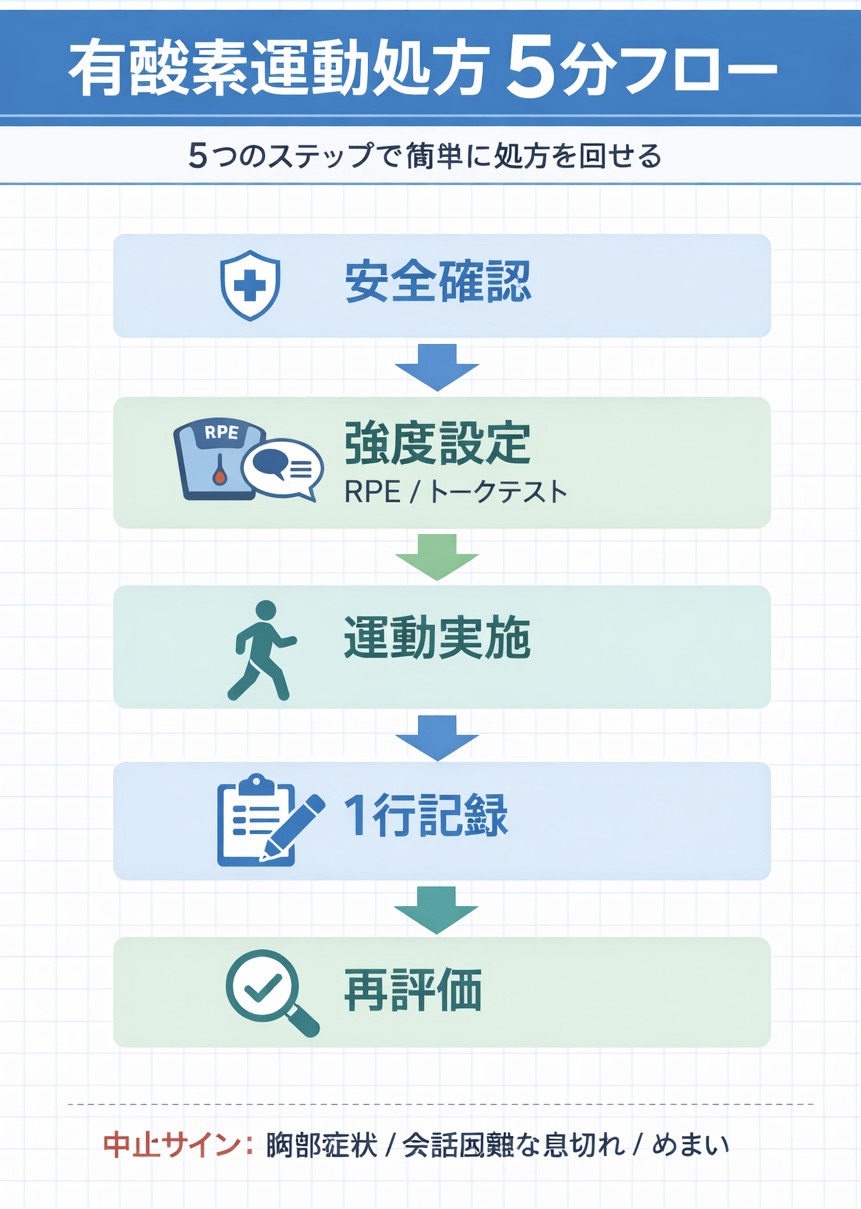
- 安全確認:息切れ、胸部症状、めまい、疼痛の有無を確認し、必要時に SpO2 ・血圧・脈拍をみます。
- 強度決定:RPE と Talk test を軸に決め、心拍は “補助” にします。
- 実施:ウォームアップ → 主運動 → クールダウンの順で行い、途中でも RPE と会話可能性を再確認します。
- 記録:FITT と反応( RPE ・症状・必要時 SpO2 )を最小セットで残します。
- 再評価:1 ~ 2 週間単位で「上げる/据え置き/下げる」を 3 択で決めます。
強度設定で迷わない基準( FITT / RPE / Talk test /心拍)
強度設定は「安全に続けられる負荷」を作る作業です。患者さんの自己管理まで考えると、まずは RPE と Talk test を共通言語にすると運用が安定します。心拍は有用ですが、β 遮断薬、不整脈、測定誤差の影響を受けやすいため、心拍 “だけ” で決めないのがコツです。
図表:強度設定の「いつ使うか」早見表( RPE / Talk test /心拍/ SpO2 )
スマホでは表を横スクロールできます。
| シーン | まず使う | 次に足す | 目安 | 判断のコツ |
|---|---|---|---|---|
| 導入期(在宅・自主トレ) | RPE / Talk test | (可能なら)心拍 | RPE 11〜13 + 会話 OK | “続けられる強度” を先に固定します。 |
| β 遮断薬・不整脈など(心拍が当てにしにくい) | RPE / Talk test | 必要時 SpO2 | 会話可能な息切れ | 心拍で追わず、主観と症状で安全域を作ります。 |
| 病棟(低耐容能/疲労が強い) | Talk test | RPE + 必要時 SpO2 | 分割で合計時間を作る | “連続” より “合計” を優先します。 |
| 呼吸器・心不全など(安全管理を厚くしたい) | RPE / Talk test | SpO2 | 急な低下がない範囲(下限は施設基準) | 数値より先に症状の変化をみます。 |
| 負荷を段階化して伸ばしたい(外来・中盤以降) | RPE | 心拍( %HRR など) | まず時間を 5〜10% ↑、次に強度 | 最初は “時間を伸ばす” 方が事故りにくいです。 |
| 中止判断で迷う | 症状(胸部症状・めまい等) | 必要時 SpO2 /血圧 | 強い症状なら即中止 | 数値より症状優先で統一します。 |
FITT の最小セット(まず “続く処方” を作る)
FITT は、頻度( Frequency )・強度( Intensity )・時間( Time )・種類( Type )の 4 要素です。最初は “完璧” より、守れるルール を優先します。
- F:週 3〜5 回(まずは週 2 回でも固定できれば十分です)
- I:RPE 11〜13 + Talk test OK
- T:分割から開始( 10 分 × 2 回など)→ 合計 20〜30 分へ
- T:歩行、エルゴ、自転車など安全に継続できる種目
症例パターン①:退院後(在宅・歩行)— “続くルール” を先に作る
想定:退院後で外来フォロー中。歩行は可能だが運動が習慣化していないケースです。ここでは “頑張る処方” より “続く処方” を優先します。
| 項目 | 処方(例) | 狙い | 次回調整の目安 |
|---|---|---|---|
| Type | 屋外歩行(雨天は屋内歩行) | 環境依存を減らして継続 | 雨天代替が実施できたか |
| Frequency | 週 4 回(曜日固定) | 習慣化 | 実施率 70% 以上なら据え置き〜増量 |
| Intensity | RPE 11〜13 + Talk test OK | 安全に続く強度 | RPE 10 以下が続くなら時間 ↑、RPE 14 以上なら分割 |
| Time | 合計 20 分( 10 分 × 2 でも可) | “合計時間” を作る | 1 ~ 2 週で 5〜10% ずつ時間 ↑ |
| 記録(最小) | Type /合計時間/RPE/会話可否/症状/Next | 次回の処方が立つ | Next が書けないなら項目が多すぎます |
ポイント:退院後は「強度を上げる」より先に、曜日固定+雨天代替+合計時間を決めると継続率が上がります。
症例パターン②:病棟(低耐容能・分割)— “連続より合計” で組む
想定:病棟で疲労が強く、連続歩行は 5〜10 分で休憩が必要なケースです。ここでは連続時間にこだわらず、分割で合計時間を作ります。
| 項目 | 処方(例) | 狙い | 中止・調整の見方 |
|---|---|---|---|
| Type | 病棟内歩行/座位エルゴ(可能なら) | 安全に反復できる種目 | ふらつき・呼吸苦が出る種目は変更 |
| Frequency | 週 5 回(短時間でも可) | 反復で耐容能を作る | 疲労が残るなら回数より “合計” を調整 |
| Intensity | Talk test 優先(会話が続く範囲)+ RPE 11〜13 | 事故りにくい強度 | 会話困難なら強度 ↓/休憩 ↑/分割へ |
| Time | 6〜8 分 × 3(休憩 2〜3 分)で合計 18〜24 分 | 連続より合計 | 合計を保ったまま休憩短縮 → 時間延長 |
| 安全管理 | 症状優先+必要時 SpO2 /血圧 | 中止判断を統一 | 胸部症状・めまい等があれば即中止 |
| 記録(最小) | 分割内訳(分 × 回)/RPE/会話可否/症状/回復(何分で戻るか) | 次回の上げ下げ根拠 | 回復が遅いなら据え置き〜減量 |
ポイント:低耐容能では、連続時間にこだわらず “合計” を作るほうが成功しやすいです。次回は「合計維持のまま休憩短縮」→「合計時間増」の順で調整します。
回避の手順:負荷調整チェック(上げる/据え置き/下げる)
強度調整は “感覚” ではなく、ルールで固定するとチーム共有がラクになります。まずは次の 3 択で十分です。
| 判定 | 目安(例) | その場の対応 | 次回の変更(変数は 1 つ) |
|---|---|---|---|
| 上げる | RPE 10〜11 が続く/会話が余裕/回復が速い | 今の強度で完遂 | 時間を 5〜10% ↑(まず時間、次に強度) |
| 据え置き | RPE 11〜13 / Talk test OK /症状なし | 同条件で継続 | 週回数・時間を固定して実施率を上げる |
| 下げる(または分割) | RPE 14 以上/会話困難/症状が増える | 中断・休憩・強度調整 | 分割(休憩を増やす)/時間 ↓/種目変更 |
どこで止めるかを先に決める(中止基準と安全管理)
安全管理は “気合” ではなく基準の統一で担保します。中止基準は患者さんに説明することで自己管理にもつながります。施設や主治医の方針がある場合は必ずそちらを優先し、ここは院内ルール作りの叩き台として使ってください。
| 区分 | 中止・中断を考えるサイン | その場の対応 | 記録ポイント |
|---|---|---|---|
| 胸部症状 | 胸痛、胸部圧迫感、冷汗、放散痛、強い動悸 | 直ちに中止 → 安静 → バイタル確認 → 施設手順に従う | 出現タイミング(何分・何負荷) |
| 呼吸 | 会話困難な息切れ、呼吸苦の急増、チアノーゼ | 中止/強度を下げる → 体位調整 → 必要時 SpO2 | Talk test の可否、RPE、必要時 SpO2 推移 |
| 神経 | めまい、ふらつき、失神前駆、意識レベル低下 | 即中止 → 転倒防止 → 安静 → 施設手順へ | 前駆症状の有無、姿勢・環境 |
| 循環 | 顔面蒼白、極端な血圧変動が疑われる、脈の乱れが増える | 中止 → 安静 → 必要時 血圧・脈拍 | 測定値、症状との一致 |
| 運動器 | 痛みの急増、跛行の悪化、関節の熱感・腫脹 | 中止/種目変更(荷重 ↓)→ 疼痛要因を再評価 | 痛み部位・増悪動作・フォーム |
何を見て次回を変えるか(評価指標)
評価は “点数をつける” ためではなく、処方を変える根拠を作るために行います。運動耐容能は、同じ指標を同じ条件で繰り返すほど変化が見えます。
- 定期評価:歩行耐久( 6 MWT など)
- 日々の反応:運動時 RPE / Talk test /症状(必要時 SpO2 )
- 継続の質:週回数、実施率、分割の成立、合計時間
- 安全:中止サインの “出方” と回復(戻り時間)
次回につながる 1 行記録(最低限これだけ残す)
記録が散らかると、強度調整の根拠が消えます。まずは 1 行テンプレで十分です。院内書式がある場合は、それに合わせて “項目だけ” を残してください。
| 項目 | 書き方(例) | 狙い |
|---|---|---|
| Type | 歩行/エルゴ/自転車 | 再現性 |
| Time | 10 分 × 2(間 3 分休憩) | 量の把握 |
| Intensity | RPE 12(ピーク 13)/ Talk test OK | 強度の固定 |
| Response | 息切れ軽度、胸部症状なし、ふらつきなし | 安全性 |
| Next | 次回:合計 25 分へ( RPE 12 を維持) | 介入デザイン |
記録例:歩行 10 分 × 2、RPE 12、Talk test OK、息切れ軽度、胸部症状なし、次回は合計 25 分。この 1 行が残れば、次回の調整がブレにくくなります。
記録シートをダウンロードする
記事内容に合わせて、安全確認 → 強度設定 → 実施 → 記録 → 再評価を 1 枚で整理しやすい A4 記録シートを用意しました。病棟・外来・退院後指導で、処方の型を共有したいときに使いやすい構成です。
プレビューを表示する
現場の詰まりどころ・よくある失敗(ここを直すと回る)
現場の詰まりどころ=解決の三段
有酸素運動が “続かない” ときは、本人の意志よりも運用設計が原因になっていることが多いです。よくある詰まりどころを、対策とセットで押さえます。
| よくある詰まり | 起きる理由 | 対策(次アクション) | 確認する指標 |
|---|---|---|---|
| 強度が低すぎる | 安全優先で “軽すぎ” が固定される | RPE 11〜13 を枠にして、Talk test OK のまま “時間” を先に増やす | RPE、会話可否、回復の速さ |
| 強度が高すぎる | 心拍や距離だけで設定/頑張り過ぎ | Talk test を最優先し、分割( 10 分 × 2 など)へ切り替える | 会話可否、息切れ、症状 |
| 記録が残らない | 項目が多すぎて継続不能 | 1 行テンプレ( Type / Time / RPE / Response / Next )に落とす | 次回の処方が立つか |
| 在宅で途切れる | 道具・環境・手順が複雑 | 最初は歩行+分割で成功体験を作り、その後に種目を広げる | 週回数、実施率、合計時間 |
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.心拍が測れない、または当てにしにくいときは、どう強度を決めればいいですか?
まずは RPE(体感のきつさ)と Talk test で決めるのが実務的です。目安は RPE 11〜13 で、会話が続く範囲に収めます。心拍は “補助” として、測定できる日にだけ確認する運用でも十分回ります。
Q2.10 分も連続で歩けません。処方はどうしますか?
分割で問題ありません。5 分 × 3 回 や 10 分 × 2 回 のように “合計時間” を作り、まずは週回数を固定します。連続時間は、RPE・会話可否・症状を見ながら徐々に伸ばします。
Q3.運動中に息切れが出ます。どこまで許容していいですか?
会話ができる範囲( Talk test OK )を基本にし、息切れの増え方が急な日は強度を落とします。呼吸器疾患や心不全などでは、SpO2 や主治医指示が優先です。迷うときは “中止基準を先に決める” と判断が安定します。
Q4.有酸素運動は毎日やった方がいいですか?
理想は “継続できる頻度” です。週 3〜5 回が一般的な目安ですが、まずは週 2 回でも固定できれば十分価値があります。量より先に、反応を見ながら “やり切れる設計” を作ることが重要です。
Q5.上げ方が怖いです。何を増やすのが安全ですか?
最初は “強度” より “時間” を増やすのが事故りにくいです。RPE 11〜13 と Talk test OK を保ったまま、合計時間を 5〜10% ずつ増やすと判断がブレにくくなります。
次の一手(記事末の出口を固定)
- 全体像に戻る:運動療法ハブ(筋トレ・有酸素・安全管理)
- すぐ実装を深める:エルゴメーター負荷設定( W )の決め方
参考文献
- Makita S, Yasu T, Akashi YJ, et al. JCS/JACR 2021 Guideline on Rehabilitation in Patients With Cardiovascular Disease. Circ J. 2023;87(1):155-235. doi:10.1253/circj.CJ-22-0234
- 日本心臓リハビリテーション学会. 心血管疾患における遠隔リハビリテーションに関するステートメント. 2023. PDF
- Borg GAV. Psychophysical bases of perceived exertion. Med Sci Sports Exerc. 1982;14(5):377-381. doi:10.1249/00005768-198205000-00012
- Foster C, Porcari JP, Anderson J, et al. The talk test as a marker of exercise training intensity. J Cardiopulm Rehabil Prev. 2008;28(1):24-30. PubMed
- U.S. Department of Health and Human Services. Physical Activity Guidelines for Americans. 2nd ed. 2018. PDF
- 厚生労働省 e-ヘルスネット. 運動処方. 2019. Web
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



