高次脳機能障害の OT 評価|USN ・注意・遂行を 5 分フローで固定する
高次脳機能障害の OT 評価で迷いやすいのは、検査を増やすことよりも「何から見て、どこまで深掘りするか」です。本記事は USN ・注意・遂行機能に絞り、前提条件 → 主役の当たり → 作業工程 → 同条件再評価の順で、病棟でも外来でもぶれにくい最小プロトコルを整理します。
このページで決めるのは、何をどの順に見て、どう短文で残すかです。失行・記憶・失語の総論や、抹消課題・線分二等分・各ドリルの詳しい手順は各論に回し、ここでは OT が初回評価と共有で迷わない「親記事」の役割に固定します。
同ジャンル回遊(三段):まず索引で地図を押さえ、次に総論で順番を固定し、代表各論で記録の型をそろえると迷いが減ります。
- サブ(総論 / 標準手順):作業療法( OT )評価の全体像|順番と最小セット
- サブ(代表子):USN の抹消課題(キャンセレーション)|判定と記録
この記事で固定すること|初回評価で迷わない 4 点
本記事で固定するのは、①前提条件 ②主役の当たり ③作業工程のズレ ④同条件での再評価の 4 点です。ここがそろうと、机上検査の結果をそのまま並べるのではなく、「生活で何が起きるか」「どこを支援すると改善するか」までつなげやすくなります。
逆に、このページで網羅しないのは、全高次脳機能領域の詳細解説と各検査の完全マニュアルです。広く抱え込まず、OT が現場で使う順番と記録の型に絞ることで、親記事としての役割がはっきりします。
USN ・注意・遂行を混ぜない見分け方
USN ・注意・遂行機能は重なって見えやすい一方で、作業の崩れ方は少しずつ違います。ここで大事なのは「検査名」より、最初に目立つズレと作業での崩れ方で主役を当てることです。
スマホでは表を横スクロールできます。まずは 1 つに決めきろうとしすぎず、主役と副役を仮置きして、作業場面で裏を取る運用にすると安定します。
| 主役候補 | 最初に目立つズレ | 作業での見え方 | 次に見ること |
|---|---|---|---|
| USN | 左右の見落とし、ぶつかり、片側残し | 食事・整容・移動で片側を落とす | 刺激量、配置、二重課題で悪化するか |
| 注意 | 持続しない、割り込みで抜ける | 会話や環境刺激で抜け・中断が増える | 時間、疲労、雑音、同時課題で変わるか |
| 遂行機能 | 開始できない、工程が飛ぶ、確認しない | 更衣・調理・金銭で段取りが崩れる | 指摘、ヒント、 1 段階指示の効き方 |
評価プロトコル|ベッドサイド 5 分 → 必要時の深掘り → 作業確認
評価の核は「全部やる」ことではなく、 5 分で主役の当たりを取り、必要なときだけ深掘りすることです。初回から詳細検査を増やしすぎるより、再現性のある順番で進めた方が、申し送りと再評価がそろいます。
下の流れを最小セットとして固定してください。ここで拾えた仮説を、必要時だけ標準化検査や作業観察で裏取りします。
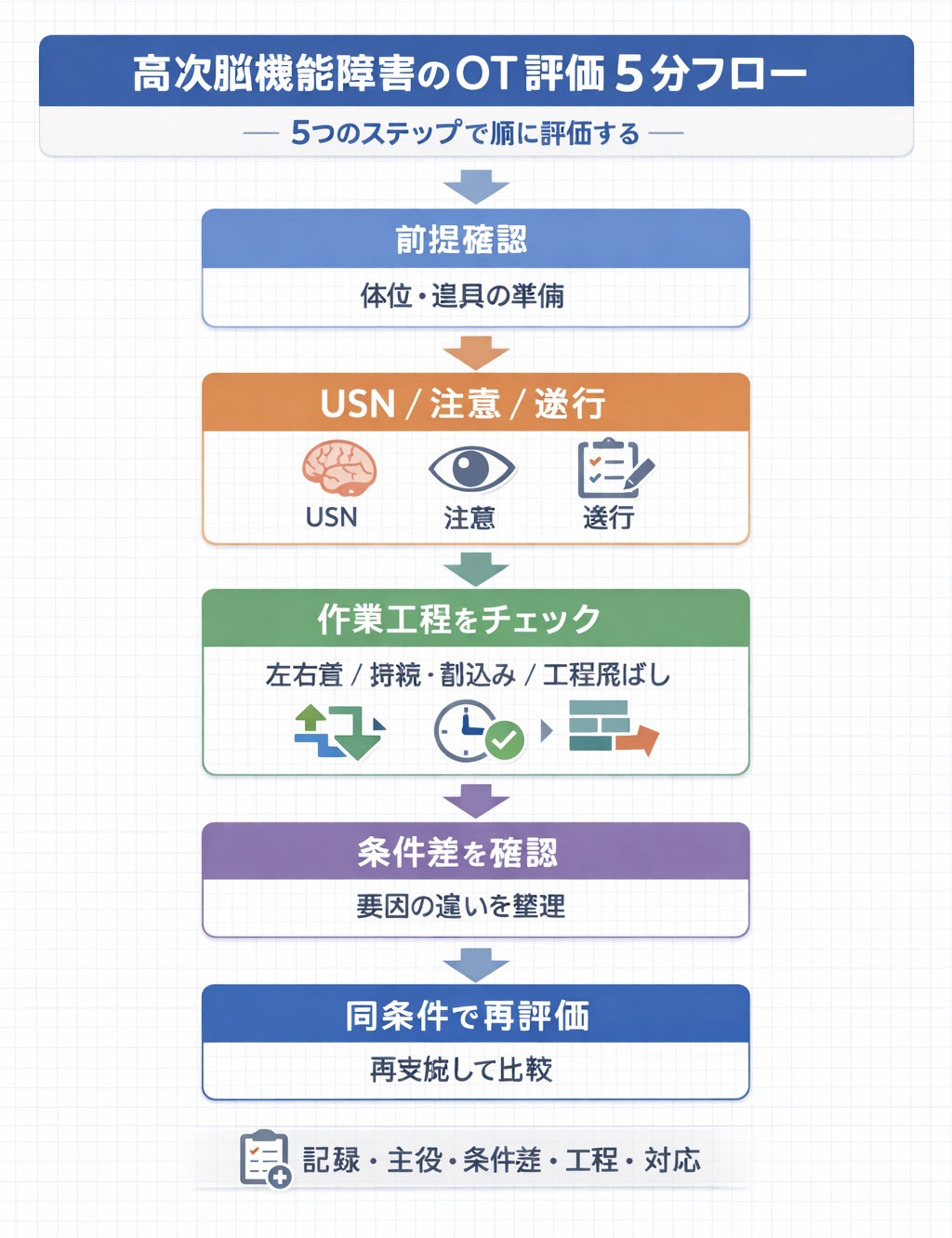
| 段階 | 何を見るか | 観察ポイント | 短文の残し方 |
|---|---|---|---|
| 1. 前提条件 | 覚醒、せん妄、疲労、視力・感覚、座位耐久 | 眠気、日内変動、指示理解、姿勢保持 | 「眠気あり」「午後に変動」 |
| 2. 主役の当たり | USN / 注意 / 遂行のどれが主か | 視線偏倚、割込みでの崩れ、工程飛ばし | 「主:注意/副:USN」 |
| 3. 作業工程 | 開始、段取り、切替、確認 | どこで止まるか、どこで危険が出るか | 「更衣:段取りで飛ぶ」 |
| 4. 同条件再評価 | 時間、環境、声かけ、支援量 | 午前 / 午後、静環境、会話あり / なし | 「午前・静環境・ 1 段階指示」 |
①スクリーニング(ベッドサイド)
観察に加えて、短い課題で主役の当たりを取ります。視線の偏り、片側へのぶつかり、食事や整容の左右差、割り込みでの抜け、開始遅延などを先に見て、抹消課題・線分二等分・時計描写・二重同時刺激などは「仮説を裏づけるため」に使います。
②詳細評価(必要なときだけ追加)
詳細評価は、何を確かめたいかで選びます。USN の重症度や誤り方を説明したいのか、注意の揺れを拾いたいのか、遂行のどの工程が崩れるかを見たいのかで、追加する検査や課題は変わります。目的が曖昧なまま増やすと、結果だけが増えて記録が散らばります。
③作業場面での確認(検査と生活のギャップを埋める)
更衣、移動、トイレ、整容、調理、金銭管理などで確認し、机上と生活のズレを拾います。OT の強みは「何点だったか」より、どの工程で何が起き、どの支援で改善したかまで作業として説明できる点です。
高次脳機能障害の OT 評価 5 分フロー記録シート
記事の内容をそのまま現場で使いやすい形にした A4 1 枚の配布物です。前提条件 → 主役の当たり → 作業工程 → 条件差 → 対応を書き分けやすい構成にしているので、初回評価のメモや申し送り、再評価の叩き台として使えます。
まずは PDF を開いて印刷し、病棟・訓練室で同じ順番で記録できるかを試してください。スマホでは埋め込みプレビューが表示されにくい場合があるため、そのときは上のボタンから直接開くのが見やすいです。
プレビューを開く
ケースで固定する|机上 OK でも ADL で崩れる 2 パターン
ここが親記事の核です。症例を増やすより、よくある 2 パターンを深くして、再現条件と記録の型まで固定した方が現場で使いやすくなります。
スマホでは表を横スクロールできます。表の短文例は、そのまま申し送りや記録の叩き台に使えるようにしています。
ケース 1|机上は軽いのに ADL で出る USN(条件差で再現する)
机上では目立たないのに、病棟や ADL で「左を落とす」タイプです。ここで大事なのは、ある / ないより、どの条件で悪化し、何を足すと改善するかまで押さえることです。
| 条件差 | 起きやすいこと | 観察ポイント | 所見(短文例) |
|---|---|---|---|
| 刺激量が多い | 探索が散る / 見落とし増 | 病棟・食堂・雑音で変化 | 「刺激量増で左低下」 |
| 二重課題 | 会話で抜ける / 偏り増 | 会話・移動・物品操作の同時 | 「会話で左残し増」 |
| 疲労・時間帯 | 午後に増悪 | 午前 / 午後で差 | 「午後に顕著」 |
| 配置・見え方 | 物品の置き方で差 | 皿・トレー・整容物品の配置 | 「配置変更で改善」 |
最小プロトコル( 10 分 ):①静環境で 1 課題 → ②刺激量を増やす → ③二重課題を足す → ④配置を変えて改善するかを見る、の順で「条件差」を作ります。
記録テンプレ( 3 行 )
・作業:食事(左残し) / 整容(左の見落とし)など
・条件:静環境では軽いが、刺激量増・会話で悪化(午後に増悪)
・対応:配置調整+開始側への誘導で改善
ケース 2|工程が飛ぶ:遂行機能を「工程」で所見化する
遂行機能は点数だけでは伝わりにくいため、開始 → 段取り → 切替 → 確認のどこで崩れるかで共有します。更衣・調理・金銭管理のように、工程が見える作業が向いています。
| 工程 | よくあるズレ | 見る点 | 所見(短文例) |
|---|---|---|---|
| 開始 | 促し待ち | 開始の自発性 | 「開始に促し要」 |
| 段取り | 工程飛ばし / 順序崩れ | 手順の保持 | 「工程 2 → 4」 |
| 切替 | 固執 / 次へ移れない | 切替の負荷 | 「切替に介助要」 |
| 確認 | 自己修正が乏しい | 誤り検出と修正 | 「自己修正なし」 |
| ヒント | 反応 | 示唆 | 書き方(短文例) |
|---|---|---|---|
| 指摘(誤りの指摘) | 直る | 自己修正は残る | 「指摘で修正可」 |
| ヒント(次の手順の示唆) | 直る | 段取りが弱い | 「ヒントで工程再開」 |
| 手順提示(具体指示) | 直る | 外部手がかりが必要 | 「 1 段階指示で可」 |
| 提示しても直らない | 継続して崩れる | 安全配慮が優先 | 「安全監視が必要」 |
最小プロトコル( 10 分 ):①工程を書き出す → ②どこで飛ぶかを特定 → ③指摘 / ヒント / 1 段階指示の順で支援量を変える → ④安全(火・刃物・移動・金銭)に直結する抜けを拾う、で固定します。
記録テンプレ( 3 行 )
・作業:更衣(工程飛ばし) / 調理(火の確認なし)など
・工程:開始は促し要、段取りで工程飛ばし、確認で自己修正なし
・対応:手順カード+ 1 段階指示で再開、危険工程は監視
現場の詰まりどころ(よくあるつまずきと対策)
ここで戻る先を固定すると、ページ内で迷いにくくなります。まずは失敗と回避手順に戻り、関連 1 本だけ深掘り先を置きます。
よくある失敗:混ぜる / 机上だけ / 条件ズレ
| NG | 起きること | OK(対策) |
|---|---|---|
| 検査名で整理する | 所見が作業につながらない | 工程(どこでズレたか)で整理する |
| 机上検査だけで結論 | ADL のリスクを見逃す | 作業場面で条件差を押さえる |
| 条件が毎回違う | 経時変化が追えない | 時間・環境・声かけを固定する |
回避の手順:再評価の再現性を上げるチェック 5 点
| チェック | 見る点 | 記録の型(短文) |
|---|---|---|
| 前提条件 | 覚醒・せん妄・疲労・感覚 | 「眠気あり」「変動あり」 |
| 主役の当たり | USN / 注意 / 遂行の優先 | 「主:注意 / 副:USN」 |
| 工程のズレ | どの工程で崩れるか | 「更衣:開始 → 段取り → 確認」 |
| 条件差 | 刺激量・二重課題・時間帯 | 「会話で悪化」「午後に増悪」 |
| 同条件再評価 | 時間・環境・声かけの固定 | 「午前・静環境・ 1 段階指示」 |
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.全部の高次脳機能検査をやる時間がありません。最低限どこまで見ればよいですか?
まずは前提条件 → 主役の当たり → 作業工程のズレ、までで十分です。初回から全部を網羅するより、主役を仮置きして同条件で再評価できる形を作る方が、実務では精度が上がります。
Q2.机上検査では軽いのに、病棟では崩れるのはなぜですか?
刺激量、会話、疲労、時間帯、物品配置などの条件差で、机上では見えにくい問題が ADL で表に出るためです。「どの条件で上がる / 下がるか」を短文で残すと、介入と申し送りがつながります。
Q3.USN と注意障害が混ざって見えるときは、どう整理しますか?
まずは「左右差が主か」「割り込みや刺激量で崩れるか」で分けます。どちらか 1 つに決めきれない場合は、主役 / 副役で仮置きし、作業場面で条件差を見て裏を取る方が運用しやすいです。
Q4.OT と PT / ST の評価が重なるとき、OT の役割はどこですか?
OT は、検査結果を更衣・整容・調理・金銭管理などの作業工程に落とし、「どこで崩れ、どの支援で改善したか」を共有しやすい点が強みです。点数だけでなく、生活場面でのズレを言語化してください。
次の一手
- 全体像に戻る:高次脳機能評価ハブ(索引)
- まず 1 本深掘りする:USN の抹消課題(キャンセレーション)|判定と記録
参考文献
- 国立障害者リハビリテーションセンター.高次脳機能障害の評価.公式ページ
- 一般社団法人日本作業療法士協会 学術部.高次脳機能障害のある人の生活・就労支援.2015.PDF
- Menon A, Korner-Bitensky N. Evaluating unilateral spatial neglect post stroke: working your way through the maze of assessment choices. Top Stroke Rehabil. 2004;11(3):41-66. DOI: 10.1310/KQWL-3HQL-4KNM-5F4U / PubMed: 15480953
- Loetscher T, Potter KJ, Wong D, das Nair R. Cognitive rehabilitation for attention deficits following stroke. Cochrane Database Syst Rev. 2019;2019(11):CD002842. DOI: 10.1002/14651858.CD002842.pub3 / PubMed: 31706263
- Poulin V, Korner-Bitensky N, Dawson DR, Bherer L. Efficacy of executive function interventions after stroke: a systematic review. Top Stroke Rehabil. 2012;19(2):158-171. DOI: 10.1310/tsr1902-158 / PubMed: 22436364
- Baum CM, Connor LT, Morrison T, et al. Reliability, validity, and clinical utility of the Executive Function Performance Test: a measure of executive function in a sample of people with stroke. Am J Occup Ther. 2008;62(4):446-455. DOI: 10.5014/ajot.62.4.446
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関 / 介護福祉施設 / 訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



