- 嚥下評価フローは「今試してよいか」「次に何を見るか」「VE / VF を検討するか」を決める記事です
- このページで決めること / 決めないこと
- まず 6 ステップで順番を固定すると、評価がぶれにくくなります
- 配布物:嚥下評価 5 分フローシート
- ここで止めると事故が減る:中止・慎重判断が必要な状態
- スクリーニングは “確定” ではなく、次の評価につなぐ入口です
- CSE は「どの相で詰まりそうか」を仮説化して、介入の当たりをつける段です
- VE / VF( FEES / VF )は「何を確かめたいか」で分けると迷いにくくなります
- KT バランスチャートは「多職種で優先順位をそろえる段」で効きます
- 介入設計は、スコアより「先に変える条件」を決めると進みやすくなります
- 再評価は「同じ条件で比べる」ほど価値が上がります
- 現場の詰まりどころ:評価ができても、計画に落ちないと回りません
- 最後は「条件 → 担当 → 再評価条件」の 3 点で閉じるとぶれにくいです
- よくある質問
- 次の一手
- 参考文献
- 著者情報
嚥下評価フローは「今試してよいか」「次に何を見るか」「VE / VF を検討するか」を決める記事です
結論から言うと、嚥下評価は「検査名を覚えること」よりも、安全確認 → スクリーニング → 臨床嚥下評価( CSE )→ VE / VF の要否判断 → 介入設計 → 再評価の順番を固定したほうが、現場の迷いと事故を減らしやすくなります。本記事は、病棟〜在宅で “同じ型” で回せるように、順番・中止判断・次工程・記録の残し方まで 1 本線で整理します。
ここで決めるのは、今その場で試行してよいか、次に何を見ればよいか、VE / VF を検討するかの 3 点です。個別ツール( RSST / MWST / DSS / KTBC など)の詳しい手順や、VE / VF の実施マニュアルそのものを深掘りする記事ではありません。全体フローの親記事として、判断の枝分かれを短く整理します。
このページで決めること / 決めないこと
検索意図を 1 つに絞るため、本記事は「全体フロー」と「分岐」に集中します。総論・各論・比較記事の役割を分けると、必要な情報に最短でたどり着きやすくなります。
迷ったときは、下の表で “このページの守備範囲” を確認してください。ここで答えない部分は、兄弟記事や子記事に逃がしたほうが、本文の解像度が上がります。
| 区分 | 内容 |
|---|---|
| 答えること | 安全確認から再評価までの順番、どこで止めるか、VE / VF を検討する目的、介入と共有のつなぎ方 |
| 答えないこと | RSST / MWST など各検査の完全マニュアル、VE / VF の詳細手順、経口可否や食形態の最終決定そのもの |
まず 6 ステップで順番を固定すると、評価がぶれにくくなります
嚥下評価で最も大きい失敗は、「良い検査を選べなかったこと」よりも、順番が毎回変わることです。安全確認を飛ばしたり、スクリーニングと CSE が混ざったりすると、同じ人でも所見がぶれやすくなります。
迷ったら、次の 6 ステップで固定してください。まず入口をそろえ、そのあとに VE / VF の要否と介入設計へ進むと、所見が “次の一手” に変わりやすくなります。
- 安全確認:いま “試してよい条件” かを確認する(呼吸・覚醒・循環・口腔・姿勢)。
- スクリーニング:最小コストで危険信号を拾う(むせ、湿性嗄声、反復嚥下、呼吸変化、 SpO2 など)。
- 臨床嚥下評価( CSE ):嚥下 5 相のどこで詰まりそうかを推定し、仮説を立てる。
- VE / VF の要否判断:病態の可視化が必要か、何を確かめたいかを言語化する。
- 介入設計:姿勢・口腔・呼吸・食形態・活動・栄養を束ねて優先順位を決める。
- 再評価:条件が変わるたびに回し、前回との差分を拾う。
| ステップ | 目的 | 見るポイント(例) | 次の分岐 |
|---|---|---|---|
| 1. 安全確認 | 試行できる条件か確認 | 覚醒、呼吸、循環、口腔、姿勢 | 不安定 → 条件調整を優先 |
| 2. スクリーニング | 危険信号の拾い上げ | むせ、湿性嗄声、呼吸変化、反復嚥下、 SpO2 | 危険信号あり → CSE を丁寧に/必要なら VE / VF 検討 |
| 3. CSE | 詰まり相の推定 | 嚥下 5 相、残留、疲労、介助条件 | 分岐が大きい → VE / VF で可視化 |
| 4. VE / VF | 病態の可視化と方針統一 | 誤嚥、残留、代償手段の効果、口腔期・食道期の情報 | 結果 → 介入設計を更新 |
| 5. 介入設計 | 優先順位と担当を決める | 姿勢、口腔、呼吸、食形態、活動、栄養 | 担当・期限・安全域を明文化 |
| 6. 再評価 | 条件変化を比較する | 食形態変更、発熱前後、薬剤変更、義歯調整、離床量 | 改善/悪化に合わせて 2〜5 を更新 |
記録の 1 行テンプレ
条件(姿勢・量・速度) → 所見(むせ・湿声・残留) → 解釈(どの相を疑うか) → 次の一手(食形態・依頼・介助条件) → 再評価条件
配布物:嚥下評価 5 分フローシート
全体フローを 1 枚で共有したい方向けに、記事内容に合わせた A4 配布物を用意しました。安全確認 → スクリーニング → CSE → VE / VF → 介入 → 再評価を、現場で書き込みながら整理しやすい構成にしています。
カンファレンス前の整理、病棟での申し送り、ベッドサイド評価の記録メモとして使いやすい形です。まずは PDF を開いて使い、必要なら下のプレビューでレイアウトを確認してください。
プレビューを開く
ここで止めると事故が減る:中止・慎重判断が必要な状態
嚥下評価は “検査を成立させる” ことより、安全に評価できる条件を整えることが優先です。呼吸・意識・口腔・姿勢が崩れている状態で無理に試すと、所見が混ざるだけでなく、経口試行そのものが危険になります。
次のような場面では、無理に進めず、医師・ ST と順番を組み替えてください。ポイントは「できない」と書くことではなく、何を整えれば再試行できるかを一緒に残すことです。
| 分類 | 代表例 | 次の一手(例) | 記録のコツ |
|---|---|---|---|
| 呼吸 | 呼吸苦が強い/呼吸数増加/湿性嗄声が増悪 | 体位・離床量・呼吸介入を先に調整、食事時間帯を再設計 | 「呼吸が落ち着く条件(体位・時間帯)」もセットで残す |
| 呼吸 | 吸引回数が多い/痰が増えて咳込みが止まらない | 食前の気道クリアランスを先に整え、試行は短時間・少量から | 「吸引の有無・回数」「食前に整えた条件」を一緒に残す |
| 循環・意識 | 傾眠/せん妄/急な血圧変動 | 覚醒を優先し、薬剤・睡眠・疼痛を含めて条件調整 | “できない” ではなく “条件が合わない” を書く |
| 循環・意識 | 途中で覚醒が落ちる/食事後半で傾眠が増える | 食事前の休息、体位、投薬タイミング、時間帯を見直す | 「途中で崩れるタイミング(分・量)」を具体で書く |
| 口腔 | 口腔内が不潔/乾燥/義歯不適合 | 口腔ケア・保湿・義歯調整を先に入れる | 介入前後の声・咳・分泌の変化を比較で残す |
| 口腔 | 舌苔・残渣が多い/唾液が粘稠で嚥下前からゴロゴロする | 口腔清掃+保湿+分泌ケアを先行し、条件が整ってから評価する | 「口腔ケア前後でどう変わったか」を短く比較する |
| 姿勢 | 骨盤後傾で頭頸部が安定しない | 座位再建(骨盤・体幹・頭頸部)を先に行い、少量から再試行 | “良かった姿勢条件” を次回の再現ポイントとして残す |
| 姿勢 | 頸部が過伸展/顎が上がりやすい | 頸部中間位を作り、一口量を下げて再試行する | 「良かった座位(骨盤・体幹・頸部)」を固定条件として書く |
スクリーニングは “確定” ではなく、次の評価につなぐ入口です
スクリーニングの役割は、誤嚥をその場で確定することではありません。危険信号を拾って、CSE や VE / VF に進む必要があるかを判断する入口です。ここを “白黒判定の検査” として使うと、むせのない症例や条件の悪い症例でズレやすくなります。
水飲み系のテストは便利ですが、姿勢・覚醒・呼吸・口腔が整っていないと偽陰性・偽陽性が増えます。結果だけで決めず、前提条件ごとセットで見てください。
- RSST:反復の回数だけでなく、惹起の遅れや努力感もみます。
- 少量水:むせ、湿性嗄声、呼吸変化、 SpO2 の変化を束ねてみます。
- 観察:食前後の声、咳の強さ、痰、呼吸数、顔色、疲労感をセットで確認します。
CSE は「どの相で詰まりそうか」を仮説化して、介入の当たりをつける段です
CSE は “食べられる/食べられない” を二択で決めるための段ではありません。どの相で何が起きていそうかを推定し、何を先に変えるべきかを決める段です。これが分かると、食形態だけをいじって終わる流れを避けやすくなります。
観察は「予備期 → 口腔準備期 → 口腔期 → 咽頭期 → 食道期」の順で見ると整理しやすくなります。詰まり相が推定できれば、姿勢・一口量・速度・代償手段・追加精査の優先順位が決めやすくなります。
- 予備期:覚醒、注意、環境、食具、一口量、取り込みの準備。
- 口腔準備期:咀嚼、食塊形成、唾液、口腔内残留。
- 口腔期:送り込みのタイミング、舌運動、後方移送。
- 咽頭期:むせ、湿性嗄声、嚥下後の呼吸変化、反復嚥下。
- 食道期:つかえ感、逆流疑い、食後に出る違和感。
VE / VF( FEES / VF )は「何を確かめたいか」で分けると迷いにくくなります
VE / VF は、どちらが上かで選ぶより、何を確かめたいかで分けたほうが実務では迷いません。咽頭・喉頭まわりの分泌、残留、誤嚥のタイミングをその場で見たいなら VE が合いやすく、口腔期や食道期、食塊の流れ全体を見たいなら VF が必要になりやすいです。
検査の目的が先に言語化できると、結果が “所見の列挙” ではなく、食形態・姿勢・代償手段・訓練内容の更新に直結します。依頼時は「何を確認したいか」を一言で添えると、戻ってきた結果も使いやすくなります。
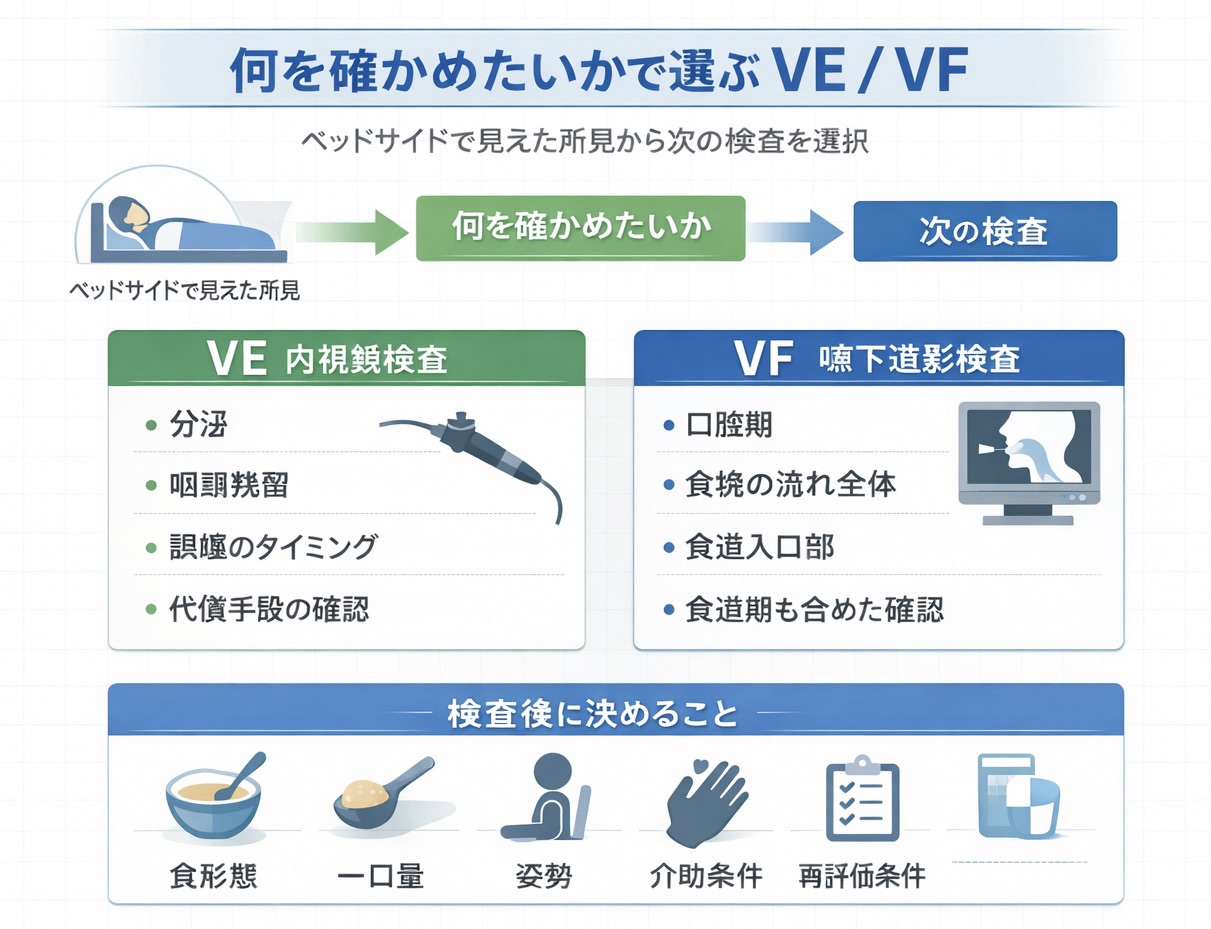
| まず確かめたいこと | VE が向きやすい場面 | VF が向きやすい場面 | 次の一手 |
|---|---|---|---|
| 誤嚥・咽頭残留 | 分泌、湿性嗄声、反復肺炎、咽頭残留、食後のゴロゴロを見たい | 誤嚥のタイミングに加え、食塊の流れ全体も確認したい | 安全域(食形態・一口量・姿勢)を再設計する |
| 代償手段の効果 | 顎引き、頸部回旋、複数回嚥下などの効果を比較したい | 姿勢変更や食形態変更で、口腔期から咽頭期までの変化を連続的にみたい | 有効な条件を標準手順として病棟へ共有する |
| 口腔期・食道期の情報 | ベッドサイドでの追加確認には限界がある | 送り込み、食道入口部、食道期の動きまで見たい | 病態に合わせて介入の優先順位を組み替える |
KT バランスチャートは「多職種で優先順位をそろえる段」で効きます
KT バランスチャート( KTBC )は、嚥下だけを単独で見るための道具というより、「口から食べる」を支える条件を多職種で見える化する枠組みです。スクリーニングや CSE で拾った情報を、姿勢・活動・口腔・呼吸・栄養まで含めて並べると、何から手を付けるかが揃いやすくなります。
食形態の調整だけで話が終わりやすい場面ほど、KTBC のような共有枠で “条件” を束ねる意味があります。評価の結果を会議で運用に落とすときの橋渡しとして使うと効果的です。
介入設計は、スコアより「先に変える条件」を決めると進みやすくなります
介入設計では、まず いまの安全域を守ること、次に 変えやすい条件から手を付けること が基本です。嚥下の問題は、姿勢・口腔・呼吸・活動・栄養が重なっていることが多いため、1 つの職種だけで完結しにくいです。
そのため、介入は “何をするか” だけでなく、誰が担当するか まで決めておくと回りやすくなります。担当が曖昧だと、評価ができても翌日の運用に落ちません。
| 領域 | よくある課題 | 介入の例 | 担当(例) |
|---|---|---|---|
| 姿勢・座位 | 骨盤後傾で頭頸部が不安定 | 座位再建、クッション、机高さ、頸部アライメント調整 | PT / OT |
| 口腔 | 乾燥・汚染・義歯不適合 | 口腔ケア、保湿、義歯調整、食前の口腔準備 | 看護 / 歯科 / ST |
| 呼吸 | 湿性嗄声、咳が弱い、食後に息切れ | 呼吸介入、休息の挿入、食事ペース調整、離床量の最適化 | PT / 看護 |
| 食形態・一口量 | むせる/残留が多い | 量・速度の調整、とろみ、姿勢とセットでの条件設定 | ST / 管理栄養士 |
| 活動・耐久性 | 食事が続かない、後半に崩れる | 食事時間の再設計、活動量の配分、休息戦略 | PT / OT / 看護 |
| 栄養 | 摂取不足、体重減少、低栄養リスク | 摂取量の確保、補助食品、経路の検討 | 管理栄養士 / 医師 |
再評価は「同じ条件で比べる」ほど価値が上がります
嚥下は日内変動や体調変動の影響を受けやすいため、同じ条件で比較できる再評価が強い武器になります。単に “前より良い / 悪い” ではなく、何を揃えて比べたかが残っていると、チームで解釈が揃いやすくなります。
目安は、入院直後、病状変化時、食形態変更時、薬剤変更時、義歯調整後、肺炎や発熱の前後、離床量の増減などです。スコアだけでなく、前回と同じ条件か、次に何を変えるかまで残すと実務につながります。
現場の詰まりどころ:評価ができても、計画に落ちないと回りません
嚥下評価で詰まりやすいのは、「所見は書けたのに、次の計画が決まらない」場面です。原因は、条件が書けていない/担当が決まっていない/再評価の合図が曖昧の 3 つに集まりやすいです。
このパートは “解決の三段” で読み進めるのがおすすめです。
- よくある失敗(原因 → 対策)を先に確認する
- 回避の手順(チェックリスト)へ飛ぶ
- 関連:記録の型をそろえるなら 嚥下 5 相の観察プロトコル
| 詰まり | 起きやすい原因 | 対策 | 記録の一言例 |
|---|---|---|---|
| 同じ検査でも結果がぶれる | 姿勢・覚醒・呼吸の条件が一定でない | “成立条件” を先に固定してから評価する | 「骨盤前傾保持+頸部中間位で実施」 |
| むせがないのに肺炎を反復する | サイレントアスピレーション疑いを見逃している | VE / VF を検討し、病態を可視化する | 「むせなしだが湿性嗄声と食後の呼吸増悪あり」 |
| 食形態変更だけで終わる | 姿勢・口腔・活動が置き去り | 条件介入(座位・口腔・呼吸)を束ねて設計する | 「形態だけでなく座位再建と食前口腔ケアをセット」 |
| チームで共有できない | 課題は書いたが “担当” と “期限” がない | 誰が・何を・いつまでに、で書く | 「 PT :座位調整/ ST :一口量設計( 1 週で再評価 )」 |
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
最後は「条件 → 担当 → 再評価条件」の 3 点で閉じるとぶれにくいです
評価を “回す” ための最小チェックです。所見を増やすより、条件・担当・再評価条件が先に書けると一気に安定します。
下の 5 点が短く書けていれば、翌日以降も同じ条件で運用しやすくなります。
- 条件:姿勢(骨盤・頸部)、覚醒、呼吸、口腔(乾燥・義歯)
- 安全域:食形態・一口量・速度・介助条件
- 担当:座位= PT / OT、口腔= 看護 / 歯科、形態= ST / 栄養 など
- 期限:いつまでに何をするか(例: 48 時間で再評価、1 週で食形態再判定)
- 再評価トリガー:食形態変更、発熱前後、薬剤変更、義歯調整後、離床量の増減
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 水飲みでむせたら、すぐ禁食にすべきですか?
A. むせは重要なサインですが、すぐ “禁食一択” とは限りません。姿勢・覚醒・一口量・速度で変わることがあるため、安全域を探しつつ、必要なら ST と協働して VE / VF を検討します。呼吸状態が不安定、肺炎を反復、湿性嗄声が持続する場合は、より慎重に判断します。
Q2. VE と VF は、どちらを先に考えればよいですか?
A. まずは「何を確かめたいか」で考えると整理しやすいです。咽頭・喉頭まわりの分泌、残留、誤嚥のタイミングを見たいなら VE が合いやすく、口腔期や食道期、食塊の流れ全体を見たいなら VF が必要になりやすいです。依頼時に目的を一言添えると結果が使いやすくなります。
Q3. 再評価の頻度はどのくらいが現実的ですか?
A. “日付で固定” より、条件が変わったときに回すほうが現実的です。食形態変更、義歯調整、発熱・肺炎の前後、薬剤変更、離床量の増減などが再評価の合図になります。前回と同じ条件かどうかを一緒に残すと比較しやすくなります。
Q4. KTBC は、どのタイミングで使うと活きますか?
A. スクリーニングや CSE で危険信号が見えたあと、多職種で優先順位をそろえたいときに相性が良いです。食形態だけでなく、座位・口腔・呼吸・活動・栄養まで 1 枚で見える化したい場面で使うと、介入が運用に落ちやすくなります。
次の一手
- 全体像を戻って確認する:栄養・嚥下ハブ
- 記録の型までそろえる:嚥下 5 相の観察プロトコル
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
評価の型が毎回そろわないときは、書き方や手順だけでなく、教育体制・相談相手・共通フォーマットの有無など、職場環境の影響を受けていることもあります。
参考文献
- Maeda K, Shamoto H, Wakabayashi H, et al. Reliability and Validity of a Simplified Comprehensive Assessment Tool for Feeding Support: Kuchi-Kara Taberu Index. J Am Geriatr Soc. 2016;64(12):e248-e252. DOI: 10.1111/jgs.14508
- DePippo KL, Holas MA, Reding MJ. Validation of the 3-oz water swallow test for aspiration following stroke. Arch Neurol. 1992;49(12):1259-1261. DOI: 10.1001/archneur.1992.00530360057018
- 小口和代, 才藤栄一, 水野雅康, 他. 機能的嚥下障害スクリーニングテスト「反復唾液嚥下テスト」( RSST )の検討( 1 )正常値の検討. リハビリテーション医学. 2000;37(6):375-382. DOI: 10.2490/jjrm1963.37.375
- Dziewas R, Michou E, Trapl-Grundschober M, et al. European Stroke Organization and European Society for Swallowing Disorders guideline for the diagnosis and treatment of post-stroke dysphagia. Eur Stroke J. 2021;6(3):LXXXIX-CXV. DOI: 10.1177/23969873211039721
- 兵頭政光. 嚥下障害診療ガイドライン. 日本内科学会雑誌. 2020;109(11):2370-2376. J-STAGE
- 日本耳鼻咽喉科頭頸部外科学会. 嚥下障害診療ガイドライン 2024 年版. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下