Pusher scale 比較の結論|SCP・BLS・CP は目的で選ぶ
Pusher 評価で迷うときは、尺度名から入るよりも「いま何を決めたいか」から選ぶと整理しやすくなります。重症度や pushing 行動の構成要素をそろえて見たいなら SCP、寝返り・座位・立位・移乗・歩行など場面別に追いたいなら BLS、CP は単独尺度ではなく contraversive pushing の臨床所見を補助的に整理する視点として扱うと、記録と再評価が安定します。
この記事では、SCP・BLS・CP の細かな採点手順を深掘りするのではなく、比較表、5 分の選定フロー、急性期・回復期のミニケース、1 行記録の型に絞って整理します。読後に「どの尺度を選び、どの条件で再評価し、記録に何を残すか」が決まることを目標にします。
このページで答えること|尺度の選定に集中する
このページで答えるのは、Pusher 評価で SCP・BLS・CP をどう使い分けるかです。評価尺度の全文解説や採点用紙の代替ではなく、臨床で「初回はどれを選ぶか」「再評価で何をそろえるか」「チーム記録に何を残すか」を決めるための記事として使ってください。
一方で、SCP の詳細な採点、BLS のカットオフ、4PPS の実施手順は、それぞれの単体記事に分けて確認するほうが安全です。本記事では、比較と選定に必要な範囲だけに絞り、カニバリを避けます。
| 区分 | 扱う内容 | 扱いすぎない内容 |
|---|---|---|
| 答えること | SCP・BLS・CP の使い分け、選定フロー、再評価条件、記録の型 | 各尺度の全採点手順、評価用紙の詳細、疾患総論の深掘り |
| 読者 | 脳卒中リハで Pusher 評価の尺度選定に迷う PT・OT・ST | 研究デザインや統計的妥当性を詳細に確認したい読者 |
| 読後のゴール | 目的に合わせて尺度を選び、同条件で再評価できる | 単一尺度だけで病態や介入方針を断定する |
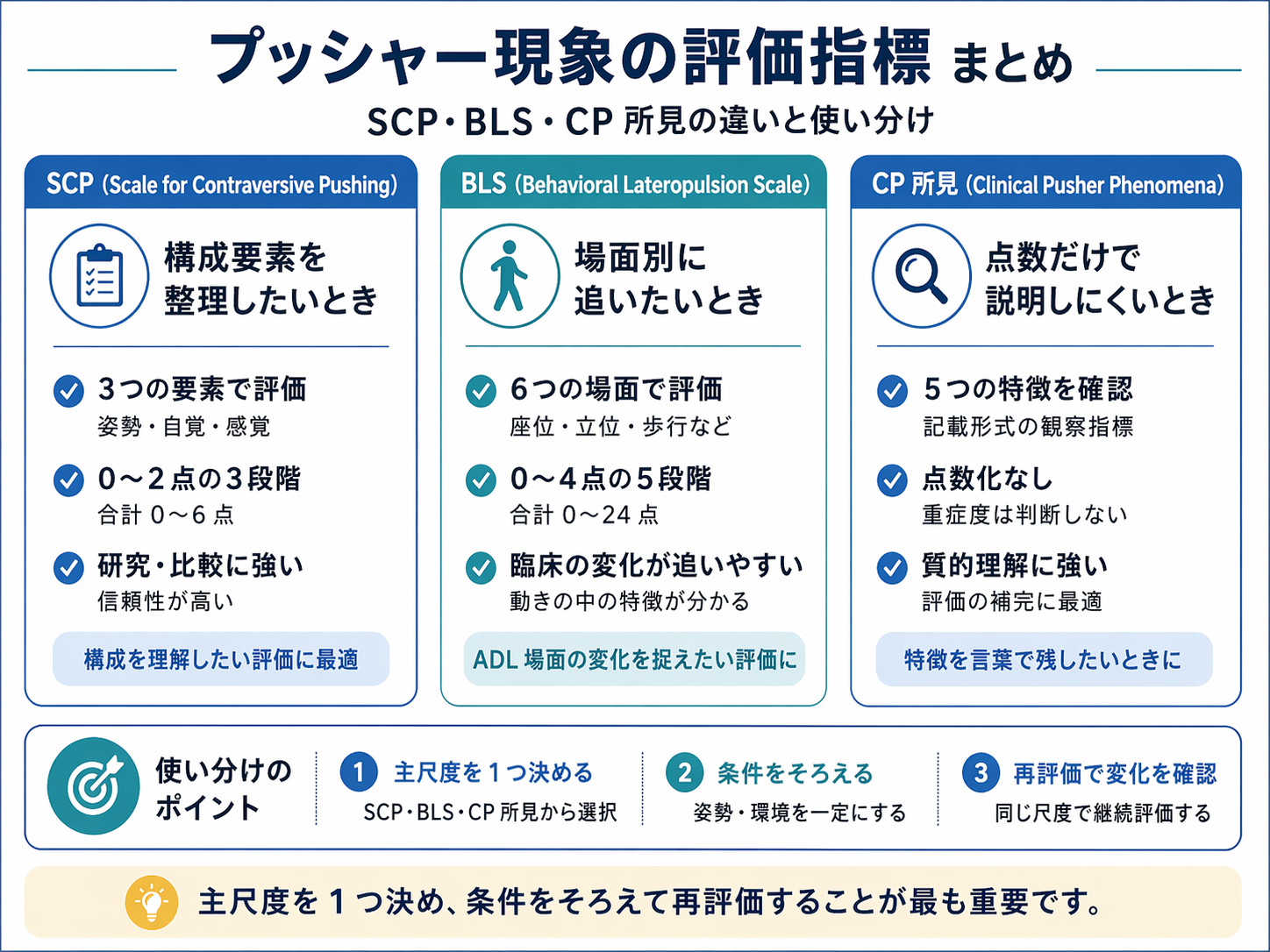
SCP・BLS・CP の比較早見表
比較の軸は、有無を裁定したいのか、場面別に変化を追いたいのか、所見を補助的に整理したいのかです。SCP と BLS は評価尺度として使い、CP は contraversive pushing の観察所見を補う枠として扱うと、臨床記録で混乱しにくくなります。
| 項目 | 位置づけ | 主に決まること | 向く場面 | 注意点 | 次にすること |
|---|---|---|---|---|---|
| SCP | pushing 行動を整理する代表的尺度 | 姿勢の非対称性、非麻痺側上下肢の使用、他動修正への抵抗 | 初回評価、座位・立位での病態整理、重症度の基準化 | 実施条件がずれると、前回との比較が難しくなる | 条件を固定し、点数だけでなく抵抗の出方を 1 行で残す |
| BLS | 場面別に lateropulsion を追う尺度 | 寝返り、座位、立位、移乗、歩行でどこに押しが出るか | 離床初期、回復途中、立位・歩行で所見が出る症例 | 場面が多いため、介助量・支持物・安全確保をそろえる必要がある | 点が付いた場面と介助量をセットで記録する |
| CP | contraversive pushing の臨床所見整理 | 押し返し、正中修正への抵抗、麻痺側への偏倚の見え方 | 尺度だけでは説明しにくい所見を補足したい場面 | 単独尺度として点数だけで判断しない | 主尺度の結果に、観察所見と次回確認点を添える |
5 分で決める選定フロー
尺度選定は、目的 → 場面 → 再評価条件の順に固定すると迷いにくくなります。最初に「有無と構成要素を整理したい」のか、「動作場面ごとの変化を追いたい」のかを決めると、SCP と BLS の役割が分かれます。
| 手順 | 確認する質問 | 選びやすい評価 | 記録で残すこと |
|---|---|---|---|
| 1. 目的を決める | pushing 行動の有無や構成要素を整理したいか | SCP | 姿勢、非麻痺側の押し、修正抵抗のどれが目立つか |
| 2. 場面を決める | 寝返り・移乗・歩行など、動作場面ごとの差を見たいか | BLS | 点が付いた場面、介助量、支持物、歩行可否 |
| 3. 補助所見を添える | 点数だけでは介入方針が決めにくいか | CP 所見 | 押し方向、正中修正への反応、次回観察点 |
| 4. 再評価条件を固定する | 前回と同じ条件で比較できるか | 選んだ主尺度 | 場所、姿勢、時間帯、介助量、評価者 |
症例ミニケース|急性期と回復期で選び方を変える
同じ Pusher 評価でも、急性期と回復期では知りたいことが変わります。急性期は安全な離床と偏倚の把握、回復期は場面別の変化と介入優先順位の調整に使うと、評価が次の練習につながります。
| 病期 | 症例条件 | 評価目的 | 尺度選定 | 次の一手 |
|---|---|---|---|---|
| 急性期 | 発症 5 日、初回離床、端座位で麻痺側への偏倚あり、中等度介助 | 短時間で偏倚の有無と安全性を把握したい | SCP で構成要素を整理し、必要に応じて BLS で場面差を確認 | 48〜72 時間以内に同条件で再評価し、偏倚方向と介助量をセット記録 |
| 回復期 | 発症 6 週、立位練習中、歩行前後で lateropulsion の見え方が変わる | 場面別の変化を追い、課題設定と介助量を調整したい | BLS を主尺度にし、SCP または CP 所見で病態整理を補う | 週 1 回の同条件再評価を固定し、次回見る場面を 1 つ明記 |
記録の型|点数だけで終わらせない
Pusher 評価は、点数だけを残すと次の介入に接続しにくくなります。最低限、条件、尺度、出現場面、修正反応、次回観察点を 1 行で残すと、担当者が変わっても再評価しやすくなります。
| 枠 | 書く内容 | 記録例 |
|---|---|---|
| 条件 | 場所、姿勢、時間帯、介助量、支持物 | 午前、病棟、端座位、最小介助、手すりなし |
| 尺度 | SCP / BLS / CP 所見のどれで見たか | SCP を主尺度、BLS は立位・移乗のみ補助確認 |
| 結果 | 点数だけでなく、押し方向と出現場面を残す | 端座位で麻痺側偏倚、非麻痺側上肢で押し返しあり |
| 次回観察点 | 次回に同じ条件で見るポイントを 1 つ決める | 視覚的垂直線の提示で正中修正が入るか確認 |
記録例:午前・病棟・端座位・最小介助で SCP 実施。麻痺側への体幹偏倚と非麻痺側上肢の押し返しあり。次回は同条件で、視覚提示後の正中修正の有無を確認する。
Pusher 評価の比較・再評価記録シート
尺度の選定と再評価条件をそろえるために、A4 1 枚の記録シートを用意しました。SCP・BLS・CP 所見を目的別に選び、前回/今回の変化、所見、次回観察点をまとめて残せます。
PDFをプレビューする
現場の詰まりどころ|尺度より条件がずれる
現場で詰まりやすいのは、SCP と BLS のどちらを使うかよりも、毎回の実施条件がそろわないまま点数だけ比較してしまうことです。評価前に目的・場面・再評価条件を固定し、記録の型までそろえると、チームで同じ判断をしやすくなります。
ここまで整えても評価や記録が毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
よくある失敗|比較しているつもりで条件差を見ている
Pusher 評価の失敗は、尺度選びそのものよりも、条件差・記録不足・単一尺度への依存で起こりやすいです。特に再評価では、点数の変化が改善なのか、介助量や課題条件の違いなのかを分けて読む必要があります。
| 失敗 | 起きる理由 | 影響 | 回避策 |
|---|---|---|---|
| 目的を決めずに尺度を選ぶ | 慣れた尺度を優先してしまう | 初回評価と再評価の意味がずれる | 評価前に「有無の整理」か「場面別追跡」かを 1 行で書く |
| 毎回条件が変わる | 時間帯、姿勢、介助量、支持物が未統一 | 点数変化を改善と誤読しやすい | 条件テンプレを作り、前回と同じ形式で再評価する |
| CP 所見を点数の代わりに使う | 観察所見と尺度を混同する | チーム内で判断基準が共有しにくい | 主尺度を 1 つ決め、CP 所見は補足として添える |
| 点数だけで介入を決める | 出現場面や修正反応を書かない | 次に何を練習するか決めにくい | 次回観察点を 1 つ明記する |
回避の手順チェック|評価前に 4 点だけそろえる
再評価のぶれを減らすには、評価後に悩むより、評価前に条件をそろえるほうが効果的です。以下の 4 点を確認してから実施すると、SCP・BLS・CP 所見の役割が分かれ、記録の再現性が高まりやすくなります。
- 目的を固定:有無・構成要素を見たいのか、場面別変化を追いたいのかを決める。
- 主尺度を固定:SCP または BLS を主尺度にし、CP 所見は補助として使う。
- 条件を固定:場所、姿勢、時間帯、介助量、支持物を前回とそろえる。
- 次回観察点を固定:次に見るポイントを 1 つだけ記録する。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
急性期は SCP と BLS のどちらを先に使うべきですか?
まず pushing 行動の有無や構成要素を整理したい場合は SCP が使いやすいです。一方で、寝返り・座位・立位・移乗・歩行など、どの場面で lateropulsion が強いかを見たい場合は BLS が向きます。急性期では安全確保を優先し、実施できる場面から同条件で再評価してください。
CP は SCP や BLS と同じ評価尺度として扱ってよいですか?
本記事では、CP を単独尺度ではなく contraversive pushing の臨床所見整理として扱います。主尺度は SCP または BLS にして、CP 所見は押し方向、正中修正への抵抗、出現場面を補足するために使うと安全です。
BLS はどんな症例で追加するとよいですか?
立位、移乗、歩行など、場面によって lateropulsion の見え方が変わる症例で追加しやすいです。SCP だけでは拾いにくい軽度例や回復途中の変化を見たい場合は、BLS で場面別に確認すると介助量や練習課題に接続しやすくなります。
4PPS はこの比較に入れなくてよいですか?
4PPS は入口評価として有用ですが、このページでは SCP・BLS・CP の使い分けに検索意図を固定しています。4PPS を使う場合は、短時間で有無と重症度をそろえ、必要に応じて BLS や SCP へ接続する位置づけで考えると整理しやすいです。
再評価頻度はどの程度が実務的ですか?
週 1 回を基本に、介助量、離床段階、歩行課題、装具、環境設定を変えたタイミングで追加すると実務に落とし込みやすいです。頻度よりも、前回と同じ条件で比較できることを優先してください。
次の一手
- 全体像を整える:Pusher 評価の総論で導入〜再評価の流れを確認する
- すぐ実装する:SCP の実施手順と解釈を確認する
参考文献
- Pedersen PM, Wandel A, Jørgensen HS, Nakayama H, Raaschou HO, Olsen TS. Ipsilateral pushing in stroke: incidence, relation to neuropsychological symptoms, and impact on rehabilitation. Arch Phys Med Rehabil. 1996;77(1):25-28. DOI: 10.1016/S0003-9993(96)90215-4 / PubMed
- Karnath HO, Ferber S, Dichgans J. The origin of contraversive pushing: evidence for a second graviceptive system in humans. Neurology. 2000;55(9):1298-1304. DOI: 10.1212/WNL.55.9.1298 / PubMed
- Baccini M, Paci M, Rinaldi LA. The Scale for Contraversive Pushing: A reliability and validity study. Neurorehabil Neural Repair. 2006;20(4):468-472. DOI: 10.1177/1545968306291849 / PubMed
- D’Aquila MA, Smith T, Organ D, Lichtman S, Reding M. Validation of a lateropulsion scale for patients recovering from stroke. Clin Rehabil. 2004;18(1):102-109. DOI: 10.1191/0269215504cr709oa / PubMed
- Babyar SR, Peterson MGE, Bohannon RW, Pérennou D, Reding M. Clinical examination tools for lateropulsion or pusher syndrome following stroke: a systematic review of the literature. Clin Rehabil. 2009;23(7):639-650. DOI: 10.1177/0269215509104172 / PubMed
- Bergmann J, Krewer C, Rieß K, Müller F, Koenig E, Jahn K. Inconsistent classification of pusher behaviour in stroke patients: a direct comparison of the Scale for Contraversive Pushing and the Burke Lateropulsion Scale. Clin Rehabil. 2014;28(7):696-703. DOI: 10.1177/0269215513517726 / PubMed
- Clark E, Hill KD, Punt TD. Responsiveness of 2 scales to evaluate lateropulsion or pusher syndrome recovery after stroke. Arch Phys Med Rehabil. 2012;93(1):149-155. DOI: 10.1016/j.apmr.2011.06.017 / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



