ALS の AAC 支援は「早期準備・二段構え・定期見直し」で決める
ALS のコミュニケーション支援では、発話が難しくなってから AAC を探すのではなく、話せる時期から準備し、ローテク AAC とハイテク AAC を並走させることが重要です。この記事では、PT/OT/ST や病棟・在宅スタッフが迷いやすい「導入時期」「手段の使い分け」「運用ルール」を、臨床で使える順番に整理します。
このページで答えるのは、個別機器のスペック比較ではなく、ALS の進行に合わせて、いつ・何を・誰と準備するかです。結論は、主手段を 1 つに絞り込むことではなく、本人の意思表出を途切れさせないために「今使える手段」と「次に必要になる手段」を同時に持つことです。
5 分で決める AAC 導入フロー
AAC 導入は「現状把握→すぐ使える手段→次段階の手段→運用ルール→見直し」の順で進めると整理しやすくなります。最初から最適な機器を 1 つ選ぶのではなく、伝達不能の時間を作らないために、段階的に選択肢を増やす考え方が実務的です。
特に ALS では、発話・上肢操作・視線・疲労・呼吸状態が変化します。そのため、導入時点の「できること」だけで判断せず、次に難しくなりそうな動作を見越して、本人・家族・多職種で早めに準備します。
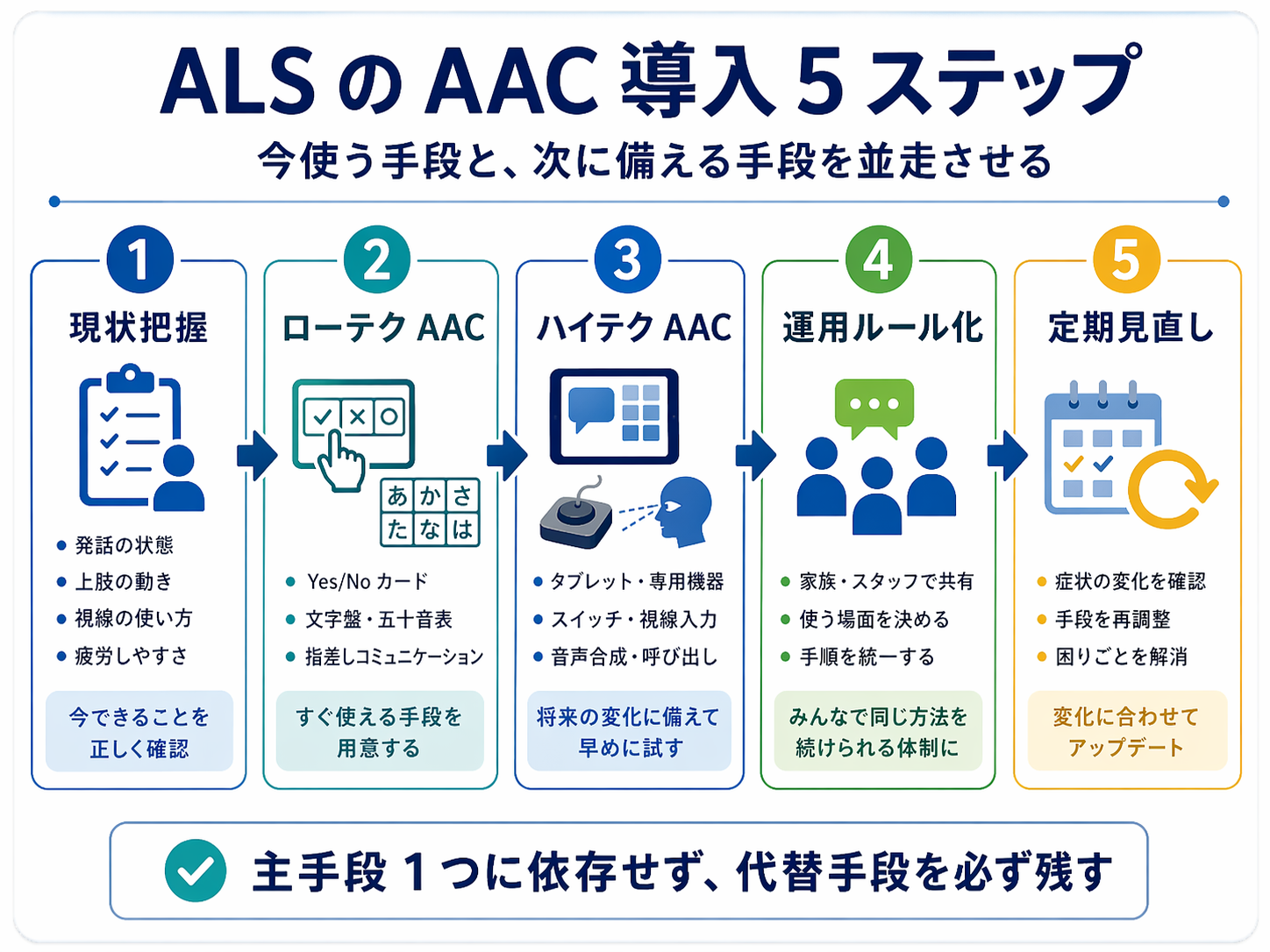
| 順番 | 見ること | 決めること | 記録すること |
|---|---|---|---|
| 1. 現状把握 | 発話明瞭度、上肢操作、視線、疲労、呼吸状態 | 今すぐ使える意思表出手段 | 成功しやすい時間帯、疲労で崩れる条件 |
| 2. ローテク先行 | Yes/No、文字盤、指差し表、筆談の可否 | 病室・在宅で即使う手段 | 合図、読み取り方法、介助者の確認手順 |
| 3. ハイテク試行 | タブレット、スイッチ、視線入力、意思伝達装置 | 次段階で育てる手段 | 入力速度、誤入力、姿勢・照明・画面位置 |
| 4. 運用ルール化 | 家族・看護・リハ・介護での使い方 | 誰が、いつ、どう確認するか | 申し送り欄、定型句、緊急時サイン |
| 5. 定期見直し | 症状変化、使用頻度、エラー、疲労 | 設定変更・代替手段・再評価時期 | 見直し日、変更点、次回確認日 |
AAC 手段は「今すぐ使う手段」と「次に育てる手段」で使い分ける
AAC は、ローテクとハイテクのどちらが優れているかで選ぶものではありません。ローテクは即時性と災害時の強さ、ハイテクは文章量・遠隔共有・継続性に強みがあります。ALS では状態が変わるため、両方を同時に準備する視点が重要です。
現場では、まず Yes/No や文字盤で最低限の意思表出を確保し、同時にタブレット・スイッチ・視線入力などを短時間から試行します。機器が使えない日にも伝えられるように、代替手段を必ず残しておきます。
| 区分 | 代表例 | 強み | 注意点 | 向く場面 |
|---|---|---|---|---|
| 非エイド | 瞬き、表情、口文字、ジェスチャー | 道具なしで始められる | 読み取りの個人差が大きい | 緊急時、短い Yes/No、病室での確認 |
| ローテク AAC | 文字盤、透明文字盤、指差し表、筆談 | 導入が早く、停電時にも使える | 介助者の読み取り精度に依存する | 初期導入、病棟、在宅、災害時の備え |
| ハイテク AAC | タブレット、スイッチ入力、意思伝達装置 | 文章量を増やしやすく、定型文も使える | 設定・練習・環境調整が必要 | 長文伝達、在宅生活、継続的な意思表出 |
| 視線入力 | 視線入力装置、視線対応 PC | 上肢操作が難しくても使える可能性がある | 姿勢、照明、眼精疲労、眼球運動の影響を受ける | 上肢操作が難しい時期、短時間の反復練習 |
| 併用運用 | 文字盤+タブレット、Yes/No+視線入力 | 手段喪失リスクを下げられる | チームで切替条件を統一する必要がある | 症状変動が大きい時期、退院前後、在宅移行 |
選定の分かれ目は Yes/No・上肢操作・視線・疲労・支援体制で見る
AAC の初期選定では、機器名から入るよりも「安定した Yes/No が取れるか」「上肢で操作できるか」「視線が使えるか」「疲労で崩れないか」「家族・スタッフが同じ手順で扱えるか」を順に確認します。
特に視線入力は、上肢操作が難しい場合の有力な選択肢ですが、長時間使用で眼精疲労が出たり、姿勢や照明で精度が変わったりします。短時間で成功体験を作り、使えない場面ではローテク AAC に切り替える運用が現実的です。
| 確認項目 | 見るポイント | 次に選びやすい手段 | 注意する失敗 |
|---|---|---|---|
| Yes/No が安定するか | 瞬き、表情、指、視線で反応が一貫するか | Yes/No 表、二択表、短い確認ルール | 反応が曖昧なまま質問を増やす |
| 上肢操作が実用的か | タッチ、筆談、スイッチ操作の疲労 | 文字盤、タブレット、スイッチ入力 | 良い時間帯だけで判断する |
| 視線が使えるか | 画面注視、眼精疲労、姿勢、照明 | 視線入力、透明文字盤、視線+ Yes/No | 初回失敗で不適合と決める |
| 疲労で崩れないか | 午前・午後、呼吸苦、集中時間 | 短時間セッション、定型文、代替手段 | 長時間練習で嫌悪感を作る |
| 支援体制があるか | 家族、看護、介護、リハの手順共有 | 手順書、申し送り欄、チェック表 | 担当者ごとに読み取りが変わる |
現場の詰まりどころは「機器選び」より「導入時期と運用ルール」です
ALS の AAC 支援で詰まりやすいのは、機器の種類を知らないことよりも、導入が遅れること、代替手段がないこと、家族・スタッフで手順が揃っていないことです。最初に失敗パターンを共有しておくと、導入後の混乱を減らせます。
ここまで整えても毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある失敗は「後回し・単一手段・属人化」の 3 つです
失敗の多くは、発話低下後に慌てて検討する、主手段 1 つに依存する、読み取りや記録が担当者ごとに変わる、という流れで起こります。逆に言えば、早期準備・二段構え・共通ルール化を先に行えば、導入後のつまずきは減らせます。
「まだ話せるから大丈夫」と考える時期こそ、本人が機器や文字盤に慣れ、家族・スタッフが支援手順を学べる大切な時期です。困ってから導入するのではなく、困る前から練習する視点で進めます。
| 失敗 | 起こる理由 | 回避策 | 記録ポイント |
|---|---|---|---|
| 導入が遅い | 発話低下後に機器検討を始める | 発話が保たれる時期から情報提供と試行を始める | 導入日、本人の反応、練習頻度、疲労度 |
| 手段が単一 | 視線入力やタブレットだけに依存する | ローテク AAC とハイテク AAC を併用する | 主手段、代替手段、切替条件 |
| 視線入力が定着しない | 姿勢・画面位置・照明・疲労を調整しない | 短時間で反復し、成功しやすい条件を固定する | 姿勢、画面距離、照明、成功率、眼精疲労 |
| チームで運用不一致 | 読み取り方法や記録欄が統一されていない | 質問順、確認方法、記録欄を共通化する | 担当別の実施率、誤解件数、申し送り内容 |
導入・運用チェックリストは「準備→試行→定着→見直し」で使う
AAC 導入は、1 回の評価で完結させるより、短いサイクルで調整する方が現場に合いやすいです。本人の意思、家族の関わり、支援者の読み取り、環境調整をまとめて確認し、使える条件と使いにくい条件を記録します。
記録では、単に「視線入力練習実施」と書くのではなく、どの条件なら成功したか、どの場面で疲労や誤入力が増えたか、次回何を変えるかまで残すと、チームで引き継ぎやすくなります。
| 段階 | チェック項目 | 記録例 |
|---|---|---|
| 準備 | 本人の希望、家族の希望、発話・上肢・視線・疲労を確認する | 午前は発話明瞭、午後は疲労で聞き返し増加 |
| 試行 | 文字盤、Yes/No、タブレット、視線入力を短時間で試す | 文字盤は 5 分可能、視線入力は 3 分で眼精疲労あり |
| 定着 | 家族・看護・介護・リハで質問順と確認方法を統一する | Yes/No は瞬き 1 回=はい、2 回=いいえで統一 |
| 見直し | 使用頻度、誤入力、疲労、姿勢変化に応じて設定を変える | 画面位置を 5 cm 下げると注視安定、次回も同条件で確認 |
ALS AAC 導入・運用チェックシート
現場で使いやすいように、A4 1 枚の記録シートを用意しました。初回相談、退院前カンファレンス、在宅移行時の共有、定期見直しの記録に使えます。
PDF では、発話・上肢操作・視線・疲労・支援体制の確認に加えて、ローテク AAC とハイテク AAC の試行結果、次回見直しポイントを 1 枚で記録できます。
PDF プレビューを表示する
表示に時間がかかる場合やスマートフォンで見づらい場合は、上の「PDF を開く(ダウンロード)」から直接開いてください。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
ALS の AAC は、いつ導入するのがよいですか?
原則は早期準備です。発話が保たれている時期から、今後必要になる可能性のある手段を知り、文字盤やタブレット、視線入力などを短時間で試しておくと、進行後の移行がスムーズになります。
ローテク AAC とハイテク AAC は、どちらを優先すべきですか?
どちらか一方ではなく併用が実務的です。ローテク AAC は即時性と停電時の強さ、ハイテク AAC は文章量や遠隔共有に強みがあります。ALS では状態が変わるため、二段構えで準備します。
視線入力がうまくいかない場合はどうしますか?
姿勢、画面位置、照明、眼精疲労、呼吸苦、練習時間を確認します。初回で失敗しても不適合と決めず、短時間で反復し、成功しやすい条件を探します。同時に文字盤や Yes/No などの代替手段も残します。
家族やスタッフ間で読み取りがズレるときはどうすればよいですか?
質問の順番、Yes/No の合図、確認の復唱方法、記録欄を統一します。「誰が読んでも同じ手順で確認できる」状態にすると、本人の意思がチーム内で伝わりやすくなります。
機器を入れたあとも見直しは必要ですか?
必要です。ALS では操作しやすい身体部位、疲労、視線、姿勢、呼吸状態が変わります。使用頻度の低下、誤入力の増加、疲労の訴えがある場合は、設定や入力方法、代替手段を見直します。
次の一手
- 全体像を確認する:嚥下・コミュニケーション支援ハブ
- 評価運用の型を作る:嚥下評価ワークフロー
運用を整えたあとに、職場環境の詰まりも点検しておきましょう。
ALS の AAC 支援は、本人の努力だけでなく、教育体制・相談相手・記録文化・多職種連携の影響を受けます。チームで標準化しにくい場合は、職場環境の詰まりも一度見える化しておくと、次の打ち手を決めやすくなります。
参考文献
- 日本神経学会 監修. 筋萎縮性側索硬化症(ALS)診療ガイドライン 2023. 南江堂; 2023. 公式 PDF
- Beukelman DR, Fager S, Nordness A. Communication Support for People with ALS. Neurol Res Int. 2011;2011:714693. doi:10.1155/2011/714693
- Nobematsu A, Takahashi K. Timing of Communication Device Introduction Defined by ALSFRS-R Score in Patients with Amyotrophic Lateral Sclerosis. Prog Rehabil Med. 2020;5:20200013. doi:10.2490/prm.20200013
- Caligari M, Godi M, Guglielmetti S, Franchignoni F, Nardone A. Eye tracking communication devices in amyotrophic lateral sclerosis: impact on disability and quality of life. Amyotroph Lateral Scler Frontotemporal Degener. 2013;14(7-8):546-552. doi:10.3109/21678421.2013.803576
- Maresca G, Pranio F, Naro A, De Luca R, Maggio MG, Scarcella I, De Domenico C, Bramanti P, Conti Nibali V, Portaro S, Calabrò RS. Augmentative and alternative communication improves quality of life in the early stages of amyotrophic lateral sclerosis. Funct Neurol. 2019;34(1):35-43. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



