バイタル変化の初期対応|新人 PT は「中止判断」と「相談の順番」を固定する
新人期のリスク管理で最初にそろえたいのは、細かな数値の暗記よりも、バイタル変化に気づいた瞬間の動き方です。バイタルは「異常値を見つけるため」だけでなく、介入を続けてよいか、中止して相談すべきかを判断する材料になります。
この記事では、離床中・運動中にバイタル変化が出たときの初期対応を、危険サイン → いったん中止 → 再測定 → 前回比 → 報告の順番で整理します。呼吸苦・低血圧などの各論は別記事へ分け、ここでは新人 PT がまず迷わず動ける総論に絞ります。
結論|新人は「数値の正解」より「止める順番」を先に決めます
バイタル変化で迷いやすいのは、「この数値は何を意味するか」よりも「今この場で続けてよいか」を決める場面です。結論として、新人 PT は症状を拾う → 負荷を落とす → 条件をそろえて再測定する → 前回比を見る → 相談するの順番を固定すると、対応の遅れを減らしやすくなります。
特に重要なのは、数値だけで判断しないことです。胸痛、強い呼吸苦、冷汗、意識変化、ふらつき増悪などの危険サインがある場合は、数値が軽く見えても安全側に倒します。
初期対応の 5 分フロー|異常に気づいたらこの順番で動く
バイタル変化に気づいた直後は、詳しい原因を当てるよりも、患者を安全な状態に戻すことを優先します。最初の 5 分は、次の順番で動くと判断がぶれにくくなります。
測定エラーの確認は大切ですが、症状が強いときは再測定より先に負荷を落とします。再測定は「続けるための作業」ではなく、「中止・軽負荷・通常のどれにするか」を決めるために行います。
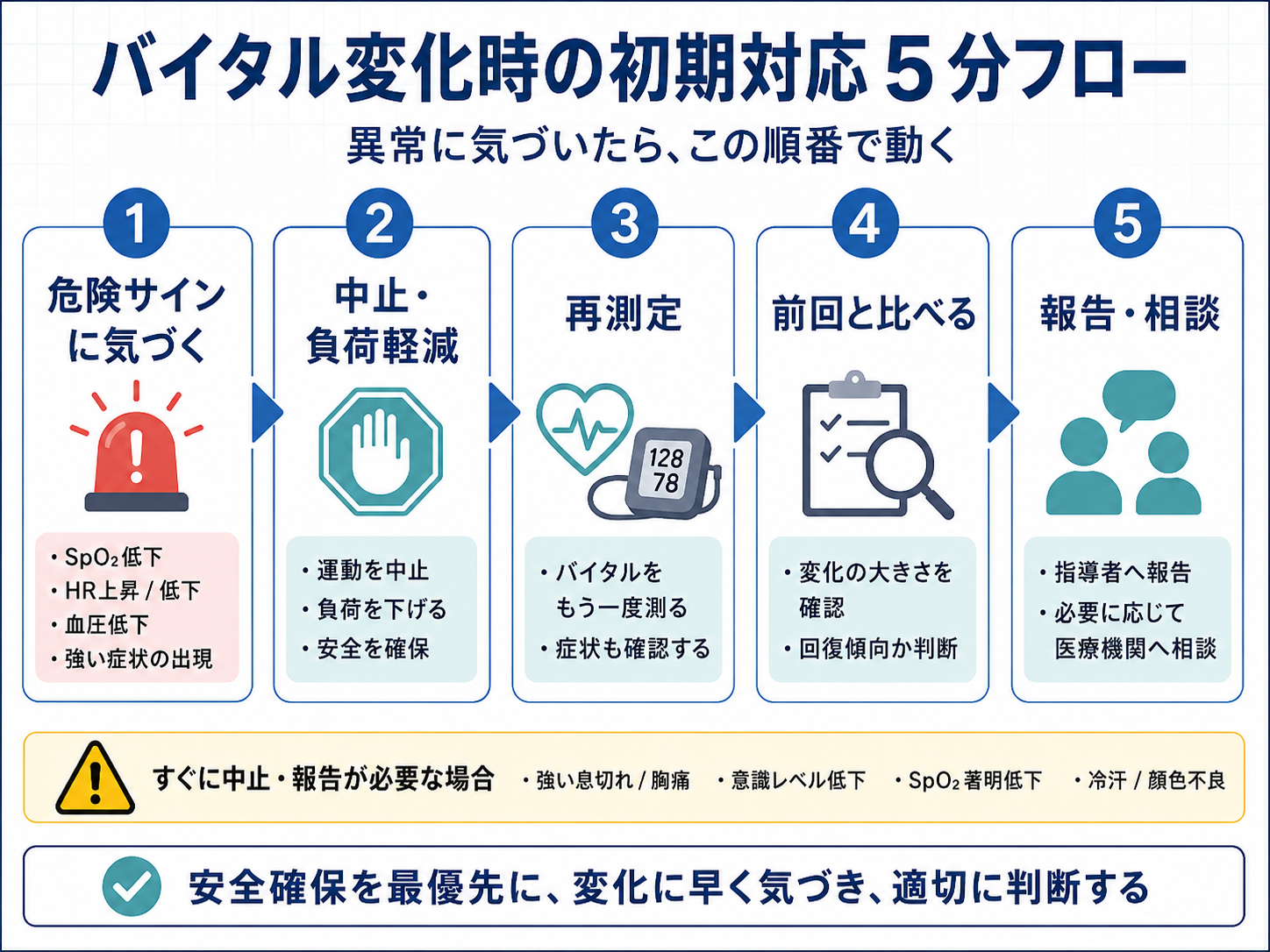
- 患者の変化を確認する:呼吸苦、胸痛、冷汗、めまい、意識変化を確認します。
- いったん負荷を落とす:歩行・立位を止め、安全を優先します。
- 測定条件をそろえる:体位、カフ位置、センサー接触を確認します。
- 前回比で見る:開始前からの変化と回復傾向を確認します。
- 短く報告する:所見 → 解釈 → 依頼の順で共有します。
危険サイン早見|症状があれば数値より先に安全側へ倒す
新人 PT が最初に覚えるべきなのは、細かな閾値よりも「この所見があれば止めて相談する」という危険サインです。
症状がはっきりしている場合は、測定値が境界域でも中止・相談に倒します。数値単独ではなく、症状・経過・回復の速さを合わせて判断する運用が重要です。
| 領域 | 危険サイン | その場の対応 | 報告の要点 |
|---|---|---|---|
| 呼吸 | 強い呼吸苦、SpO2 低下、会話困難 | 中止・再測定・早期相談 | 出現時点、負荷量、回復の速さ |
| 循環 | 胸痛、冷汗、血圧急変 | 安静・安全確保・相談 | BP / HR の推移、症状 |
| 意識 | 反応低下、傾眠、ふらつき増悪 | 転倒予防・中止・共有 | 開始前との差、時間経過 |
| 不整脈 | 動悸、脈の不整、急な頻脈 / 徐脈 | 軽負荷または中止・相談 | 脈拍変化、誘因、症状 |
当日判断の型|通常・軽負荷・中止の 3 区分
バイタル変化後の判断は、「続ける」か「完全中止」だけで考えると迷いやすくなります。実務では「軽負荷」を間に置くと判断がそろいやすくなります。
軽負荷は「無理に続ける」ためではなく、観察を増やしながら保守的に実施する区分です。悪化兆候があれば中止へ切り替えます。
| 区分 | 目安 | 実施内容 | 再評価ポイント |
|---|---|---|---|
| 通常 | 症状なし、回復が速い | 通常メニュー | 介入前後で再確認 |
| 軽負荷 | 軽い症状のみ | 短時間・休憩多め | 悪化や回復遅延がないか |
| 中止・延期 | 危険サインあり | 中止・安静・相談 | 再開条件を確認 |
現場の詰まりどころ|新人が止まりやすい 3 点
新人が止まりやすいのは、「測り直し」と「様子見」に時間を使ってしまう場面です。まずは「症状 → 中止 → 再測定 → 相談」の順番を固定すると、対応がぶれにくくなります。
バイタル対応は知識量だけでなく、相談しやすい環境や記録の見本があるかでも安定しやすさが変わります。
相談しやすい体制や記録の見本があるだけでも、新人期の判断は安定しやすくなります。
報告テンプレ|所見 → 解釈 → 依頼で短く伝える
バイタル変化の報告は、長く説明するよりも「所見 → 解釈 → 依頼」の順番で短くまとめると、相手が判断しやすくなります。
数値は羅列するより、「いつ・どの負荷で・どう変化したか」を添える方が実務では伝わりやすくなります。
- 所見:離床中に呼吸苦が増強し、 SpO2 が低下しました。
- 解釈:本日の負荷に対して余力が低い可能性があります。
- 依頼:本日は中止・延期でよいか確認したいです。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 閾値を覚えれば迷いは減りますか?
A. 閾値だけでは迷いは減りにくいです。症状 → 中止 → 再測定 → 相談の順番を固定する方が対応しやすくなります。
Q2. 測定エラーと本当の異常はどう見分けますか?
A. 体位、カフ位置、センサー接触を確認して再測定します。ただし症状が強い場合は、中止と相談を優先します。
Q3. どのタイミングで相談しますか?
A. 「いつもと違う」があり、通常介入に不安がある時点で共有して問題ありません。
Q4. 軽負荷で続けてもよい場面はありますか?
A. 軽い症状のみで、休息後に回復し、危険サインがない場合は軽負荷を検討します。悪化兆候があれば中止へ切り替えます。
Q5. 報告が長くなってしまいます。
A. 「所見 → 解釈 → 依頼」の 3 行に固定すると、相手が判断しやすくなります。
次の一手|症状別の各論へ進む
まずは、このページの 5 分フローをチームで共有し、初動をそろえてください。そのうえで症状別の各論へ進むと、判断がさらに安定しやすくなります。
- A(全体像):呼吸苦・ SpO2 低下の初期対応
- B(すぐ実装):低血圧の初期対応(新人 PT )
参考文献
- Smith MEB, Chiovaro JC, O’Neil M, et al. Early warning system scores for clinical deterioration in hospitalized patients: a systematic review. Ann Am Thorac Soc. 2014;11(9):1454-1465. doi:10.1513/AnnalsATS.201403-102OC / PubMed:25296111
- O’Driscoll BR, Howard LS, Earis J, Mak V. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017;72(Suppl1):ii1-ii90. doi:10.1136/thoraxjnl-2016-209729
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関・介護福祉施設・訪問リハの経験をもとに、臨床で使いやすい評価・プロトコルを発信しています。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養、シーティング、摂食・嚥下



