医療区分の根拠は「何に該当したか」を 1 行で残すと運用が安定します
療養病棟の医療区分で迷いやすいのは、判定そのものより診療録に何をどう残すかです。現場では「区分 2 相当」「区分 3 でよいと思う」といった曖昧な言い回しが起きやすく、担当者が変わると説明がズレやすくなります。
このページでは、医療区分の判定根拠を診療録にどう残すかに絞って整理します。全体像や ADL 区分の採点には広げず、状態・処置・変化を 1 行で残す型、よくある失敗、すぐ使える記録文例までまとめます。
療養病棟の医療区分を“記録までブレなくする”導線:まず本記事で根拠の残し方を整理し、そのあとに総論 → ADL 区分の各論へ進むと迷いが減ります。
- 続けて読む(各論):療養病棟 医療区分 2・3 見直し|判定フロー
- ADL 側を確認する:療養病棟 ADL 区分の付け方( 4 項目 × 0–6 点 )
医療区分で「根拠を残す」が重要な理由
医療区分は、病名だけで決める仕組みではありません。実務では、いまの状態像と現に行っている管理をどう捉えたかが重要で、そこが診療録に残っていないと、あとから説明しにくくなります。
特に療養病棟では、判定後に担当者が変わること、月次評価や状態変化時の見直しがあること、医事・看護・リハで言葉をそろえる必要があることから、「何に該当したか」を短く残す型を先に決めておくと運用が安定します。
何を根拠として残す?状態・処置・変化の 3 つで整理します
診療録に残す根拠は、細かい制度文言をそのまま写すことではありません。まずは、状態・処置・変化の 3 つに分けると整理しやすくなります。
- 状態:患者の主リスク、継続的な監視や調整が必要な理由
- 処置:実施中の医療管理、離床や介入に影響する条件
- 変化:前回から何が変わり、なぜ見直したか
この 3 つを押さえると、「病名だけ」「処置ありなしだけ」「見直し理由が書かれていない」といったズレを減らしやすくなります。
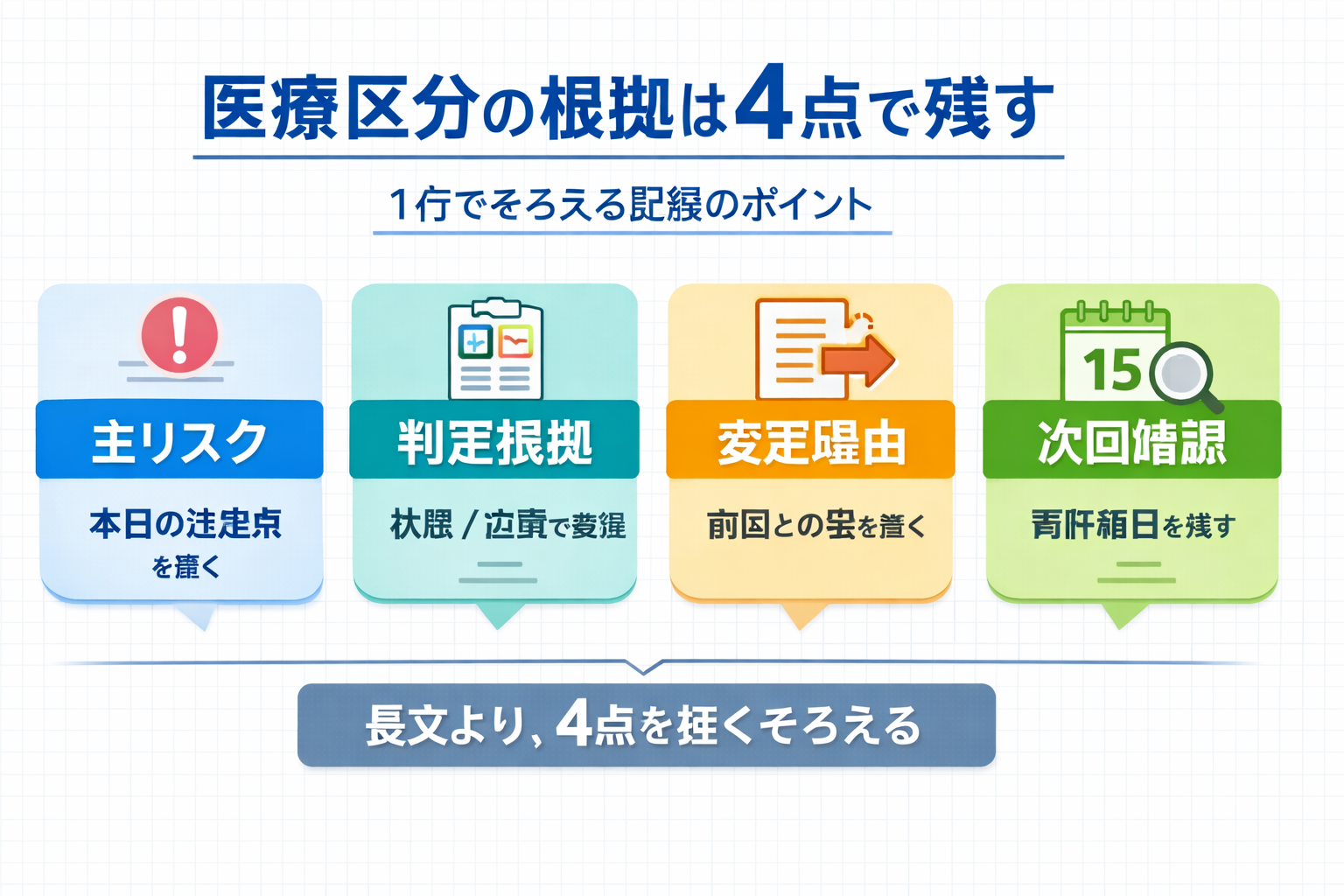
1 行で残す基本形:主リスク → 判定根拠 → 変更理由 → 次回確認
記録を長文化しすぎると、読む側も書く側も続きません。そこでおすすめなのが、1 行で残す基本形を先に固定することです。
※スマホでは表を左右にスクロールできます。
| 要素 | 何を書く? | 短く書くコツ |
|---|---|---|
| 主リスク | いま注意している状態像 | 「本日の主リスクは ○○」で始める |
| 判定根拠 | 状態または処置のどちらで該当したか | 「根拠:状態 ○○ / 処置 ○○」と分ける |
| 変更理由 | 前回から変わった点 | 「○○のため見直し」で十分 |
| 次回確認 | 再評価日や前倒し条件 | 「次回:○月○日、○○時は前倒し」 |
よくある失敗:病名だけ・処置ありなしだけ・変更理由なし
医療区分の記録で多い失敗は、制度知識がないことより、根拠の書き方が粗いことです。特に次の 3 つが多く見られます。
※スマホでは表を左右にスクロールできます。
| 失敗(NG) | 何が困る? | 直し方(OK) |
|---|---|---|
| 病名だけを書く | なぜその判定なのか説明しにくい | 「いま必要な監視・調整」を 1 つ添える |
| 処置あり / なしだけで書く | 管理の強度や継続性が伝わらない | 離床条件・観察項目・制限も一緒に残す |
| 見直し理由がない | 前回との差が追えず、引き継ぎで崩れる | 「○○のため見直し」を必ず入れる |
そのまま使える記録文例
ここでは、長文ではなくそのまま転用しやすい短文例で整理します。自院の文体に合わせて語尾だけ調整すれば使いやすい形です。
※スマホでは表を左右にスクロールできます。
| 場面 | 短文例 |
|---|---|
| 状態で該当 | 本日の主リスクは ○○。状態根拠として ○○ を確認。 |
| 処置で該当 | 処置根拠として ○○ を継続中。離床条件は ○○、中止基準は ○○。 |
| 見直し時 | 前回評価後、○○ の変化あり。判定根拠を見直し。 |
| 再評価予定 | 次回再評価は ○月○日。○○ 時は前倒し確認。 |
| 引き継ぎ用 | 判定根拠は 状態 ○○ / 処置 ○○。変更時は同形式で追記。 |
現場の詰まりどころ:短く書こうとして、肝心な根拠が抜けやすいです
このテーマで詰まりやすいのは、長文を書けないことではなく、短くした結果として「何に該当したか」が抜けることです。特に、病名だけで終わる、処置の有無だけで終わる、前回との差がない、の 3 つは引き継ぎで崩れやすいポイントです。
ここまで整えても毎回同じところで詰まる場合は、書き方だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。制度実務の学び方や環境の整え方をまとめて見直したい方は、PT キャリアガイドも参考になります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 根拠は毎回すべて書き直す必要がありますか?
A. 毎回長文で書き直すより、前回からの変化があるかを先に確認し、変化があった時に「何が変わったか」を追記できる形にしておく方が続きやすいです。
Q2. 病名だけではだめですか?
A. 病名だけだと、いま必要な監視・調整や管理の強さが伝わりにくくなります。状態像や処置内容を 1 つ添える方が、引き継ぎでも説明しやすくなります。
Q3. どの職種が書くとよいですか?
A. 判定者・確認者の運用は院内ルールによりますが、少なくとも「誰が見ても同じ意味で読める短文」にしておくと、看護・医事・リハでズレにくくなります。
Q4. ADL 区分の記録も同じ考え方でよいですか?
A. 基本は似ていますが、ADL 側は評価条件(誰が / どこで / 何を使う)をより明確に固定した方が点のズレを防ぎやすいです。採点の具体は ADL 区分の付け方 で確認してください。
次の一手:全体像を押さえる → 各論へ進む
- 全体像に戻る:療養病棟の医療区分と ADL 区分まとめ
- 見直し実装へ進む:療養病棟 医療区分 2・3 見直し|判定フロー
参考文献
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



