上肢機能評価の使い分け:迷ったら「目的→最小セット→比較表」で決める
上肢の評価はスケール数が多く、どれを選ぶかで迷いやすい領域です。本記事は、①目的から選ぶ→②最小セットで回す→③比較表で微調整するの順に整理し、現場で迷わない導線を作ります。
評価領域全体の地図を先に確認したい場合は、評価ハブから全体像を押さえてください。
結論:上肢評価は「何を知りたいか」で決める
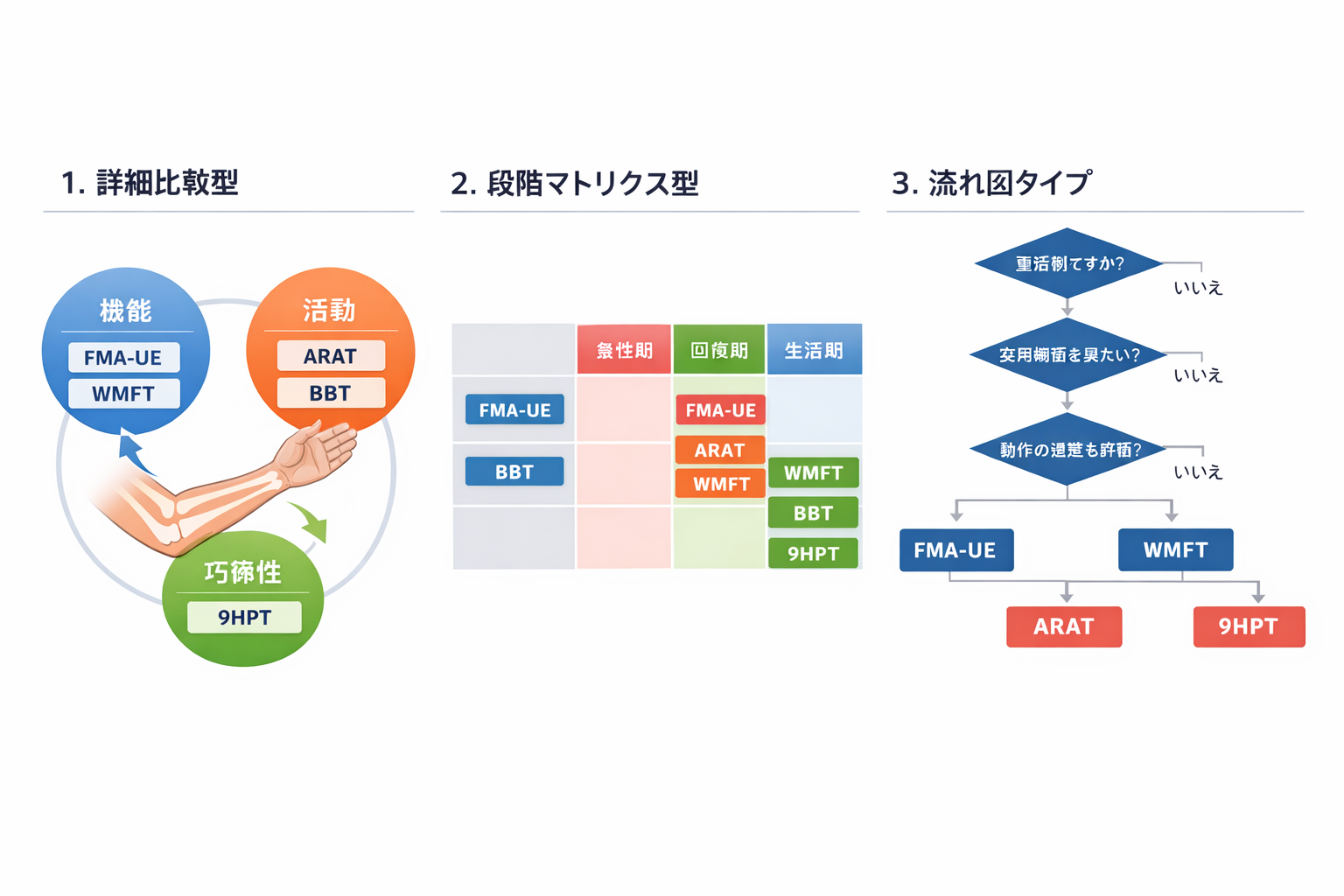
上肢評価は、①運動麻痺の回復(機能)、②物品操作や課題遂行(活動)、③手指の巧緻性(速度・精度)のどこを重視するかで選定が変わります。
迷ったらまず機能+活動の 2 軸を押さえ、必要に応じて巧緻性テストを追加します。最初から全部測るより、目的に合う最小セットで回すほうが再現性を保ちやすいです。
まずはこれ:上肢評価の最小セット(臨床で回る組み合わせ)
時間が限られる現場では、全体像を外さないセットを先に決めておくと運用が安定します。下の表は回復期〜生活期で使いやすい代表例です。
| セット | 目的 | 組み合わせ例 | こんな時に | 補足 |
|---|---|---|---|---|
| A(全体+活動) | 回復の全体像と課題遂行 | FMA-UE + ARAT | 片麻痺上肢を「回復」と「使える」の両面で押さえたい | 迷ったらこの型 |
| B(巧緻性の深掘り) | 手指の速度/精度 | BBT + 9HPT | 書字、ボタン、箸、復職など細かな操作が主訴 | 上肢機能が一定以上で有効 |
| C(機能+時間要素) | 課題遂行と所要時間 | WMFT(時間+機能) | できる/できないだけでなく変化量を追いたい | 疲労・代償も観察する |
【比較表】FMA-UE/ARAT/WMFT/BBT/9HPT の使い分け
短時間で採用判断をするために、主要スケールを同じ軸で比較します。「迷ったら」の列だけでも共有しておくと、チーム内で判断が揃いやすくなります。
| スケール | 何がわかる | 向いている場面 | 対象フェーズ | 所要時間の目安 | 迷ったら | 次に読む |
|---|---|---|---|---|---|---|
| FMA-UE | 運動麻痺の回復(機能)を系統的に捉える | 重症例を含む経過把握、機能回復の段階づけ | 急性期〜回復期(主)/生活期(補) | 中 | 回復の全体像を外したくない | FMA-UE の解説 |
| ARAT | 物品操作を中心とした課題遂行(活動) | 上肢を“使う”能力の把握、実用場面の評価 | 回復期〜生活期(主)/急性期(補) | 中 | 実用性に寄せて追いたい | ARAT の解説 |
| WMFT | 課題遂行と所要時間、動作の質 | 変化量の追跡、介入効果の可視化 | 回復期(主)/生活期(補) | 中〜長 | 時間も含めて改善を見たい | WMFT の解説 |
| BBT | 粗大な手指操作のパフォーマンス | 短時間スクリーニング、外来・通所での定点観測 | 回復期〜生活期(主)/急性期(補) | 短 | 短時間で操作力を見たい | BBT の解説 |
| 9HPT | 巧緻性(速度/正確性) | 細かな手指課題、復職・利き手差の把握 | 回復期〜生活期(主) | 短 | 細かい操作で困っている | 9HPT の解説 |
※ フェーズは目安です。最終判断は主訴、目標、疲労、代償の出方を優先してください。
症状・場面別:おすすめの選び方(迷いが減る)
同じ上肢評価でも、困りごとが違えば優先軸は変わります。下の早見をベースに、施設の評価フローへ落とし込みましょう。
| 困りごと | 優先する軸 | おすすめ | 追加するなら |
|---|---|---|---|
| 片麻痺で「回復が進んでいるか」を追いたい | 機能(回復段階) | FMA-UE | 活動も見るなら ARAT |
| 生活動作で「使えるか」を見たい | 活動(課題遂行) | ARAT | 変化量を追うなら WMFT |
| 手指の細かな操作が主訴(ボタン/箸/書字) | 巧緻性(速度・精度) | 9HPT | 粗大操作も見るなら BBT |
| 訓練効果を「時間」も含めて示したい | パフォーマンス+時間 | WMFT | 機能面は FMA-UE |
再評価のタイミングと記録のコツ(よくある失敗を潰す)
上肢は当日の状態に左右されやすく、評価の信頼性は実施条件の統一で大きく変わります。最低限そろえるポイントは「姿勢・支持」「指示」「環境」です。
| NG(起きがち) | なぜ問題? | OK(対策) | 記録の一言例 |
|---|---|---|---|
| 姿勢や支持が毎回違う | 変化が回復か条件差か判別しにくい | 座位条件と支持を固定し、写真共有も活用 | 「座位:背もたれあり、前腕支持あり、机高○○」 |
| 声かけが増減する | 誘導の影響で遂行結果がぶれる | 合図と声かけルールを事前に統一 | 「口頭指示は開始時のみ、途中介入なし」 |
| 疲労が強いタイミングで実施 | 時間や失敗率が悪化しやすい | 評価時間帯と直前負荷を固定 | 「評価前:訓練なし/歩行 10 分後」 |
| 代償動作を見落とす | 点数は上がっても実用性が上がらない | 体幹・肩甲帯・把持の代償を短く記録 | 「体幹側屈で到達、把持は二点つまみ困難」 |
現場の詰まりどころ:評価が「回らない」典型パターン
上肢評価が定着しない原因は、スケール自体より運用の詰まり(人員、時間、教育)にあることが多いです。特に「新人が選べない」「物品配置が固定されない」「記録書式が統一されない」は実施率低下の主要因です。
回避手順:最小セットを院内に定着させる 3 ステップ
- 初期セットを 1 つ決める(例:FMA-UE+ARAT)
- 実施条件(姿勢・指示・環境)をテンプレ化する
- 再評価日と記録の一言例をセットで残す
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
FMA-UE と ARAT は、どちらを先に実施すべきですか?
迷ったら、まず機能の全体像を捉えやすい評価で土台を作り、その後に活動面を補う流れが安定します。時間が限られる場合は、機能+活動の 2 軸を最小セットとして固定してください。
急性期・回復期・生活期で優先順位は変わりますか?
変わります。急性期は安全性と回復段階の把握、回復期は機能と活動の両輪、生活期は実用場面と定点観測を重視します。フェーズだけでなく主訴と目標で最終決定してください。
BBT と 9HPT はどう使い分けますか?
短時間で粗大な操作力を見たいなら BBT、細かな巧緻操作の速度・正確性を見たいなら 9HPT が向いています。主訴が書字・箸・ボタンなら 9HPT の優先度が上がります。
再評価の頻度より重要なことは何ですか?
姿勢・支持、声かけ、直前負荷などの実施条件を固定することです。条件が揃わないと、点数差が回復か条件差か判別しづらくなります。
次の一手(このあと何を読む?)
参考文献
- Fugl-Meyer AR, Jääskö L, Leyman I, Olsson S, Steglind S. The post-stroke hemiplegic patient. 1. A method for evaluation of physical performance. Scand J Rehabil Med. 1975;7(1):13-31. PubMed
- Lyle RC. A performance test for assessment of upper limb function in physical rehabilitation treatment and research. Int J Rehabil Res. 1981;4(4):483-492. PubMed
- Wolf SL, Catlin PA, Ellis M, Archer AL, Morgan B, Piacentino A. Assessing Wolf Motor Function Test as outcome measure of upper-extremity function after stroke. Arch Phys Med Rehabil. 2001;82(6):750-757. PubMed
- Mathiowetz V, Volland G, Kashman N, Weber K. Adult norms for the Box and Block Test of manual dexterity. Am J Occup Ther. 1985;39(6):386-391. PubMed
- Mathiowetz V, Weber K, Kashman N, Volland G. Adult norms for the Nine Hole Peg Test of finger dexterity. Occup Ther J Res. 1985;5(1):24-38. PubMed(関連検索)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



