結論|ST の離床・トランスファーは「嚥下介入へ接続する前提条件」を先にそろえる
ST の離床・トランスファーは、単なる移動介助ではなく、嚥下評価・嚥下訓練を成立させるための姿勢・覚醒・呼吸余裕を整える実装です。令和 8 年改定対応では、点数の暗記よりも、開始条件・中止/再開条件・引き継ぎ文をそろえる運用が止まりにくいです。
本記事は「算定の判定」ではなく「臨床実装」を主軸に、ST が現場で再現できる最小手順をまとめます(単独で抱え込む前提ではなく、PT・OT・看護師と協働して回す型です)。
なぜ今、ST に離床・移乗の実装が必要か
摂食嚥下の介入は「口腔・咽頭」だけで完結せず、体幹/頸部アライメント、覚醒の維持、呼吸の余裕がそろって初めて質が上がります。つまり、離床・移乗で座位姿勢を成立させられるほど、嚥下介入の開始が早くなり、説明と記録も安定します。
ここでの目的は「ST が単独で全て担うこと」ではなく、PT・OT・看護師と協働しながら、嚥下介入に必要な条件を言語化し、同じ判断基準で回すことです。
ST の適応判定(OK/慎重/見合わせ)
まずはこの表で、ST 主導で進めるか、他職種同席で進めるかを決めます。数値の閾値は施設ルールに合わせ、ここでは「見落としやすい観点」を固定します。
| 判定 | 状態の目安 | ST の実施範囲 | 連携 |
|---|---|---|---|
| OK | 覚醒が保てる、短い合図が通る、呼吸苦が強くない、循環が大きく崩れない | ベッドアップ〜端座位〜短距離の軽介助移乗(嚥下へ接続) | 実施後に要点(姿勢/介助量/中止条件)を PT・OT・看護師へ共有 |
| 慎重 | 覚醒が変動、立位で症状変動が出る、疲労が強い、呼吸余裕が小さい | 端座位までを短時間で実施し再評価(嚥下は短時間・低負荷) | PT・OT または看護師同席で安全確保(段階を上げない) |
| 見合わせ | 循環・呼吸が不安定、急性悪化、覚醒が保てない、強い胸部症状 | 離床は見合わせ、ベッド上介入へ切替(口腔/呼吸/指示理解を優先) | 医師・看護師へ報告し、再開条件(いつ/何がそろえば)を確認 |
実施プロトコル(5 分フロー)
離床は「できる/できない」ではなく、段階ごとに可否を判断する運用が止まりにくいです。ST は “姿勢が整ったら嚥下” ではなく、姿勢を整える過程で条件を記録して次回へつなげます。
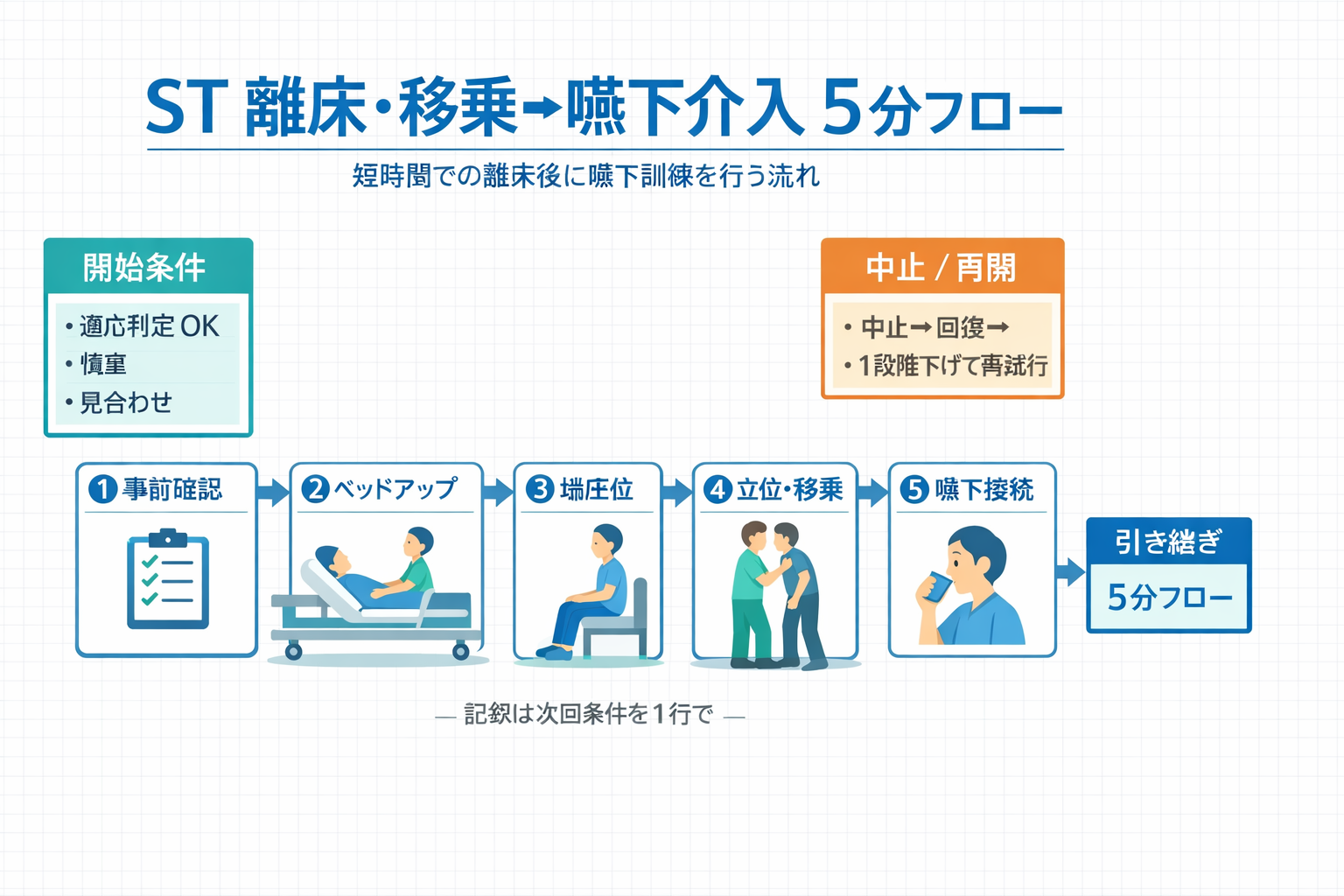
| 段階 | 確認ポイント | 実施内容 | 次の判断 |
|---|---|---|---|
| 1. 事前確認 | 覚醒(合図が通るか)、呼吸余裕、循環、疼痛、当日禁忌、ライン/機器 | 目的を共有し、今日の上限(端座位まで/移乗まで)を決める | 可ならベッドアップへ |
| 2. ベッドアップ | 顔色、呼吸苦、反応性、会話のしやすさ | 頭部挙上で耐性確認(急がず 1 分で評価) | 安定なら端座位へ |
| 3. 端座位 | 体幹保持、頸部ポジション、疲労、痰の増加、声質変化 | 短時間保持+座位姿勢の調整(骨盤・体幹・頸部の順) | 安定なら立位準備/移乗へ |
| 4. 立位・移乗 | 荷重の左右差、ふらつき、介助量、距離/角度 | 動線を短くし、最小介助で移乗(難しければ段階を下げる) | 完了後に嚥下へ接続 |
| 5. 嚥下接続 | 姿勢の安定、覚醒維持、呼吸余裕(会話が続くか) | 嚥下評価/訓練は短時間で実施(疲労で質が落ちる前に切り上げる) | 終了条件と次回条件を 1 行で記録 |
中止・再開基準(ST 版)
離床が止まる原因の多くは「中止はあるが再開条件がない」ことです。中止と再開をセットで記録すると、翌日以降の介入が速くなります。
| 場面 | 中止の目安 | 再開条件 | 記録ポイント |
|---|---|---|---|
| 循環変動 | 症状を伴う血圧変動、強い冷汗・顔面蒼白、めまいの増悪 | 安静で回復し、医師/看護師と当日方針を合意(段階を 1 つ下げて再試行) | 発生時刻、体位、症状、対応、回復までの時間 |
| 呼吸負荷 | 呼吸苦増強、会話困難、努力呼吸の増加、痰が処理できない | 呼吸状態が落ち着き、短時間負荷で再評価可(嚥下は短縮/延期) | 負荷前後の変化、姿勢、介助量、痰/声の変化 |
| 覚醒低下 | 指示理解困難、覚醒維持困難、急な反応低下 | 覚醒が改善後に段階を下げて再開(端座位まで等) | 安全確保、再開段階、連携先(誰に何を伝えたか) |
引き継ぎ文(短文テンプレ)
長文より「時刻・体位・変化・次アクション」を短く残すほうが、実務では通りが良いです。
- 今日:端座位まで。頸部前屈が強いので骨盤→体幹→頸部の順で修正すると保持可。
- 中止:立位でめまい。座位へ戻し 3 分で軽快。次回は端座位で終了し、嚥下は短時間で実施。
- 要共有:移乗は距離短く、介助量は軽介助まで。再発時は同手順で中止し看護師へ報告。
現場の詰まりどころ/よくある失敗
- 「移乗は他職種の仕事」と切り分け過ぎて、嚥下介入の開始が遅れる
- 中止基準はあるが、再開条件が曖昧で翌日以降が止まる
- 実施可否だけ記録し、次回の条件(姿勢・介助量・注意点)が残らない
迷ったら 5 分フロー と 中止・再開 を先に固定し、次回条件を 1 行で残してください。 制度面の整理は 改定総論 を併読すると院内説明がしやすくなります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. ST が離床・移乗に関わるのは越権になりませんか?
越権ではなく、嚥下介入を成立させるための協働です。ポイントは「単独で抱え込まない」ことと、開始条件・中止/再開・引き継ぎの型を、PT・OT・看護師と同じ言葉でそろえることです。
Q2. まず何から始めればいいですか?
手順書より先に、開始条件/中止・再開条件/引き継ぎ文の 3 点を固定してください。判断基準がそろうと、端座位まででも介入が前に進みます。
Q3. 離床できない日は何を記録すべきですか?
見合わせ理由、観察所見、再開条件、連携先(誰に何を伝えたか)を残してください。「未実施」だけだと、次回の入口が作れません。
Q4. 嚥下へ接続するタイミングはいつが良いですか?
座位が成立し、覚醒と呼吸余裕が保てるタイミングです。疲労が強い日は「嚥下を短時間にする/翌日に回す」など、介入の質が落ちる前に切り上げる判断が有効です。
次の一手
- 運用を整える:リハ改定ハブ(全体像)
- 共有の型を作る:リハ実装テンプレ集
参考資料(一次情報)
- 厚生労働省(中医協).令和 8 年度診療報酬改定に係るこれまでの議論の整理(案).
- 厚生労働省(中医協).個別改定項目について.
- 厚生労働省(中医協).令和 8 年度診療報酬改定に係るこれまでの議論の整理(案)(別版資料).
- Nydahl P, et al. Safety of Patient Mobilization and Rehabilitation in the Intensive Care Unit: Systematic Review with Meta-Analysis. Ann Am Thorac Soc. 2017;14(5):766-777. doi:10.1513/AnnalsATS.201611-843SR
- Sommers J, et al. Physiotherapy in the intensive care unit: an evidence-based, expert driven, practical statement and rehabilitation recommendations. Clin Rehabil. 2015;29(11):1051-1063. doi:10.1177/0269215514567156
- Park BH, et al. Effect of 45° reclining sitting posture on swallowing in patients with dysphagia. Yonsei Med J. 2013;54(5):1137-1142. doi:10.3349/ymj.2013.54.5.1137
- Nakamura T, Kurosaki S. Effects of Early Dysphagia Rehabilitation by Speech-language-hearing Therapists on Patients with Severe Aspiration Pneumonia. Prog Rehabil Med. 2020;5:20200020. PMID:32908953
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



