体重変動の読み方|短期は水分、長期は栄養で見立てる
体重が動いたときに大事なのは、「増えた/減った」の事実だけで結論を急がないことです。数日単位なら水分・排泄・治療の影響が強く、週〜月単位なら摂取低下・活動量低下・筋量低下を含めた栄養の問題を疑いやすくなります。この記事では、体重変動を見たときの最初の判断順を、現場で使いやすい形に絞って整理します。
ここで扱うのは、成人の臨床で「体重変化をどう読むか」です。MUST の点数化や、必要エネルギー量の計算にどの体重を使うかまでは広げず、まず外したくない初手判断に固定します。計算に使う体重の選び方を先に整理したい方は、栄養計算に使う体重の選び方をあわせて確認してください。
栄養・嚥下の全体像を先に押さえると、このページの判断が速くなります。
結論|体重は「変化の速さ」で最初の見立てが変わります
体重が動いたときの最初の分岐は、変化が起きた期間です。数日単位の増減は水分や排泄、点滴・利尿・透析などの治療の影響が大きく、週〜月単位でじわじわ減るときは、摂取不足・活動量低下・筋量低下を含めた栄養の問題を疑いやすくなります。体重は「結果」なので、背景(治療・所見・摂取)とセットで読みます。
特に回復期・慢性期では、体重が横ばいでも筋量が減っていることがあります。体重だけで安心せず、必要なら周囲径や体組成、機能指標を組み合わせて判断すると、介入のズレを減らせます。

% 体重変化の基本|まず「期間」を切ると判断がぶれません
臨床で使いやすいのは、体重変化を「 kg 」ではなく%で揃えることです。体格が違っても比較しやすく、チーム内の共通言語になりやすいからです。計算はシンプルで、経過観察の指標として扱いやすい形になります。
% 体重変化 =(基準体重 − 現在体重)÷ 基準体重 × 100。基準体重は「入院時」「前月」「前回カンファレンス時」など、目的に合わせて固定し、記録に残しておくと混乱が減ります。
| 見る期間 | 主に反映しやすいもの | まず確認する背景 | 記録ポイント | 次アクション |
|---|---|---|---|---|
| 数日( 1 〜 3 日 ) | 水分・排泄・治療 | 点滴/利尿、透析、浮腫、下痢・便秘 | 測定タイミング、出納、浮腫所見 | 条件固定で再測定し、所見とセットで解釈する |
| 1 〜 2 週 | 水分+摂取低下が混在 | 食事摂取、炎症、薬剤・治療変更 | 摂取量、発熱・ CRP、薬剤変更 | 原因の当たりを付け、介入の仮説を立てる |
| 1 〜 3 か月 | 栄養・筋量・活動性 | 活動量低下、たんぱく不足、嚥下・食欲 | リハ実施量、蛋白摂取、周囲径/体組成 | 栄養計画と運動負荷を見直し、再評価条件を固定する |
※スマホでは表を左右にスクロールできます。
参考:% 体重減少の「目安」はありますか?
目安として、成人の低栄養診断では「過去 6 か月で 5 % 超」または「 6 か月超で 10 % 超」の体重減少が表現型基準の 1 つとして扱われます。ただし、点滴・利尿・透析・浮腫・脱水があると短期の体重は水分で動くため、まず背景を分けてから判断するのが安全です。
体重が減った/増えた時の見立て|「栄養」より先に水分と治療を見ます
体重の変化を見たら、最初に「栄養が落ちたか」を決めに行くより、水分と治療の出入りを先に分離すると判断が安定します。短期変動はとくに、体液量の影響が主役になりやすいです。
次の図を 1 枚チームで共有しておくと、「体重=栄養」と決めつける誤読が減り、記録の一言も揃えやすくなります。
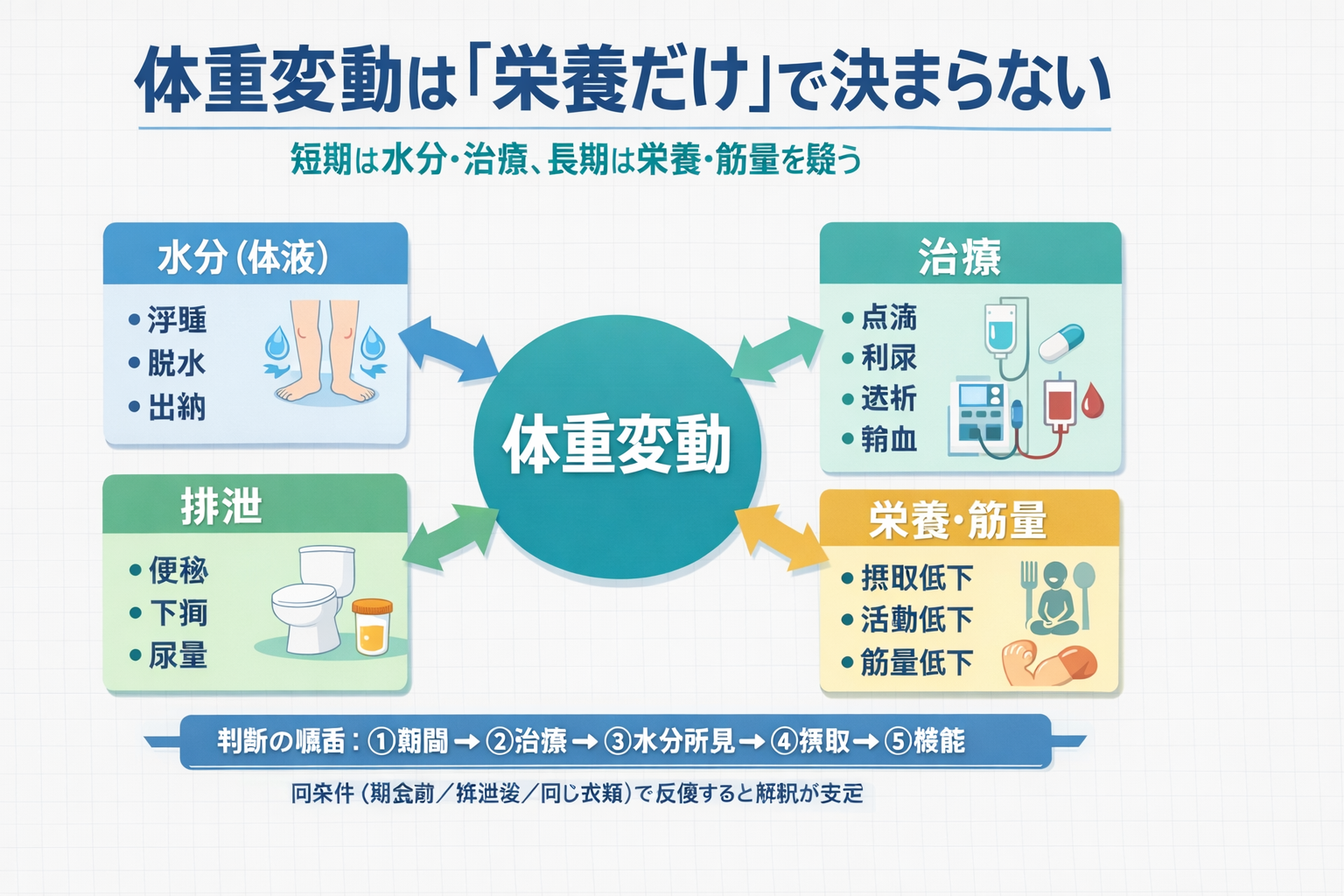
| 確認する順番 | 見るもの(例) | 解釈のコツ | 記録の一言(例) |
|---|---|---|---|
| ① 期間 | 数日 / 1〜2 週 / 1〜3 か月 | 短期=水分、長期=栄養・筋量を疑いやすい | 「 3 日で −1.2 kg 」など期間を添える |
| ② 治療の出入り | 点滴、利尿薬、透析、輸血 | 治療変更の直後は体重が“治療で動く” | 「利尿開始後」「透析後」 |
| ③ 水分所見 | 浮腫(圧痕・左右差)、口渇、尿量 | 浮腫があると“減っていないように見える” | 「夕方に下腿圧痕あり」 |
| ④ 摂取 | 摂取率、食欲、嘔気 | 単日ではなく 3 日〜 1 週平均で見る | 「摂取 6 割が 1 週」 |
| ⑤ 機能 | 歩行量、立ち上がり、筋力 | 栄養の“結果”として同条件で反復する | 「 TUG 12→15 秒」 |
※スマホでは表を左右にスクロールできます。
体重を「読めるデータ」にする記録のコツ|条件固定が最優先です
体重は、測り方が少し変わるだけでブレます。だからこそ、正確さより先に「同じ条件で繰り返す」ことが重要です。条件が揃うと、増減の理由(治療・水分・摂取)が説明しやすくなります。
最低限、次の 4 つを固定すると迷いが減ります。全部そろわなくても、何がズレたかを一言残すだけで、次回の解釈はかなり安定します。
| 固定するもの | 例 | なぜ効くか | 記録に残す一言 |
|---|---|---|---|
| 時間帯 | 朝食前 | 日内変動を減らす | 「朝食前」 |
| 排泄の前後 | 排泄後 | 便・尿の影響を減らす | 「排泄後」 |
| 衣類・装具 | 同じ病衣/同じ装具 | 衣類・装具差を減らす | 「病衣+装具あり」 |
| 測定手段 | 同じ体重計/同じ方法 | 機器差を避ける | 「病棟体重計」 |
※スマホでは表を左右にスクロールできます。
コピペ用|体重変動を読む 3 行記録テンプレ
長文で書こうとすると、体重の背景が抜けやすくなります。迷ったら次の 3 行だけで十分です。
- 期間:「 1 週で −1.4 kg 」
- 背景:「利尿開始後、下腿圧痕は軽減、摂取 7 割」
- 次に見るもの:「朝食前・排泄後で再測定し、摂取+歩行量も再評価」
この 3 行でそろえると、「栄養が落ちたのか」「治療で水分が動いたのか」が共有しやすくなります。
配布物|体重変動の解釈・再評価シート
体重変動を見たときの確認順と、再評価で見直したいポイントを 1 枚で整理できる配布物です。カンファレンス前の情報整理や、記録の抜け漏れ確認に使いやすい形にしています。
プレビューを開く
現場の詰まりどころ|「栄養が落ちたのか?」を急がない
体重が変動すると、「栄養が落ちた」と結論を急いでしまいがちです。ですが、短期の増減は水分・治療・排泄で説明できることが多く、ここを飛ばすと介入が空回りします。
詰まりを減らすコツは、判断の順番を固定することです。迷ったら次の 2 つだけに戻ってください。
- よくある失敗(まずここを潰す)
- 回避の手順チェック(確認順を固定する)
- 関連:在宅で体重が測れないときの栄養モニタリング(代替指標セット)
よくある失敗(優先して直す 5 つ)
| 失敗 | なぜ起きる | こう直す | 記録の一言(例) |
|---|---|---|---|
| 短期の減少を「栄養低下」と断定 | 水分・治療を見ていない | 期間→治療→所見の順で確認 | 「利尿開始後、圧痕なし」 |
| 増加を「改善」と誤解 | 浮腫で増えている | 浮腫所見と出納を併記 | 「下腿圧痕あり」 |
| 基準体重が毎回バラバラ | 目的が固定されていない | 基準(入院時 / 前月など)を統一 | 「基準=入院時」 |
| 測定条件が毎回違う | 運用が決まっていない | 時間帯・排泄後など最小 4 点を固定 | 「朝食前・排泄後」 |
| 体重だけで介入効果を判定 | 反応指標が 1 つしかない | 摂取+体重推移+機能の 3 点で見る | 「摂取 7 割/ TUG 変化」 |
※スマホでは表を左右にスクロールできます。
回避の手順チェック|この順番で確認すれば迷いが減ります
- 期間:数日か、週か、月か
- 治療:点滴・利尿・透析などの変更はあったか
- 水分所見:浮腫(圧痕)・口渇・尿量・呼吸状態
- 摂取:摂取率を 3 日〜 1 週で平均してみる
- 機能:同じ指標・同じ条件で反復する
この 5 つを揃えるだけで、「栄養が落ちたのか」「水分で動いているのか」の説明が通りやすくなります。
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 体重が 2〜3 日で大きく動きました。栄養介入を急ぐべきですか?
A. まずは栄養より先に、水分と治療を確認します。点滴・利尿・透析、浮腫所見、下痢・便秘の影響で短期に動くことが多いです。期間が短いほど水分の比重が上がるので、条件固定で再測定し、出納と所見を添えて解釈してください。
Q2. % 体重変化の「基準体重」は何を使えばいいですか?
A. 目的に合わせて固定します。入院時を基準にすれば病棟内の共通言語になりやすく、前月を基準にすれば生活期の変化が追いやすいです。「何を基準にしたか」を 1 行で残すと、カンファレンスで解釈がぶれません。
Q3. 浮腫や利尿、透析があるとき、体重はどう扱えばいいですか?
A. そのタイミングの体重は、栄養よりも「治療による体液変動」を強く反映しやすくなります。まずは栄養評価に直結させず、①期間、②治療イベント、③水分所見をセットで記録してください。
たとえば「利尿開始後 3 日で −1.2 kg、圧痕軽減」「透析後に −1.5 kg」のように、背景が分かる形にすると解釈がぶれません。栄養・筋量の評価は、条件が落ち着いた場面での推移と、摂取・機能の変化を合わせて判断します。
Q4. 体重が測れない(在宅・設備なし)場合はどうすればいいですか?
A. 体重の代わりに、摂取(量)+周囲径(形)+浮腫(質)+動作(結果)+食欲(主観)を 1 セットにして、同条件で反復します。体重がないから止まるのではなく、代替指標を固定して変化を追うのがコツです。
まとめ|体重は「期間」と「背景」を足すと判断がぶれません
体重は便利ですが、短期は水分・排泄・治療で簡単に動きます。だからこそ、① 期間で分ける → ② 治療と水分所見を先に確認 → ③ 条件固定で再評価 の順番を固定すると、判断と記録が安定します。
体重だけで結論を出さず、摂取と機能をセットで追うと、介入の説明と多職種連携がスムーズになります。
次の一手|全体像を押さえる→記録の型をそろえる
- 全体像を押さえる:栄養・嚥下ハブ(最短導線)
- 記録の型をそろえる:リハ栄養の進め方( 5 ステップと記録の型 )
参考文献
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition – A consensus report from the global clinical nutrition community. Clin Nutr. 2019;38(1):1-9. doi:10.1016/j.clnu.2018.08.002
- 日本静脈経腸栄養学会. GLIM 基準について. 公式ページ
- 厚生労働省. 栄養スクリーニング(様式例・参考資料). PDF
- ESPEN. GLIM criteria Fact Sheet. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



