- 脳卒中の ST 評価|最初に決める順番を固定する
- 最初の 24-48 時間| 4 本柱と「最小セット」を固定する
- 初回で止める・進める判断|その日に決める 3 点
- 失語・コミュニケーション|理解・表出・実用場面のどこで止まるかを見る
- 構音・音声|聞こえ方 → 器官 → 追跡指標で記録を固定する
- 嚥下|入口観察から「経口条件」を先に決める
- 高次脳機能|会話の破綻条件を生活場面へ翻訳して渡す
- 評価結果をカンファレンスと家族説明に落とし込む| 3 行テンプレ
- ダウンロード|脳卒中 ST 初回評価シート PDF
- 現場の詰まりどころ|迷いをページ内で解消する
- よくある質問( FAQ )
- 次の一手|このあと深掘りする 2 本
- 参考文献
- 著者情報
脳卒中の ST 評価|最初に決める順番を固定する
脳卒中の ST 評価で先に決めるべきは、「全部みるか」ではなく、何から拾い、どこで止め、誰にどう共有するかです。失語・構音・嚥下・高次脳機能は検査名が多い一方、初回の 24-48 時間はフルバッテリーよりも、次の一手に直結する最小セットを揃えた方が現場で回ります。
本記事は、成人の脳血管障害を担当する言語聴覚士( ST )向けの総論(親記事)です。読むと、①最初の 24-48 時間でみる順番、②各領域を深掘りする前の判断軸、③カンファレンスと家族説明に落ちる共有の型が整理できます。各検査の細かな手順や比較は、子記事に分けています。
まずは親ハブから全体の位置づけをそろえると、この記事の役割が見えやすくなります。
関連:評価ハブ(評価の索引)
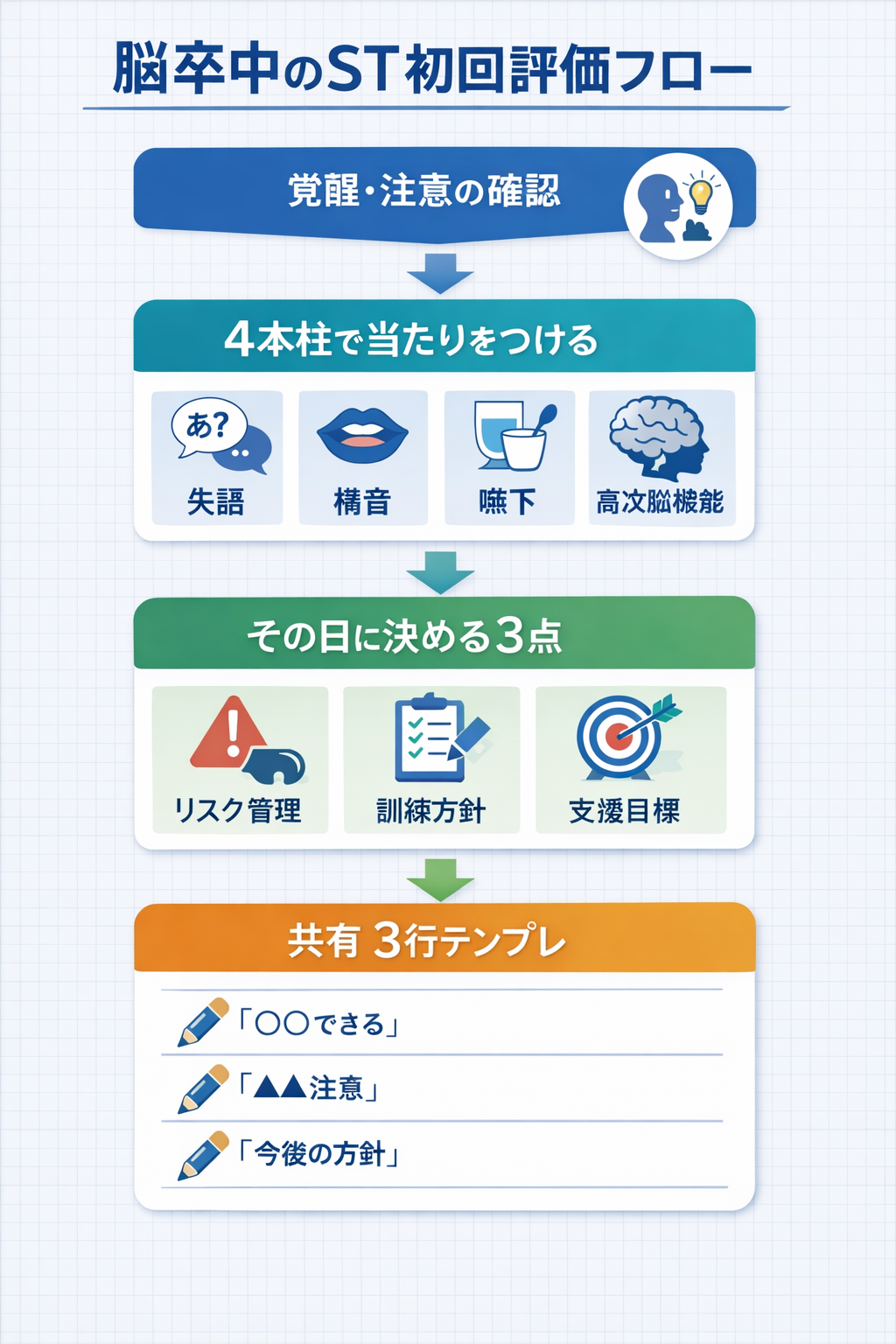
最初の 24-48 時間| 4 本柱と「最小セット」を固定する
急性期〜回復期の入口では、フルバッテリーよりも「いま関われる条件」と「深掘りの当たり」を短時間で揃える方が、チームの意思決定が速くなります。最初の 24-48 時間は、次の 4 本柱で拾い上げ → 重み付け → 共有を行い、状態が整ってから各論へ進めます。
下の表は、何を見るかと次に何を決めるかを 1 枚にした早見です。施設プロトコルに合わせて「言い回し」だけ統一しておくと、申し送りがぶれにくくなります。
| 柱 | まず観察すること(短時間) | 簡便指標(例) | 次に決めること(共有の形) |
|---|---|---|---|
| 意識・注意(全般) | 覚醒、反応の安定性、指示理解の持続、疲労での崩れ | 短い口頭命令、注意の持続(途中で脱落するか) | 「いま可能な評価の上限」と「再評価タイミング」 |
| 失語・コミュニケーション | 呼名応答、 Yes / No の確からしさ、呼称、復唱、自発話の質 | 単語〜短文レベルの理解、選択肢 2 択での反応 | 「通じる手段」と「病棟で使う支援(声かけの型)」 |
| 嚥下(リスク管理) | 口腔内・分泌物、湿性嗄声、随意咳、姿勢保持 | RSST /水飲み試験(施設基準に準拠) | 「経口の扱い(食形態/条件)」と「次の評価( VE / VF )」 |
| 高次脳機能(生活への影響) | 会話のズレ、話題維持、見落とし、段取り、自己修正 | 会話・課題での破綻ポイントのメモ化 | 「困りごとの出方」を多職種へ翻訳(場面+条件) |
初回で止める・進める判断|その日に決める 3 点
初回評価のゴールは「全部終える」ことではありません。その日に決めることを 3 点に絞ると、無理な深掘りが減り、翌日以降の再評価も組みやすくなります。
下の表は、各領域へ入る前に固定したい判断です。病棟やカンファレンスで共有する言葉を先に揃えると、同じ患者でも支援がぶれにくくなります。
| 判断 | その日に決めること | 共有の書き方(例) |
|---|---|---|
| どこまで可能か | 評価の上限、疲労で崩れる条件、再評価の適切な時間帯 | 午前は指示追従良好、午後は注意低下あり。詳細評価は翌日再実施。 |
| 何を優先するか | いま最も転帰や安全に影響する領域(例:嚥下、 Yes / No 、病棟コミュニケーション) | 本日は経口条件と理解面を優先。構音の詳細は後日。 |
| 何を共有するか | 通じる手段、食事条件、中止サイン、次回の深掘り先 | 2 択提示で反応可。食事は座位保持・一口量調整が必要。次回は失語詳細へ。 |
失語・コミュニケーション|理解・表出・実用場面のどこで止まるかを見る
失語の評価は、標準化検査だけで完結させず、病棟で実際に起きている困りごとと往復して設計すると、介入が迷いにくくなります。急性期は「短時間でプロフィールを掴む」ことを優先し、状態が整ってから詳細検査へ進めます。
検査選びで迷う場合は、まず①理解(聴覚)、②表出(呼称/自発話)、③読み書きのどこがボトルネックかを短い観察で切り分けます。詳しい検査の違いと組み合わせは、失語症評価( SLTA / WAB / CADL の使い分け)で深掘りしてください。
構音・音声|聞こえ方 → 器官 → 追跡指標で記録を固定する
構音・音声は、「聞こえ方」と「動き(器官・呼吸・発声)」を分けて記録すると、申し送りが一気に整理されます。まずは明瞭度、話速、抑揚、声量、嗄声などを聴覚的に観察し、その後に口唇・舌・軟口蓋・下顎などの発話器官運動を確認します。
変化の追跡には、持続発声時間( MPT )や /pa-ta-ka/ の連続発音など、短時間で繰り返せる指標を 1〜2 個固定すると便利です。初回は数値を増やすより、同じ条件で再評価できる形を先に作る方が実用的です。
嚥下|入口観察から「経口条件」を先に決める
嚥下は「所見を集める」より先に、チームで意思決定できる形に整えるのがコツです。ベッドサイドでは、口腔内・分泌物・湿性嗄声・随意咳・姿勢保持などの観察に、簡便スクリーニングを重ねて、いまの条件での扱い(食形態/姿勢/一口量)を共有します。
スクリーニングは単独で確定せず、所見が出たら「どこで止め、次に何へ進むか」を施設フローで固定します。初回は点数よりも、その条件で安全に続けられるかと次の精査が必要かが決まることを優先します。
高次脳機能|会話の破綻条件を生活場面へ翻訳して渡す
脳卒中では、失語や構音に加えて、注意・記憶・遂行機能などの問題が併存しやすく、コミュニケーションや食事の成否に影響します。ここで重要なのは「有無」ではなく、どの場面で、どう崩れるかを短い観察で押さえることです。
例えば、話題が飛ぶ、途中で抜ける、二つの条件が重なると破綻する(移動しながら説明を聞く等)といった破綻条件をメモ化し、 OT ・心理・看護と役割分担しながら、 ST は家族説明や病棟コミュニケーションに使える表現へ落とし込みます。観察ベースで整理したい場合は、高次脳機能評価( CBA )がつなぎやすいです。
評価結果をカンファレンスと家族説明に落とし込む| 3 行テンプレ
点数や専門用語だけだと、ケアは揃いません。共有は、次の 3 行に変換すると伝わりやすくなります。
- できていること:(例)短文の指示なら通る/ 2 択なら選べる
- 難しいこと:(例)長い説明で途中から抜ける/話題が切り替わると混乱する
- 工夫:(例)選択肢は 2 つ、要点は 1 文、確認は復唱で
嚥下も同様に、条件(姿勢・形態・一口量)と中止サインをセットで共有すると、現場の判断が揃いやすくなります。
ダウンロード|脳卒中 ST 初回評価シート PDF
初回評価でみた内容を、4 本柱 → その日に決めること → 共有の型で 1 枚に整理したいときは、配布用 PDF を使うと記録と申し送りをそろえやすくなります。病棟申し送りやカンファレンス前の下書きにも使いやすい構成です。
プレビューを開く
現場の詰まりどころ|迷いをページ内で解消する
このゾーンは、まずページ内で迷いを潰すためのパートです。必要な各論へ進む前に、よくある詰まり方を先に整理しておくと、親記事としての役割がはっきりします。
- よくある失敗へ(先に読んで回避)
- 回避の手順へ(明日から揃える)
- 関連(同ジャンル):構音・音声評価( ST )のまとめ
よくある失敗( 3 つ )
- 検査が目的化:用紙を埋めたのに、明日から何を変えるかが決まらない
- 深掘りの順番が逆:状態が不安定なのに詳細検査へ入り、結果がぶれる
- 共有が点数だけ:病棟での声かけや食事条件に落ちず、ケアが揃わない
回避の手順(チェック)
- 最初は 4 本柱で「当たり」をつけ、深掘りは必要な領域だけに絞る
- 共有は「できる/難しい/工夫」の 3 行に翻訳して渡す
- 嚥下は「条件」と「中止サイン」をセットで書く(所見だけで終わらせない)
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 初期評価で、失語・構音・嚥下・高次脳機能のどこから着手しますか?
A. 最初は「 24-48 時間の 4 本柱」で、いま必要な最小情報を揃えます。具体的には、覚醒と注意の安定性を見ながら、コミュニケーション( Yes / No の確からしさ等)と、嚥下の入口(観察+施設スクリーニング)を押さえ、深掘りは状態が整ってから必要領域に絞るのが運用しやすいです。
Q2. 急性期で標準化検査ができないとき、どう記録すればいいですか?
A. バッテリー実施にこだわらず、短時間の観察で「通じる条件」を文章化します。たとえば、短文なら理解、 2 択なら選べる、長い説明で脱落、疲労で崩れる等です。あわせて「状態が整い次第、詳細評価へ進む」ことを明記すると、チームの見通しが揃います。
Q3. 失語の結果を病棟の声かけに落とすコツは?
A. 共有は「できる/難しい/工夫」の 3 行に変換します。工夫は、選択肢は 2 つ、要点は 1 文、確認は復唱、ジェスチャー併用など、誰でも再現できる形にすると定着しやすいです。
Q4. 嚥下のスクリーニングで所見が出たとき、次は何を優先しますか?
A. 無理に反復せず、観察所見とあわせて「次に進む条件」を固定します。具体的には、食形態の調整、姿勢、一口量、必要なら VE / VF の検討です。初回は、所見の数よりも安全条件と次アクションが決まることを優先します。
Q5. ST の所見を多職種カンファレンスで伝えるときの型は?
A. 点数よりも「場面+条件」で伝えると揃います。たとえば、移動しながら説明を聞くと抜ける、食事は座位保持が崩れるとむせる、などです。チームが「次に何を変えるか」が分かる表現に変換するのがポイントです。
次の一手|このあと深掘りする 2 本
- 失語の検査選びを固める:失語症評価( SLTA / WAB / CADL の使い分け)
- 高次脳機能の観察整理へ進む:高次脳機能評価( CBA )を ST の運用に固定
参考文献
- 日本脳卒中学会 脳卒中ガイドライン委員会. 脳卒中治療ガイドライン 2021〔改訂 2025〕. 2025. 公開資料
- Winstein CJ, Stein J, Arena R, Bates B, Cherney LR, Cramer SC, et al. Guidelines for Adult Stroke Rehabilitation and Recovery: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2016;47(6):e98-e169. DOI
- Donovan NJ, Daniels SK, Edmiaston J, Weinhardt J, Summers D, Mitchell PH, et al. Dysphagia screening: state of the art. Stroke. 2013;44(4):e24-e31. DOI
- Boaden E, Burnell J, Hives L, Dey P, Clegg A, Lyons MW, et al. Screening for aspiration risk associated with dysphagia in acute stroke. Cochrane Database Syst Rev. 2021;10(10):CD012679. PubMed
- REhabilitation and recovery of peopLE with Aphasia after StrokE (RELEASE) Collaborators. Dosage, Intensity, and Frequency of Language Therapy for Aphasia: A Systematic Review-Based, Individual Participant Data Network Meta-Analysis. Stroke. 2022;53(3):956-967. DOI
- Brady MC, Mills C, Øra HP, Novaes N, Becker F, Constantinidou F, et al. European Stroke Organisation (ESO) guideline on aphasia rehabilitation. Eur Stroke J. 2025;10(4). PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



