LSA と FAI は「外出の広がり」か「生活の中身」かで使い分けます
LSA と FAI の違いで迷うときは、尺度名ではなく「外出の広がりを見たいのか」「生活の中身を見たいのか」で決めると早いです。退院支援や在宅では、歩行が保たれていても外出が減る人、外出はできても家事や余暇が戻らない人がいて、ここを分けるだけで最初の 1 本が決まりやすくなります。
このページで答えるのは、LSA と FAI の違い、先に使う尺度、併用の順番です。各尺度の採点細則や項目ごとの詳説までは広げず、比較 → 使い分け → 実務ツール → 失敗回避の順で、現場で迷わない入口に絞って整理します。
同ジャンル回遊(最短導線)
生活範囲と社会参加の評価は、ハブで全体像を固定すると尺度選びで迷いにくくなります。
まず 1 本を決める:LSA と FAI の比較表
結論から言うと、LSA は「どこまで行けているか」、FAI は「何をどれくらいしているか」を見る尺度です。違いは目的だけでなく、点数が動く理由にもあります。LSA は移動手段・同伴・地域特性の影響を受けやすく、FAI は生活タスクの再開状況を具体化しやすいのが特徴です。
下の表では「何を測るか」だけでなく、「どちらを先に使うと判断が早いか」まで分かる形に整理しました。まずはあなたのケースで“先に見たい詰まり”がどこかを確認してください。
※スマホでは表を左右にスクロールできます。
| 比較ポイント | LSA | FAI | 臨床での読み替え |
|---|---|---|---|
| 主目的 | 生活範囲(どこまで行く) | 活動頻度(何をどれくらいする) | 外出の「広がり」か、生活の「中身」か |
| 点数が動く主因 | 範囲・頻度・自立度(同伴・補助具) | 活動項目ごとの実施頻度 | LSA は“移動+支援”、FAI は“行動の実行”が見える |
| 先に使いやすい場面 | 退院後に外出が減る/通院や買い物が途切れる | 外出はできるが家事・買い物・余暇が戻らない | 外出の入口=LSA/生活再構築=FAI |
| 介入につなげやすい点 | 交通手段・同伴・不安・環境調整を設計しやすい | 止まっている行動の理由分解(身体/環境/支援/認知)に強い | LSA は“行ける仕組み”、FAI は“やれる行動”を作る |
| 注意点 | 地域特性や季節で差が出やすい | 参照期間や採点法の統一が必須 | 縦断評価は「同じ条件」で比べる |
先に使う尺度は「止まっている場所」で決めます
どちらを先に選ぶかは、詰まりが移動・外出にあるのか、IADL の実行にあるのかで決めるのが早いです。病棟で歩行が自立していても、退院後に外出が減るケースは、身体よりも同伴・交通・不安・環境など “ 仕組み ” が止まっていることが多く、まず LSA が効きます。
一方、外出はできるのに「家事が回らない」「買い物はできるが料理が戻らない」など、生活タスクの再開に偏りがある場合は、FAI で “ 何がどれくらい止まっているか ” を並べると、原因を分解しやすくなります。
30 秒で決める:分岐チェック
※スマホでは表を左右にスクロールできます。
| よくある状況 | まず使う尺度 | 理由 |
|---|---|---|
| 歩行は保たれているのに、外出頻度が少ない | LSA | 生活圏・頻度・支援条件のどこで落ちているかを先に見やすい |
| 外出はできるが、家事・買い物・余暇の再開に偏りがある | FAI | 止まっている IADL を項目で具体化しやすい |
| どちらも怪しい/判断に迷う | LSA → FAI | 外側を整えてから内側を増やすと、介入の順番が決めやすい |
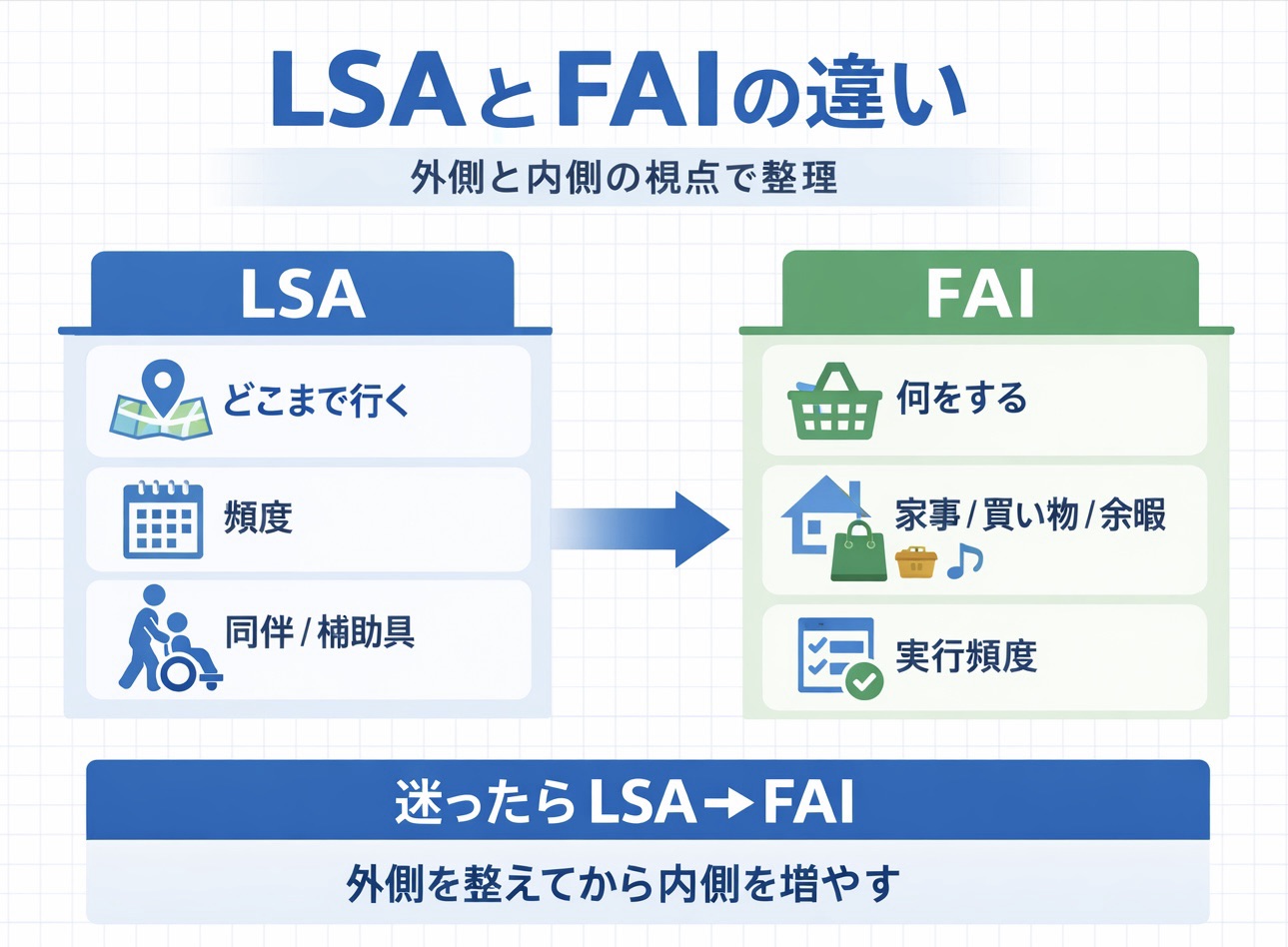
併用は LSA → FAI の順が迷いにくいです
おすすめは、① LSA で生活範囲を押さえる → ② FAI で活動の中身を確認する → ③「支援で解ける問題」と「訓練で狙う問題」に分ける、の順番です。この流れにすると、「歩行は良いのに外出が少ない」「外出はするのに生活の中身が薄い」といったズレをチームで共有しやすくなります。
併用のコツは、LSA を “ 外側=生活圏 ”、FAI を “ 内側=行動 ” として使い分けることです。2 つを同じ意味で読むのではなく、どちらが先に詰まっているかを見ると、次の一手が具体になります。
※スマホでは表を左右にスクロールできます。
| FAI 低い(内側=行動が少ない) | FAI 高い(内側=行動が回っている) | |
|---|---|---|
| LSA 低い(外側=生活圏が狭い) |
外側も内側も落ちている 優先:外出の入口(同伴・交通・不安・動線)→ 次に生活タスク再開 例:通院・買い物が途切れ、家事も止まっている |
生活は回るが外出が狭い 優先:外出の壁(送迎・同行・地域資源・疲労)を先に解く 例:家事はできるが、外出や参加が増えない |
| LSA 高い(外側=生活圏が広い) |
外出はできるが生活の中身が薄い 優先:止まっている IADL を特定 → 理由(身体/環境/支援/認知)で分解 例:外出はするが、料理・買い物・余暇が戻らない |
両方良い(維持・再発予防) 優先:再発予防(疲労・転倒・季節・支援終了)+目標更新 例:生活圏も行動も保てている |
5 分フロー:評価 → 解釈 → 次の一手
- LSA:行けている範囲・頻度・支援条件を確認し、落ちている “ 段 ” を特定する
- FAI:止まっている活動(家事 / 外出 / 余暇)を特定し、理由を分類する
- 介入を 2 分割:支援調整(同伴・送迎・動線・福祉用具)/訓練(耐久性・段差・二重課題など)
- 記録:点数+「理由 1 行」(例:送迎なし、疲労で午後は不可、冬季で外出機会減)を残す
- 再評価:参照期間・聞き方・同席者など条件を固定して比べる
比較シートをダウンロード
記事の内容をそのまま現場で使いやすいように、LSA と FAI の使い分け比較シートを A4 1 枚でまとめました。先に見るポイント、選ぶ理由、記録メモを 1 枚で整理したいときに使いやすい形です。
プレビューを表示する
現場の詰まりどころは「条件のブレ」と「点数だけ評価」です
運用が崩れる原因は、だいたい「条件のブレ」と「点数だけで終わる」です。詰まったら、よくある失敗 → 回避の手順 の順で戻すと復旧が早いです。関連する尺度選びの土台は ADL と IADL の違い で整理できます。
現場の詰まりどころ(解決の三段)
よくある失敗(ズレが出る理由)
※スマホでは表を左右にスクロールできます。
| 失敗パターン | 起きること | 原因 | 対策(戻し方) |
|---|---|---|---|
| 「行ける/行けない」だけで終える | 退院後の外出頻度が読めない | 頻度・支援条件を拾えていない | LSA は「範囲+頻度+自立度」をセットで記録する |
| FAI の採点法が混在する | 点数が比較できない | 参照期間・運用ルールが統一されていない | チームで参照期間と採点法を固定し、縦断は同一条件で行う |
| 点数の上下だけを追う | 介入が具体化しない | 落ちた理由(身体 / 環境 / 支援 / 心理)を掘れていない | 点数+「理由 1 行」を残し、次の一手を 1 つに絞る |
回避の手順/チェック(条件固定の型)
- 参照期間:LSA は生活範囲の確認期間、FAI は施設で決めた期間を統一する
- 聞き方:「できる」ではなく「実際にやった」で確認し、通院・買い物・散歩・家事などの具体例でズレを減らす
- 支援条件:同伴・送迎・配食など “ 支援があって成立 ” している場合は短く残す
- 比較条件:再評価は同じ枠組み(同席者・説明・記入方法)で行い、比較可能性を担保する
ここまで条件をそろえても毎回同じところで詰まるなら、書き方や尺度の知識だけでなく、教育体制や共通フォーマットの影響を受けている可能性もあります。
評価の型と学び方をまとめて整理したい方へ
評価 → 解釈 → 再評価の流れを学びにくいと感じる場合は、手順だけでなく環境の整え方まで一度まとめて確認すると迷いが減ります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 退院前に 1 つだけ選ぶなら、LSA と FAI のどちらが無難ですか?
迷う場合は LSA が無難です。退院後に落ちやすいのは「外出の頻度・範囲」で、同伴・交通・不安・環境など “ 仕組み ” の影響を受けやすいからです。まず外側(生活圏)を押さえると、支援調整までつなげやすくなります。
Q2. LSA は上がったのに、生活の手応えがあまり変わりません。なぜですか?
LSA は「行ける範囲」が広がったことを示しますが、生活の手応えは「何をしているか」に左右されます。外側が広がっても内側( IADL / 余暇)が増えていないと変化が小さく見えます。ここで FAI を使うと、止まっている行動を具体化しやすくなります。
Q3. 併用するなら、どちらを先に取ればいいですか?
実務では LSA → FAI が迷いにくいです。まず「行ける仕組み」を整え、その上で「やれる行動」を増やす方が、介入の優先順位が整理しやすくなります。
Q4. FAI の参照期間や聞き方がブレて、点数が比較できません。どう固定しますか?
縦断比較をするなら、参照期間・聞き方(「できる」ではなく「実際にした」)・同席者を固定するのがコツです。施設内でルールを 1 つに決め、記録に参照条件を短く残すと比較が安定します。
次の一手(迷ったらここから)
- 全体像に戻る:生活範囲・社会参加の評価ハブ
- 尺度選びの土台をそろえる:ADL と IADL の違い
参考文献
- Baker PS, Bodner EV, Allman RM. Measuring life-space mobility in community-dwelling older adults. J Am Geriatr Soc. 2003;51(11):1610-1614. DOI: 10.1046/j.1532-5415.2003.51512.x / PubMed: 14687391
- Holbrook M, Skilbeck CE. An activities index for use with stroke patients. Age Ageing. 1983;12(2):166-170. DOI: 10.1093/ageing/12.2.166 / PubMed: 6869117
- Han CW, Yajima Y, Nakajima K, Lee EJ, Meguro M, Kohzuki M. Construct validity of the Frenchay Activities Index for community-dwelling elderly in Japan. Tohoku J Exp Med. 2006;210(2):99-107. DOI: 10.1620/tjem.210.99 / PubMed: 17023763
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



