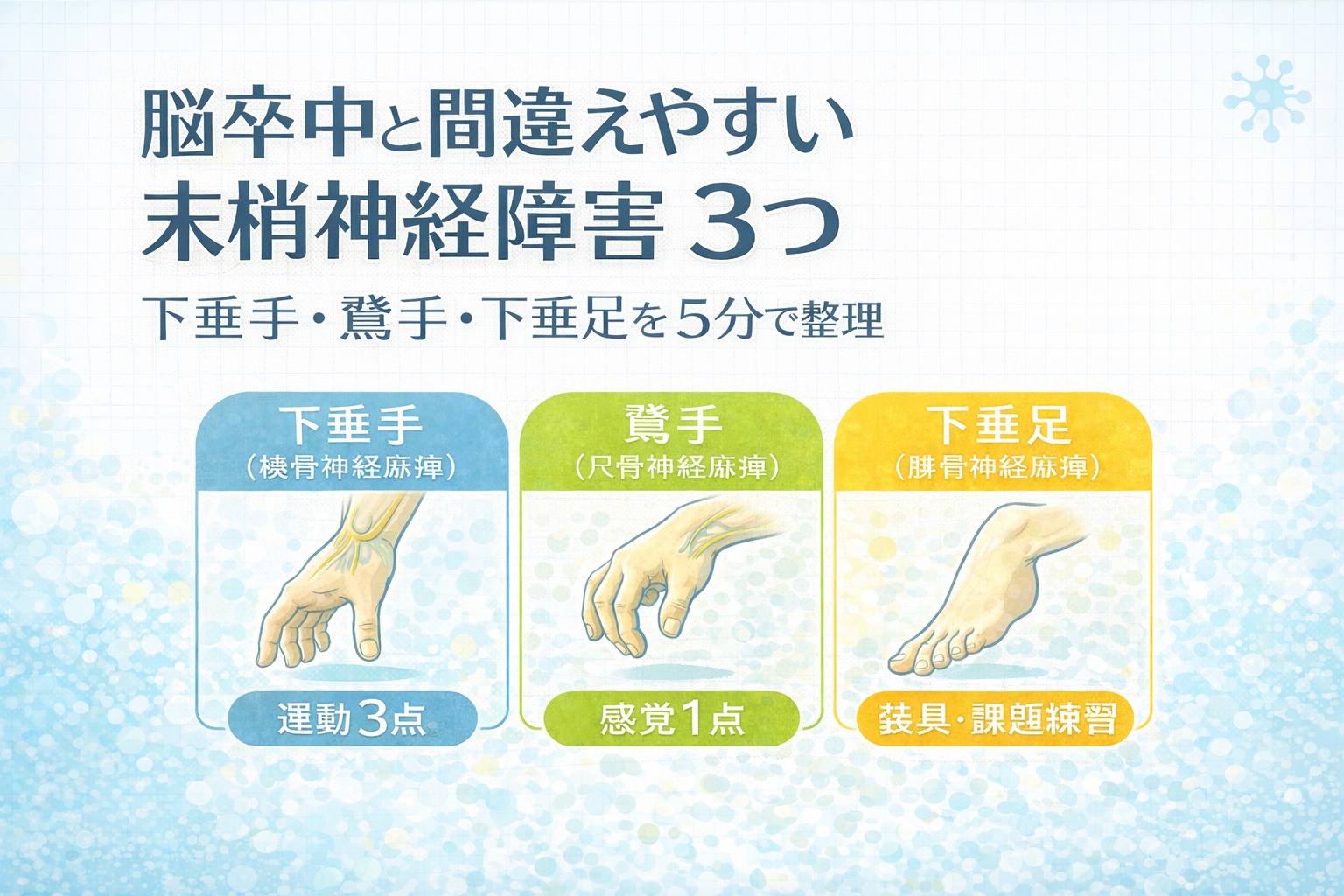
脳卒中と間違えやすい末梢神経障害 3 つ|下垂手・鷲手・下垂足を “最小セット” で整理
「脳梗塞と言われてリハが始まったが、実は末梢神経障害だった」──この手の “すれ違い” は、現場で起こり得ます。末梢神経障害は、麻痺の分布が 筋と感覚 に沿って並びやすいため、検査を増やすより 順番 を固定すると判断と共有が速くなります。
まずは「評価の全体像」に戻して、鑑別の型を揃えましょう 評価の全体像(ハブ)を確認する
本記事は、橈骨神経麻痺(下垂手)、尺骨神経麻痺(鷲手)、腓骨神経麻痺(下垂足)を “ 5 分の整理” としてまとめ、リハでの記録と共有がブレない型に落とし込みます。
結論:まず “運動 3 筋+感覚 1 点” を揃えると、末梢の線が見える
迷ったときは、運動 3 筋(その神経っぽい筋)と、感覚 1 点(代表領域)を必ず揃えます。末梢神経障害なら所見が “線(分布)” で揃いやすく、逆に揃わない場合は 中枢・神経根・神経叢など別の方向が見えます。
注意点として、末梢のように見える 脳卒中(皮質の限局病変など)も報告されています。だからこそ、最小セットで “線” を作ったうえで、追加 2 つ(近位筋や反射など)で中枢サインの有無を確認し、必要時は速やかに医師へ相談できる形にしておくのが安全です。
| テーマ | 最小セット | ねらい | 記録の型 |
|---|---|---|---|
| 下垂手(橈骨) | 手関節背屈 / 指伸展 / 母指伸展+第 1 背側 web 感覚 | 橈骨分布で揃うか | 「手背屈 2・指伸展 2・母指伸展 1 / web 感覚↓」 |
| 鷲手(尺骨) | 骨間筋 / ADM / 母指内転( Froment )+小指手掌感覚 | 尺骨分布で揃うか | 「骨間 3・ ADM 2・ Froment + / 小指掌↓」 |
| 下垂足(腓骨) | 足背屈 / 母趾背屈 / 外反+第 1 趾間感覚 | 腓骨(深・浅)で揃うか | 「 TA 2・ EHL 2・外反 3 / 第 1 趾間↓」 |
早見表: 3 つを並べると “分布” が一気に見える
見た目が似ていても、末梢神経障害は 「筋(運動)」と「感覚」がセットで並びます。並べて眺めると、迷いが一段減ります。
| 見出し | 下垂手(橈骨神経麻痺) | 鷲手(尺骨神経麻痺) | 下垂足(腓骨神経麻痺) |
|---|---|---|---|
| 目立つ見た目 | 手関節・指が伸びず、手が落ちる | 環指・小指が屈曲位で “鷲手” 様 | つま先が上がらず、つまずく |
| 運動 3 筋(例) | 手背屈 / 指伸展 / 母指伸展 | 骨間筋 / ADM / 母指内転( Froment ) | 足背屈( TA )/ 母趾背屈( EHL )/ 外反 |
| 感覚 1 点(例) | 第 1 背側 web | 小指手掌側 | 第 1 趾間(深腓骨) |
| 起点になりやすいこと | 長時間の圧迫、上腕の外圧、体位 | 肘屈曲・肘内側の圧、手掌尺側の圧 | 腓骨頭周囲の圧、脚組み、ギプス・装具 |
| 見落としやすい点 | 前腕回内で “落ち方” が強調される | Guyon 管は “運動のみ/感覚のみ” があり得る | L5 根性の可能性(分布が揃わない) |
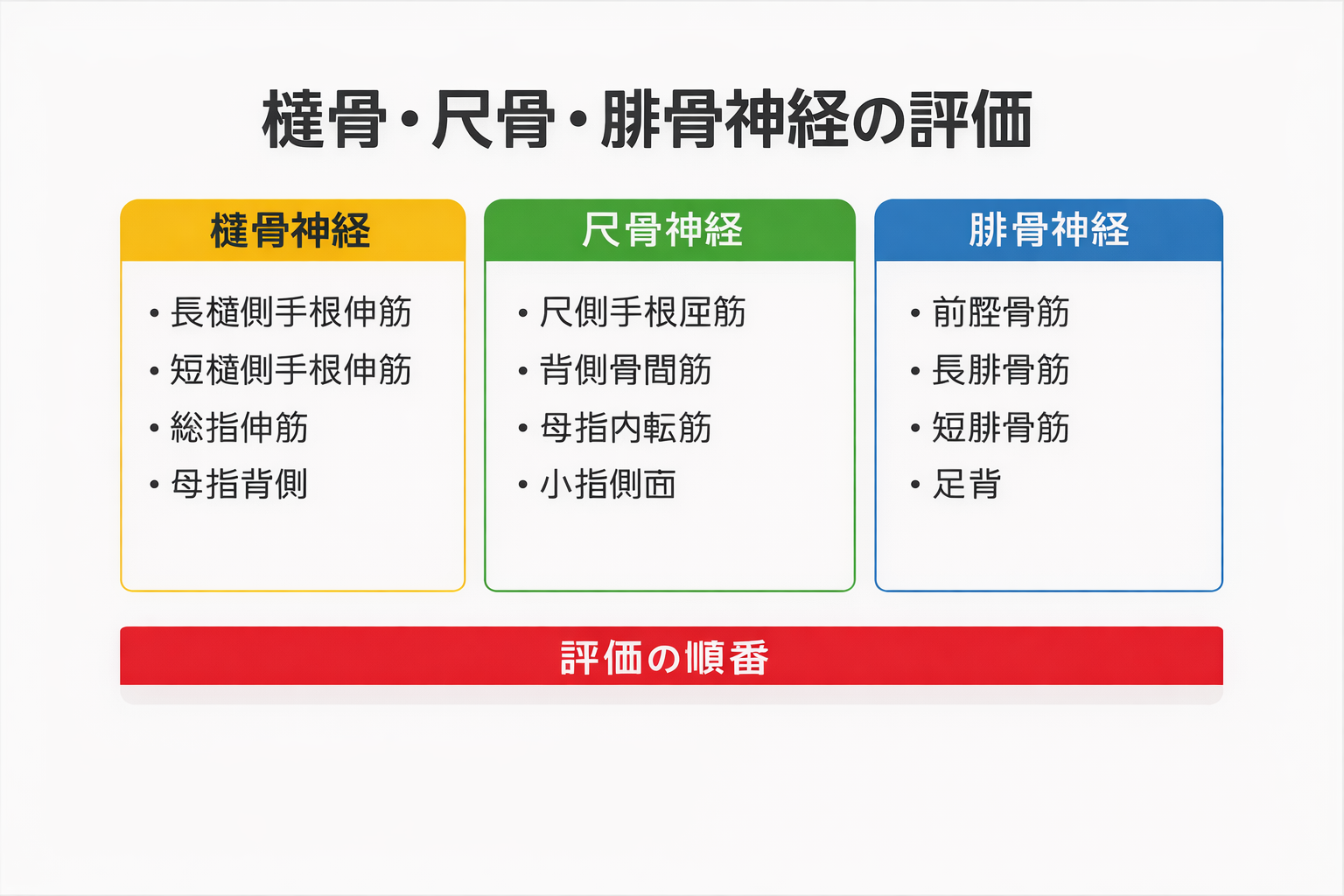
評価の順番:①病歴→②運動 3 筋→③感覚 1 点→④追加 2 つだけ
迷う場面ほど、検査を “足す” のではなく、順番 を固定します。末梢神経障害の整理は、まず 分布を揃えるのが目的です。
| 手順 | やること | 目的 | メモ例 |
|---|---|---|---|
| ① 病歴 | 発症状況、体位・圧迫、作業・歩行での誘発 | 末梢の起点を拾う | 「睡眠後に増悪」「脚組み多い」 |
| ② 運動 3 筋 | 各神経の “代表筋” を 3 つだけ | 分布が揃うか確認 | 「背屈 2・指伸展 2」 |
| ③ 感覚 1 点 | 代表領域を 1 点だけ | 末梢らしさを補強 | 「第 1 web ↓」 |
| ④ 追加 2 つ | 近位筋 1 つ(肩/股など)+反射/協調 1 つ(腱反射など) | 中枢・根・叢の方向づけ | 「近位は保たれる」「反射差なし」 |
続けて読む:下垂足(腓骨神経麻痺 vs 脳卒中)の鑑別フロー
リハの基本:①原因(圧迫)を外す→②可動域→③装具→④課題で “使える形” に戻す
末梢神経障害のリハは、評価と介入がつながります。まず 圧迫・姿勢・動作 に介入して “悪化のループ” を切り、次に 可動域と装具 で動作の土台を作り、最後に 課題練習(巧緻・歩行) で生活へ転移させます。
| フェーズ | ねらい | 具体例 | 再評価 |
|---|---|---|---|
| ① 原因修正 | 増悪因子を減らす | 肘当て回避、手掌尺側圧の回避、腓骨頭への圧回避 | 誘発の頻度 |
| ② 可動域 | 拘縮の予防・機能の土台 | 手関節・指、足関節背屈、関連関節の ROM | 関節可動域 |
| ③ 装具 | 動作を成立させる | 下垂手スプリント、手内筋サポート、 AFO など | 主訴動作の達成度 |
| ④ 課題練習 | 生活で使える形へ | ピンチ・把持・ボタン、足クリアランスを意識した歩行課題 | ADL / 歩行の変化 |
現場の詰まりどころ:よくある失敗(表で回避)
現場で遅れやすいのは「検査を増やして迷う」「共有が症状の羅列になる」の 2 つです。まずは 評価の順番 と 最小セット に戻ると、ぶれにくくなります。
| 失敗 | 起きること | 対策 | 記録ポイント |
|---|---|---|---|
| 検査を増やして迷う | 判断が遅れる | 運動 3 筋+感覚 1 点を固定して “分布” を作る | 最小セットの結果 |
| 感覚だけで決める | 例外で外れる | 感覚は補強。筋と病歴の一致を重視 | 病歴(圧・姿勢) |
| 装具を後回し | 動作が成立せず練習量が落ちる | まず動作を成立させ、課題練習へつなぐ | 装具の有無で歩行/巧緻が変わるか |
| 共有が “症状の羅列” だけ | 次の検査や方針が決まりにくい | 分布(運動 3+感覚 1 )と誘発因子をセットで渡す | 分布・誘発・経過 |
関連:各テーマを深掘りするページ
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. まず何から見ればいいですか?
運動 3 筋+感覚 1 点です。末梢神経障害は分布で揃いやすいので、最小セットで “線” を作ると、その後の追加評価(根・叢・中枢)の方向が決まります。
Q2. 末梢っぽい所見でも脳卒中のことはありますか?
あります。限局した皮質病変などで、末梢神経障害に似た “単麻痺” として出る報告があります。だからこそ、最小セットで分布を作ったうえで、近位筋・反射などの “追加 2 つ” を確認し、違和感があれば早めに医師へ相談できる形にしておくのが安全です。
Q3. 尺骨神経は肘と手関節、どっちが多いですか?
臨床では肘部管(肘)がよく遭遇します。一方で Guyon 管(手関節)は “運動のみ / 感覚のみ” が起こり得るため、手掌尺側圧(ハンドル・杖など)の病歴が強いときは手関節側も疑います。
Q4. 下垂足が腓骨神経か L5 かで迷います
まず腓骨の最小セット(足背屈・母趾背屈・外反+第 1 趾間感覚)で分布を作ります。揃わない、あるいは近位の所見が目立つ場合は根性の方向が見えます。
Q5. リハで最初に効く介入は何ですか?
原因(圧迫・姿勢)の修正です。次に可動域、装具で動作を成立させ、課題練習へつなぐと練習量が落ちにくくなります。
次の一手:運用を整えたあとに、職場環境の詰まりも点検しておきましょう
運用を整えたあとに、職場環境の詰まりも点検しておきましょう 無料チェックシートを確認する チェック後の進め方を見る(PT キャリアガイド)
参考文献
- Lampl Y, Gilad R, Eshel Y, Sarova-Pinhas I. Strokes mimicking peripheral nerve lesions. Clin Neurol Neurosurg. 1995;97(3):203-206. PubMed
- Morkavuk G, et al. Ischemic stroke cases presenting with hand weakness: a report and literature review. Case Rep Neurol. 2022. PubMed Central
- Rissardo JP, Caprara ALF. A narrative review of stroke of cortical hand knob area. Medicina (Kaunas). 2024;60(2):318. doi:10.3390/medicina60020318. DOI
- American Academy of Orthopaedic Surgeons (AAOS). Cubital Tunnel Syndrome. OrthoInfo
- American Academy of Orthopaedic Surgeons (AAOS). Ulnar Tunnel Syndrome of the Wrist. OrthoInfo
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下