心不全・呼吸器の「症状 × ADL」評価| NYHA・ mMRC・ SAS・ 6 MWT をどう組むか
この記事で答えるのは、心不全や COPD で「症状を加味した ADL 評価をどう組むか」です。具体的には、介助量( BI / FIM )・症状の重さ( NYHA / mMRC )・症状が出る強度( SAS )・実動作の耐容能( 6 MWT + Borg )を、どの順番で並べ、どう解釈し、どう目標に変えるかを整理します。
逆に、このページで深掘りしないのは、6 MWT の詳細手順と中止基準の完全版、mMRC や Borg の単独比較、COPD 特異的質問票の詳細解説です。ここでは「尺度の辞典」ではなく、症状 × ADL を臨床で読める形にする設計図に絞ります。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手が少ない、記録の見本がそろいにくいと感じるなら、学び方と環境の整え方を先に整理しておくと進めやすくなります。
なぜ「症状を加味した ADL」が必要か
心不全や COPD では、同じ ADL が「できる」人でも、息切れ・胸部不快・動悸・脚疲労などの症状負荷が大きく違います。BI や FIM の点数だけでは、自立か要介助かは見えても、その生活が続けられるかまでは読み切れません。
たとえば「更衣は自立」「屋内歩行も自立」でも、入浴で強い息切れが出る、階段は避けている、買い物後は半日寝込む、という状態は珍しくありません。だからこそ、介助量だけでなく、症状が出る場面と強度、さらに実際にどこまで続けられるかを同じ枠でそろえ、生活目標に変換する必要があります。
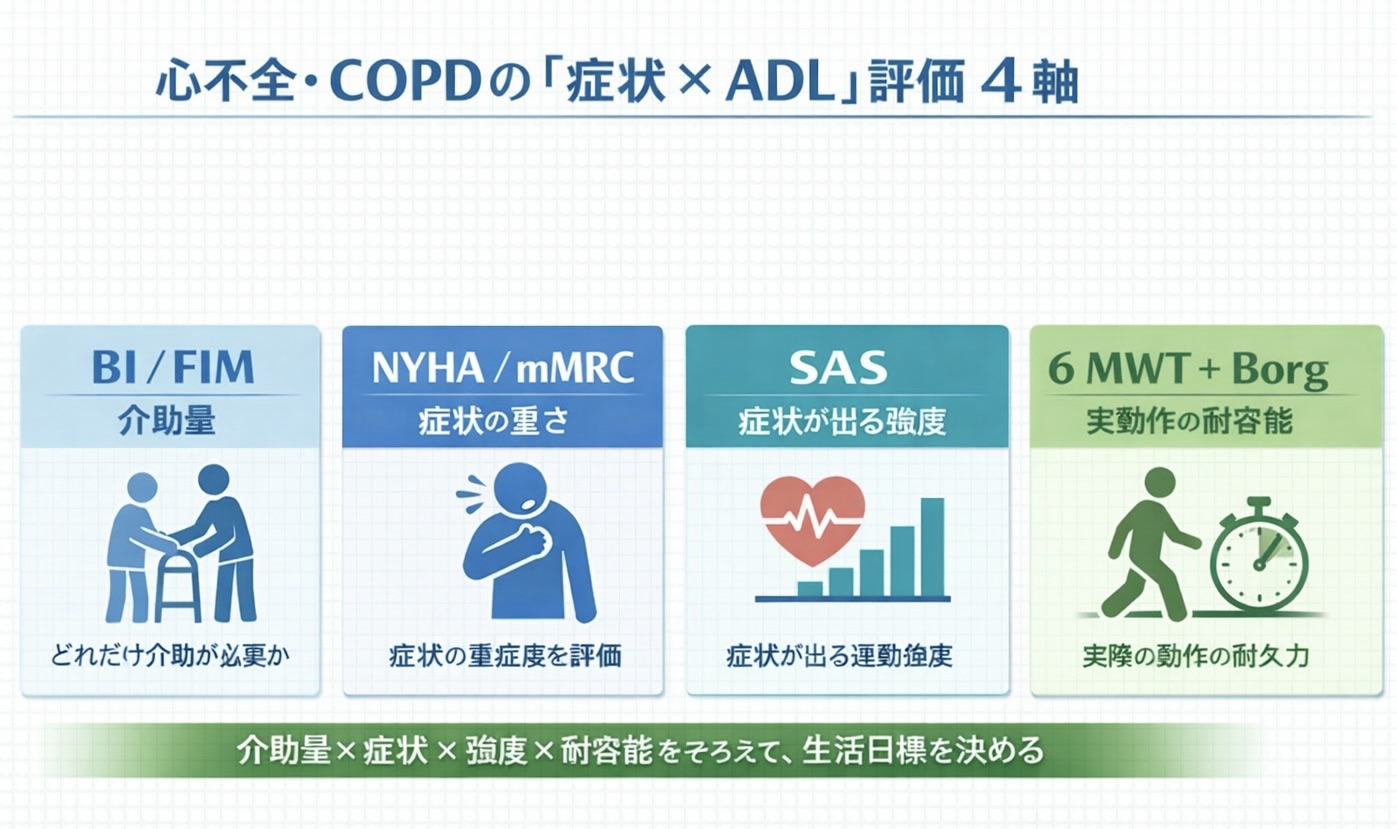
評価ツールのラインナップと役割(何を測っている?)
このページで扱うのは、役割の違う 4 つの評価です。重要なのは、どれが上位かではなく、何を補完し合うかです。
- NYHA:日常活動での自覚症状から、心不全の機能的重症度を 4 段階で共有する
- mMRC:日常生活場面での息切れ重症度を 0〜4 で捉える
- SAS( Specific Activity Scale ):症状が出る活動強度を METs で見積もる
- 6 MWT + Borg:実際の歩行耐容能と労作時の自覚負荷を、同条件で比較する
| ツール | 主に見るもの | 強み | ブレやすい点 |
|---|---|---|---|
| NYHA / mMRC | 症状の重さ(生活場面の自覚) | 速い/共有しやすい | 場面の想起が曖昧だと評価者間差が出やすい |
| SAS | 症状が出る強度( METs 閾値 ) | 運動処方・活動指導に直結しやすい | 問診の順番が固定されないと再現性が下がる |
| 6 MWT + Borg | 実動作の耐容能(距離)+ 自覚負荷 | 客観性が高い/経時変化を追いやすい | コース条件・声かけ・休憩ルールで結果が揺れやすい |
| BI / FIM | 介助量(できる/要介助の程度) | 退院支援・介護負担の説明に強い | 「できるけど苦しい」を拾いにくい |
5 分で回すミニプロトコル(病棟/外来の入口)
最初から検査を増やすよりも、順番を固定したほうが評価は安定します。忙しい現場では、次の 5 ステップだけで十分です。
- BI(または FIM )で介助量を確認する
- NYHA(呼吸器疾患では mMRC )で症状の層別化をする
- SASで症状が出る最小 METs を 1 つ決める
- 6 MWT + Borgで実動作の耐容能を確認する
- 介助量 × 症状 × 耐容能の 3 軸で、ADL ゴールを 1 行に要約する
| 項目 | 記録例 |
|---|---|
| 介助量 | 屋内歩行・更衣は自立、入浴は見守り |
| 症状 | 階段と入浴で息切れが前面化、 mMRC 2 |
| 強度 | SAS 3〜4 METs で症状出現 |
| 耐容能 | 6 MWT 280 m、終了時 Borg 5 |
| 1 行要約 | ADL は概ね自立だが、中等度活動で息切れが出るため、入浴・階段は分割と休息を先に設計する |
解釈のコア(点数を“次の一手”に変換する)
解釈の前提は 1 つです。介助量が同じでも、症状と耐容能が違えば、続けられる生活は変わるということです。そこで大切なのは、数値の優劣ではなく、どこで頭打ちになっているかを読むことです。
| 所見の組み合わせ(例) | 読み取り(要約) | 最初の介入の方向性 |
|---|---|---|
| BI 高値/ NYHA Ⅱ / SAS 3〜4 METs/ 6 MWD 250〜350 m | 介助は少ないが、中等度以上の活動で症状が前面に出る | 家事・入浴の分割、休息挿入、ペース配分を先に整える |
| FIM 自立/ mMRC 2〜3/ 6 MWT 終了時 Borg 5 以上 | 頑張りすぎで負荷が上振れしやすい | 速さより「続け方」を優先し、呼吸法と主観負荷の合わせ方をそろえる |
| NYHA Ⅲ / SAS 2〜3 METs/ 6 MWD 200 m 未満 | 症状と耐容能の両面から ADL が制限されている | 低強度から漸増し、日中動線と休息タイミングを固定する |
目標設定:活動量と「許容範囲」のデザイン
ゴール設計は、症状が出る強度( METs )と実動作の耐容能( 6 MWD と Borg )を基準に、「どこまで増やすか」ではなくどう増やすかを決めます。短期目標は、息切れが出る場面を 1 つ減らす、入浴や階段を分割して実施できるようにする、などの生活場面に落とし込むと共有しやすくなります。
運動量は、“話しながら続けられる” 程度を基本にしつつ、前日の疲労や日内変動で調整します。悪化サインが出たら、量を一度下げて戻すルールを先に共有しておくと、自己調整がしやすくなります。
現場の詰まりどころ(よくある失敗 → 直し方)
詰まりやすいのは、尺度の選択そのものよりも、質問の場面設定と条件固定です。先に次の 3 点だけ押さえると、評価の再現性が上がります。
| よくある失敗 | なぜ起きる? | 対策(記録ポイント) |
|---|---|---|
| NYHA / mMRC が人によってブレる | 「どの場面」を具体化せず、曖昧な想起で答えている | 距離・段数・作業時間など、生活の具体例で同じ場面を想起させる |
| SAS が毎回違う METs になる | 問診の順番・言い回しが固定されていない | 活動例を固定し、「不可になった最小 METs」を 1 行で残す |
| 6 MWT の結果が揺れる | コース条件・声かけ・休憩ルールが一定でない | コース長、声かけ、補助具、酸素条件を固定して比較する |
| BI / FIM は高いのに生活が伸びない | 介助量だけで自立と判断し、症状負荷を設計に入れていない | 「息切れが出る場面」を 2 つだけ特定し、分割・休息・ペース配分を先に整える |
主観評価のブレを減らす
NYHA や mMRC は速くて便利ですが、想起する場面が毎回違うと、同じ患者さんでも評価が揺れます。問うときは「平地をどれくらい歩くと苦しいか」「階段は何段で止まるか」「入浴は洗体まで通してできるか」のように、距離・段数・時間をつけて聞くのがコツです。
6 MWT の条件固定をそろえる
6 MWT の比較で最も多い失敗は、患者さんの変化ではなく、テスト条件の変化です。コース長、折り返し、声かけ、休憩、補助具、酸素条件を 1 セットで残すと、前回との差を安心して解釈しやすくなります。
SAS(身体活動能力指数)のクイック参照( METs の目安)
SAS は、健康な同年代と同じペースでその活動ができるかを問診し、不可になった最小 METsを記録します。現場では、よく使う活動例を先に決めておくと再現性が上がります。
| 活動例 | 目安 METs | 問診のコツ |
|---|---|---|
| トイレ歩行/室内歩行 | 2 METs 前後 | 距離と休息の有無をセットで確認する |
| 普通歩行(屋内〜近所) | 3〜4 METs | 速さと坂・荷物の有無をそろえて聞く |
| 入浴(洗体・洗髪まで) | 4〜5 METs | 浴室までの移動・脱衣を含めた一連で想起させる |
| 階段( 2 階分 ) | 5〜6 METs | 段数と途中休憩の有無を固定して聞く |
疾患別 ADL スケールとの位置づけ(いつ追加する?)
COPD や慢性呼吸不全では、息切れによる ADL 制限に特化した質問票が役立つことがあります。一方、心不全では、症状・活動度・耐容能を束ねて見るほうが、運動処方や生活指導に繋げやすい場面が多くあります。
そのため、日常実務ではまずBI / FIM に、NYHA・ mMRC・ SAS・ 6 MWT を掛け合わせる枠を作り、必要に応じて疾患特異的尺度を追加する運用が現実的です。最初から尺度を増やしすぎないほうが、再評価も回しやすくなります。
症状 × ADL 評価シート(A4 PDF)
本ページの要点を 1 枚にまとめた「症状 × ADL 評価 記録シート( A4 PDF )」を用意しています。BI / FIM の要点、NYHA・ mMRC、SAS、6 MWT のキーメモを 1 シートで確認できる構成です。病棟カンファレンスや退院調整カンファ、再評価時の条件固定にも使いやすくなります。
PDF プレビューを表示する
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
NYHA と mMRC は両方やるべきですか?
心不全を主に扱うなら NYHA、呼吸器疾患を主に扱うなら mMRC を軸にします。ただし、心不全と COPD が併存する場合は、どちらか一方だけでは解釈が粗くなることがあります。入口は主病態に合わせて 1 つを軸にし、必要に応じてもう片方を補足で使うと共有しやすくなります。
SAS の問診がうまく進まず、毎回 METs が変わります。
活動例の想起が毎回変わるのが主因です。施設で「よく使う活動例」を 3〜5 個だけ固定し、その中で「不可になった最小 METs」を決めて記録すると再現性が上がります。
BI / FIM は高いのに、生活が伸びません。
「できる」と「続けられる」の間に、症状負荷が挟まっていることがあります。NYHA / mMRC で息切れが出る場面を 2 つだけ特定し、SAS( METs )と 6 MWT( Borg )で条件をそろえると、分割・休息・ペース配分のどこを優先するかが決めやすくなります。
6 MWT が実施できないとき、何を残せばいいですか?
急性期や環境要因で 6 MWT が難しい場合は、まず NYHA / mMRC と SAS で「症状の層」と「症状が出る強度」をそろえ、BI / FIM と合わせて 3 軸を作ります。客観テストが可能になった段階で 6 MWT を追加し、耐容能を上書きしていくと運用しやすいです。
次の一手(関連ページ)
参考文献
- Goldman L, Hashimoto B, Cook EF, Loscalzo A. Comparative reproducibility and validity of systems for assessing cardiovascular functional class: advantages of a new specific activity scale. Circulation. 1981;64(6):1227-1234. doi: 10.1161/01.CIR.64.6.1227 / PubMed: 7296795
- ATS Committee on Proficiency Standards for Clinical Pulmonary Function Laboratories. ATS statement: guidelines for the six-minute walk test. Am J Respir Crit Care Med. 2002;166(1):111-117. doi: 10.1164/ajrccm.166.1.at1102 / PubMed: 12091180
- Holland AE, Spruit MA, Troosters T, et al. An official European Respiratory Society/American Thoracic Society technical standard: field walking tests in chronic respiratory disease. Eur Respir J. 2014;44(6):1428-1446. doi: 10.1183/09031936.00150314 / PubMed: 25359355
- Mahler DA, Wells CK. Evaluation of clinical methods for rating dyspnea. Chest. 1988;93(3):580-586. doi: 10.1378/chest.93.3.580 / PubMed: 3342669
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of COPD: 2025 Report. PDF
- Kitai T, Kohsaka S, Kato T, et al. JCS/JHFS 2025 Guideline on Diagnosis and Treatment of Heart Failure. Circulation Journal. 2025. doi: 10.1253/circj.CJ-25-0002 / PDF: Guideline
- Myhre PL, Berge K, Ørn S, et al. Changes in 6-min walk test is an independent predictor of death in chronic heart failure with reduced ejection fraction. Eur J Heart Fail. 2024. doi: 10.1002/ejhf.3391 / PubMed: 39058228
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



