排痰( Airway Clearance )を迷わず回すための標準プロトコル
排痰は「何を・どの順で・どこまでやるか」が曖昧だと、介入の質がブレて効果も記録も残りません。本記事では、 PT / OT / ST が病棟や外来で共有しやすいように、評価 → 手技選択 → 1 セッションの流れ → 記録までを “型”として整理します。
ポイントは、①安全の判断(中止基準)、②手技の選択基準( OK / NG )、③記録の最低限(再現性)の 3 つです。
呼吸リハの全体像から迷いを減らす
呼吸評価・介入の全体像へなぜ今、排痰プロトコルを“型”で作るのか
理由は 2 つあります。1 つ目は、咳嗽・喀痰の整理がガイドラインとして更新され、症状ベースでの評価・意思決定(フロー)の再整備が進んでいる点です。日本呼吸器学会は「咳嗽・喀痰の診療ガイドライン第 2 版 2025」を公開しており、関連情報も提示しています。
日本呼吸器学会:咳嗽・喀痰の診療ガイドライン第 2 版 2025(公開ページ) / 同:作成過程(パブリックコメント告知:2025-02-10)
2 つ目は、成人の気道クリアランス手技( ACT )について「どの手技が現場で使われ、何が期待できるか」が Statement として整理されてきた点です(気管支拡張症領域)。
ERS Statement(PubMed) / ERS Statement(DOI)
対象とゴール設定
排痰の対象は「痰が多い」だけではありません。痰を動かせない(移送障害)、咳で出せない(排出障害)、疲労で継続できない(耐久性)のどこが詰まっているかで、打ち手が変わります。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| ゴール | 指標(例) | 記録のコツ | 落とし穴 |
|---|---|---|---|
| 換気を保つ | SpO2 / 呼吸数 / 努力呼吸 | 開始前 → 直後 → 10 分後の 3 点 | 直後だけ良くても、 10 分後に悪化する |
| 痰を動かす | 聴診(湿性ラ音)/ 痰性状 / 咳の有無 | 「どの区域の音がどう変化したか」 | 量だけで評価し、区域の変化を見ない |
| 排出させる | ハフ/咳の有効性、喀出回数 | 「ハフ ○ 回で喀出 ○ 回」 | 深い咳だけで疲労し、逆に出なくなる |
まず安全管理:中止基準の“共通言語”を作る
排痰は「やっていいこと」より「やめる判断」が先です。以下はチームで共有しやすいように、病棟で使える中止・中断基準を早見にしています(施設ルールがあればそちら優先)。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 区分 | 中止・中断の目安 | その場でやること | 記録に残す一言 |
|---|---|---|---|
| 呼吸 | SpO2 低下が持続/呼吸困難の増悪/喘鳴の悪化 | 姿勢調整、休息、酸素条件の確認(指示系統へ) | 「介入中に SpO2 低下が持続したため中断」 |
| 循環 | 胸痛、冷汗、著明な動悸、顔面蒼白 | 中止、バイタル再測定、報告 | 「循環症状出現のため中止し報告」 |
| 神経 | 意識低下、強い不穏、失神前駆 | 安全確保、臥位、観察強化 | 「意識レベル変化を認め中止」 |
| その他 | 強い悪心・嘔吐、血痰の増悪 | 体位変更、誤嚥リスク評価、報告 | 「悪心(血痰)により中止」 |
排痰前の最小評価( 2 分で取る )
時間がない現場でも、最低限ここだけ取ると “次の一手” が決まりやすくなります。
- 痰:量(少 / 中 / 多)、性状(粘 / サラ)、色、出る時間帯
- 咳:自発咳の有無、連続咳で疲れるか、ハフが可能か
- 呼吸:SpO2 / 呼吸数 / 努力呼吸、会話可能か
- 聴診:左右差、区域、湿性ラ音の位置(「右下肺野外側」など)
- 体位耐性:側臥位・前傾・端座位が保てるか
関連:吸引が必要な場面と手順は 気道吸引の基本まとめ を先に押さえると、判断が早くなります。
手技の選び方:詰まりを 3 類型で見る
手技選択は “病名” ではなく、詰まりの位置で整理すると迷いが減ります。
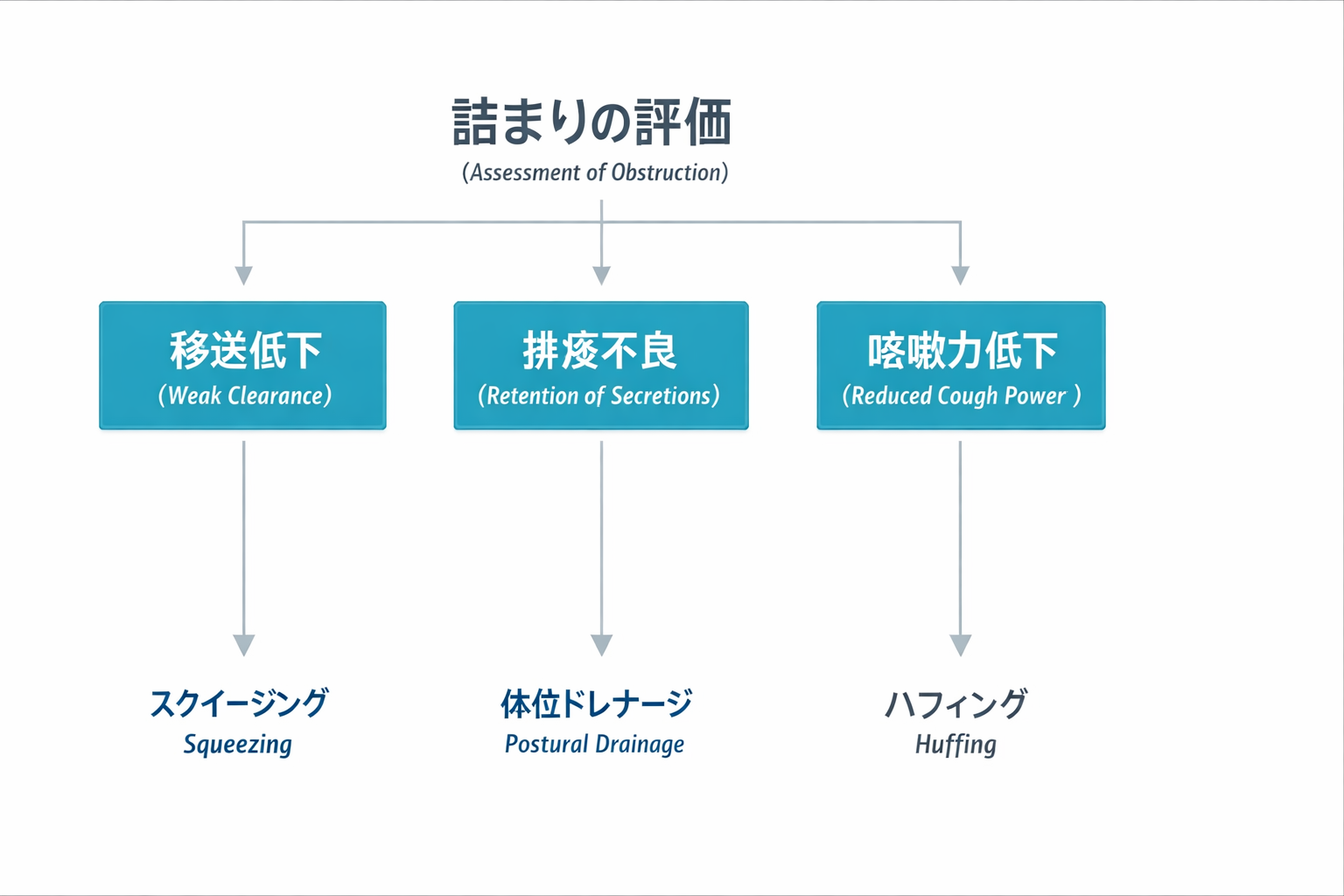
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 詰まり | サイン | 優先手技(例) | NG になりやすいこと |
|---|---|---|---|
| 移送障害(痰が末梢で動かない) | 湿性ラ音が局在/咳が空振り | 体位ドレナージ+呼吸介助、 ACBT の拡張パート | いきなり強い咳だけで疲労させる |
| 排出障害(動くが出せない) | 喉まで上がるが喀出できない | ハフ( FET )の練習、 PEP / O-PEP の併用 | 深い吸気 → 強咳の反復で息切れ増悪 |
| 咳力不足(筋力・神経筋) | 咳が弱い/痰で SpO2 が落ちる | 介助咳、必要なら MIE(適応は医師・施設基準) | 「本人の咳だけ」で押し切る |
ACBT は慢性呼吸器疾患を対象に系統的に整理され、短期的に喀出量や症状へ影響しうることが示されています。
系統的レビュー(PubMed) / ERS Statement(PubMed)
標準セッション( 10 〜 12 分 )の回し方
ここでは “時間が読める” ように、 1 セットを固定します。実施できたかどうかを記録しやすいのが利点です。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| フェーズ | 時間 | やること | 評価ポイント |
|---|---|---|---|
| 準備 | 1 分 | 体位調整(前傾 or 側臥位)+呼吸を整える | SpO2 / 呼吸数 / 苦痛の有無 |
| 拡張 | 3 分 | 胸郭拡張(ゆっくり吸って、止めずに吐く) | 湿性ラ音の変化、息切れ |
| 移送 | 3 分 | 体位維持+呼気を長め(必要なら PEP ) | 「喉に上がる感覚」が出るか |
| 排出 | 2 分 | ハフ( 2 〜 3 回 )→ 休息 → 咳 1 回 | 喀出の有無、疲労 |
| 再評価 | 1 〜 3 分 | 聴診+バイタル再確認 | 区域の音、 SpO2 の戻り |
記録テンプレ:これだけ書けば再現できる
排痰の記録は “頑張った” ではなく、再現性です。最低限、①介入前、②何をしたか、③介入後の変化、の 3 点を固定します。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 項目 | 書き方(例) | メモ |
|---|---|---|
| 前 | SpO2 94%( O2 1 L )、 RR 22 、右下肺野に湿性ラ音 | 条件(酸素)を必ず書く |
| 介入 | 前傾端座位で 10 分。拡張 3 分 → 呼気延長 3 分 → ハフ 3 回+咳 1 回 | “時間” と “回数” は武器 |
| 後 | 喀出 2 回。右下肺野の湿性ラ音が減少、 SpO2 96% に回復 | 区域の変化を 1 行で |
| 次回 | 同体位で継続。ハフのタイミングを介助して疲労軽減を狙う | “次の 1 工夫” を 1 つ |
現場の詰まりどころ:よくある失敗と修正
排痰は “やり方の差” で結果が変わります。下表は、病棟で起きやすい失敗を「最短の修正」まで落とし込んだものです。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| よくある失敗 | なぜ起きる | 修正(最短) | 記録に残す |
|---|---|---|---|
| 強い咳を連発させる | “出す=咳” と思い込み | ハフ → 休息 → 咳 1 回に制限 | 「咳回数を制限し疲労が軽減」 |
| 体位が決まらず時間切れ | 準備が介入に含まれていない | “準備 1 分” をセッション内に固定 | 「準備を 1 分に固定し実施率向上」 |
| 効果判定が曖昧 | 喀出量だけを見る | 聴診の区域+ SpO2 を 3 点測定 | 「右下肺野の音変化を記録」 |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. ハフ( FET )はどう教えると失敗しにくい?
「曇りガラスを拭く息」→「 2 回まで」→「休む」をセットにします。最初から大きくやると過換気や疲労で逆効果になりやすいので、小さく成功させてから強度を上げます。
Q2. 体位ドレナージは全員に必要?
必要性は “区域” で決まります。湿性ラ音が局在し、体位変換で音が動く・痰感が変わるなら有用です。一方で体位耐性が低い場合は、前傾座位や側臥位の範囲で安全に行います。
Q3. どのくらいの頻度でやる?
病棟では「 1 回の質」+「翌日も再現できる記録」が先です。まずは 10 〜 12 分の標準セッションを 1 日 1 回で回し、痰量や呼吸状態に応じて増減します(施設・診療方針を優先)。
Q4. うまく出ない日は何を優先する?
出ない日は “移送” が不足していることが多いので、咳を足すより先に、体位・呼気延長・拡張パートを丁寧にします。介入後に聴診の区域が変化していれば、方向性は合っています。
次の一手(行動)
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
無料チェックシートを確認する参考文献
- 日本呼吸器学会.咳嗽・喀痰の診療ガイドライン第 2 版 2025(公開ページ).2025.https://www.jrs.or.jp/…
- Herrero-Cortina B, et al. European Respiratory Society statement on airway clearance techniques in adults with bronchiectasis. Eur Respir J. 2023;62(1):2202053. doi: 10.1183/13993003.02053-2022
- Zisi D, Chryssanthopoulos C, Nanas S, Philippou A. The effectiveness of the active cycle of breathing technique in patients with chronic respiratory diseases: A systematic review. Heart Lung. 2022;53:89-98. PubMed: 35235877
著者情報
 rehabilikun(理学療法士)
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



