褥瘡の写真記録と創部計測は「比較できる形」で残すのが先です
褥瘡の写真記録で大切なのは、きれいに撮ることよりも、前回と今回を比べられる形で残すことです。写真だけが増えても、体位やタイミング、尺度の置き方が毎回ばらつくと、改善したのか悪化したのかを判断しにくくなります。現場では「撮っているのに共有しにくい」「申し送りでズレる」という詰まりが起こりやすく、ここを先に整えるだけで記録の質は大きく上がります。
この記事では、褥瘡写真をどう撮るかではなく、どうすればブレない比較記録になるかに絞って整理します。褥瘡予防の全体像から確認したい場合は 褥瘡予防の基本|評価→除圧→再評価 を先に見ると位置づけがつかみやすいです。
教育体制や記録の型に迷うときは、先に職場の“回る仕組み”も確認しておくと整理しやすいです。
写真は評価の代わりではなく、記録を補強する材料です
褥瘡の写真は、創の経過を視覚的に追いやすくし、申し送りや多職種共有を助ける材料になります。ただし、写真だけで深さや広がりを正確に判断できるとは限りません。周囲皮膚の状態、長径・短径・深さ、ポケットやトンネルの有無、除圧状況などは、写真とは別に文字でも残す必要があります。つまり、写真は「評価の代わり」ではなく、評価結果を見返しやすくする補助として使うのが基本です。
逆に言うと、写真に頼りすぎると判断がぶれます。たとえば、光の当たり方で発赤の見え方が変わったり、角度が違うだけで創縁の印象が変わったりします。改善しているように見えても、実際は体位や撮影条件が違うだけ、ということも少なくありません。だからこそ、写真・計測・所見の 3 点セットで残す運用が大切です。
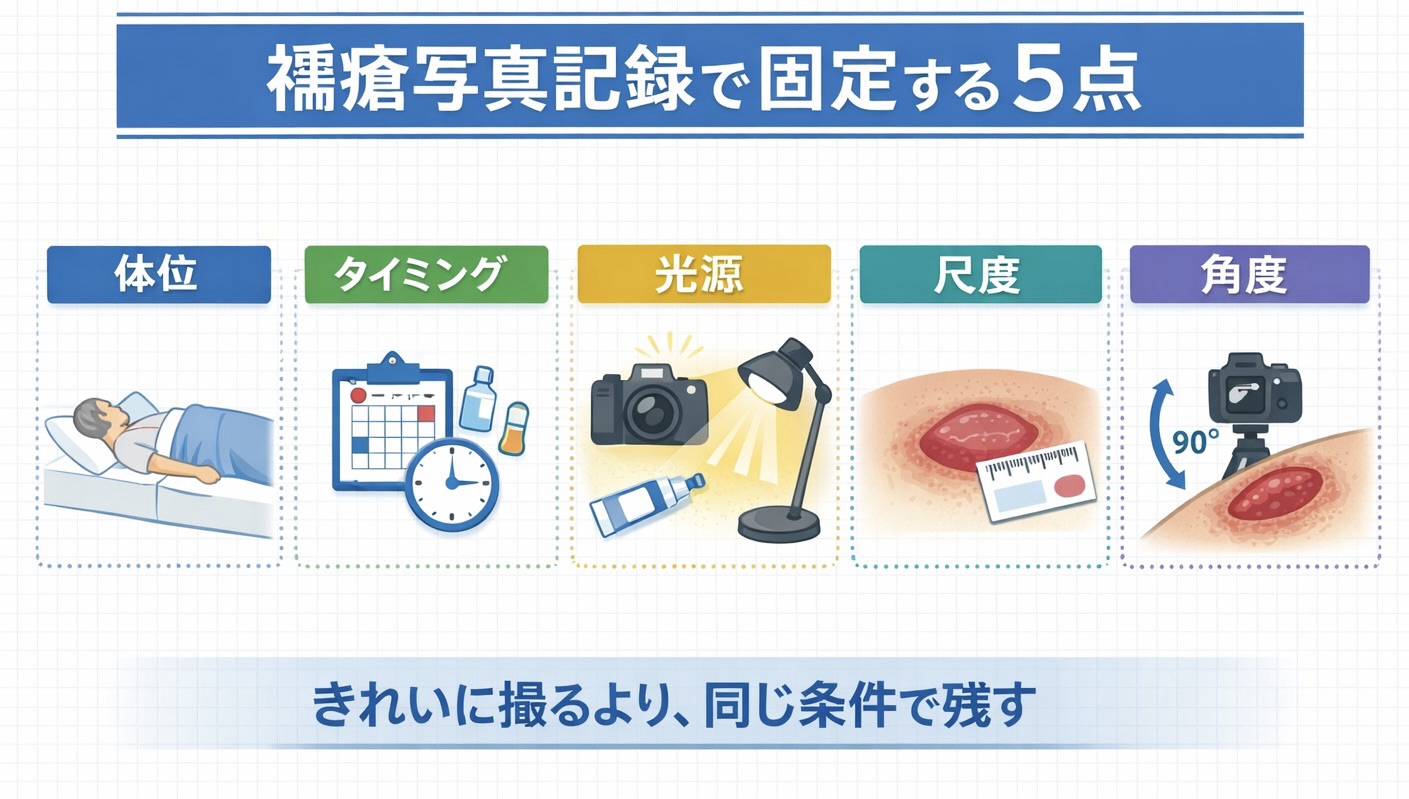
まず固定する 5 点|体位・タイミング・光源・尺度・角度
ブレない写真記録にするには、毎回の撮影条件をできるだけそろえることが最優先です。特に、体位、撮影タイミング、光源、尺度、角度の 5 点は、最初に施設内でそろえておくと運用が安定します。完璧な撮影機材がなくても、この 5 点がそろうだけで比較しやすさはかなり変わります。
ポイントは、「毎回同じにする」ことです。毎回ベストな条件を探すより、やや簡素でも同じ条件を再現できる方が、経過比較には向いています。病棟や在宅では環境が一定でないことも多いので、理想よりも再現性の高いルールを優先すると現場で回しやすくなります。
※スマホでは表を横スクロールできます。
| 項目 | そろえる内容 | ずれると起こること | 記録の残し方 |
|---|---|---|---|
| 体位 | 仰臥位、30° 側臥位、端座位などを固定する | 皮膚張力や見える範囲が変わり、比較しにくい | 「仰臥位」「右 30° 側臥位」など体位名を明記する |
| タイミング | 洗浄後・処置前など、毎回の前提をそろえる | 滲出液や付着物の量が変わり、創面の見え方がぶれる | 「洗浄後・処置前」で統一して書く |
| 光源 | 同じ部屋、同じ照明条件、同じ補助光を基本にする | 色味や陰影が変わり、発赤や壊死の印象がずれる | 病室内照明、処置室照明など簡単に残す |
| 尺度 | 同じ種類の尺度を創と同じ平面に置く | 大きさが正しく比較できない | 尺度あり/なし、定規の向きを記載する |
| 角度 | 創面に対してできるだけ直角に撮る | 遠近差で大きさや深さの印象が歪む | 正面、全景+近接の 2 枚など撮影パターンを固定する |
1.体位は「見えやすい」より「再現しやすい」を優先します
創部がよく見える体位を毎回探すと、かえって比較がぶれます。たとえば仙骨部なら仰臥位か 30° 側臥位、踵なら下腿支持を入れた仰臥位など、部位ごとに基本体位を決めておく方が実務向きです。写真だけでなく、長径・短径・深さも同じ体位で測ると、数値と画像の整合が取りやすくなります。
2.タイミングは「洗浄後・処置前」が合わせやすいです
洗浄前と洗浄後が混ざると、滲出液、付着物、創縁の見え方が変わります。最も運用しやすいのは、洗浄後・処置前でそろえる方法です。デブリードマン前後や新しいドレッシング貼付後の写真は、記録目的が違うため、通常の経過比較用とは分けて扱うと混乱しにくくなります。
3.光源は「毎回同じ場所・同じ向き」を目安にします
褥瘡写真では、色と陰影の再現が意外に大きく影響します。同じ病室でも窓側と廊下側で見え方が変わることがあります。機器が限られる現場では、「処置時は天井照明のみ」「補助ライトは使わない」など、簡単なルールで十分です。大切なのは、毎回ばらばらにしないことです。
4.尺度は創と同じ平面に、角度はできるだけ直角にします
尺度が創より浮いていたり、皮膚のカーブに沿って曲がったりすると、見た目の大きさがずれやすくなります。できるだけ創と同じ平面に置き、創に対して直角方向から撮ると、比較しやすい写真になります。全景写真と近接写真を分けて撮ると、部位の位置関係と細部の両方が残しやすくなります。
創部計測の基本|長径・短径・深さをどう測るか
写真だけでは、創が本当に縮んだのか、深さがどう変わったのかを判断しきれないことがあります。そのため、褥瘡の経過記録では、最低限長径・短径・深さを残しておくと比較が安定します。さらに必要に応じて、ポケットやトンネルの方向と長さを追加します。ここまでそろうと、写真を見返したときにも「どこが変わったか」を言語化しやすくなります。
計測では、毎回違う測り方をしないことが重要です。長径は最も長い方向、短径はその直交方向、深さは最深部という基本を固定しておくと、担当者が変わっても共有しやすくなります。測定値の意味を統一しておくことが、記録の再現性につながります。
長径・短径は「最大」と「直交」でそろえます
長径は創の最も長い方向、短径はそれに直交する最大幅でそろえると、前回比較がしやすくなります。部位によって創の向きは変わりますが、毎回「なんとなく横幅」を取ると数値がずれます。迷う場合は、最初に長径を決めてから、そこに直角の方向で短径を取る順番にすると安定します。
深さは最深部を残し、数値だけで判断しすぎないようにします
深さは創底の最も深い部分を確認して残します。ただし、深さだけが増減しても、それだけで悪化・改善を決めない方が安全です。壊死組織の状態、周囲皮膚、ずれ、除圧状況が変わると、見え方や測れ方も変わるためです。深さはあくまで「全体像の一部」として扱い、写真と所見を合わせて判断します。
ポケット・トンネルは方向も一緒に残します
褥瘡では、表面の開口部より皮膚の下で広がっていることがあります。こうした変化は、写真だけでは十分に伝わらないことが多いため、方向と長さを文字で残すことが重要です。時計法など施設で決めた方法を使い、頭側を 12 時に固定して共有すると、多職種間で再探索しやすくなります。ポケットの面積計算まで追いたい場合は、後続記事で詳しく扱うと整理しやすいです。
現場の詰まりどころ|写真はあるのに比較できない理由
褥瘡写真が比較しにくくなる原因は、撮影技術そのものよりも、運用のズレにあることが多いです。実際には、「毎回体位が違う」「処置前後が混ざる」「尺度がない」「担当ごとに撮る距離が違う」といった小さな差が積み重なって、経過判断を難しくしています。現場ではまず、このズレを減らすことが近道です。
特に新人指導では、「写真を撮る」ことを教えて終わりにせず、「何をそろえると比較しやすいか」までセットで伝えると、申し送りの質が上がります。数値だけ、写真だけ、所見だけのどれか 1 つに偏らず、写真・計測・所見を同時にそろえる発想が大切です。
※スマホでは表を横スクロールできます。
| よくある失敗 | 起きること | 先に決める対策 | 記録に残す項目 |
|---|---|---|---|
| 体位が毎回違う | 創の見え方や皮膚張力が変わる | 部位ごとの基本体位を決める | 体位、クッション配置 |
| 処置前と処置後が混ざる | 創面の見え方が変わり比較できない | 洗浄後・処置前で統一する | 洗浄前後、処置前後 |
| 尺度を置いていない | 大きさの共有が曖昧になる | 近接写真には尺度を入れる | 尺度あり/なし |
| 角度が斜め | 遠近差でサイズが歪む | 創に対して正面から撮る | 全景/近接の区別 |
| 写真だけで評価している | 深さやポケットの変化を見落とす | 長径・短径・深さを一緒に測る | cm 値、所見、次回条件 |
記録の書き方|写真+計測+一言所見の最小セット
褥瘡の記録は長文でなくても構いません。比較に必要な項目が抜けずに残ることの方が重要です。現場で回しやすい最小セットは、部位、体位、撮影タイミング、長径・短径・深さ、周囲皮膚、一言所見、次回もそろえる条件です。これだけでも、写真単独よりかなり共有しやすくなります。
「創の写真を保存した」で終わるのではなく、「どの条件で撮り、何を測り、次に何を比べるか」まで書くと、再評価の質が上がります。多職種共有では、所見を短くしてもよいので、条件を削らないことを優先してください。
※スマホでは表を横スクロールできます。
| 項目 | 記録例 | ポイント |
|---|---|---|
| 部位 | 仙骨部 | 左右や骨突出を含めて具体化する |
| 体位 | 左 30° 側臥位 | 次回も同条件で再現しやすい表現にする |
| タイミング | 洗浄後・処置前 | 前後関係を毎回そろえる |
| 写真条件 | 全景 1 枚、近接 1 枚、尺度あり | 尺度の有無を残す |
| 長径×短径 | 3.2 cm × 2.4 cm | 長径→短径の順で統一する |
| 深さ | 0.4 cm | 最深部を記録する |
| 周囲皮膚 | 軽度発赤、浸軟なし | 創だけでなく周囲も残す |
| 一言所見 | 前回比で開口部やや縮小、滲出液減少 | 変化を 1 行で言語化する |
| 次回もそろえる条件 | 同体位、洗浄後・処置前で再評価 | 比較条件を先に明文化しておく |
記録例
仙骨部。左 30° 側臥位、洗浄後・処置前に撮影。全景 1 枚、近接 1 枚、尺度あり。長径 3.2 cm、短径 2.4 cm、深さ 0.4 cm。周囲皮膚に軽度発赤あるが浸軟なし。前回比で開口部はやや縮小、滲出液は減少。次回も同体位・同タイミングで再評価する。
関連:採点や評価の全体像は DESIGN-R の P 測定|時計法と記録の型 もあわせて確認すると整理しやすいです。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
写真だけで褥瘡の深さや悪化を判断してよいですか?
写真だけで判断しきるのは避けた方が安全です。光源や角度で見え方は変わりますし、ポケットやトンネルの広がりは写真だけでは十分に伝わらないことがあります。長径・短径・深さ・周囲皮膚の所見を合わせて残し、写真はその補助として使うのが基本です。
毎回、尺度は入れた方がよいですか?
比較目的の近接写真では、できるだけ尺度を入れる方が共有しやすくなります。全景写真では部位の位置関係を優先し、近接写真で尺度を入れる 2 枚構成にすると運用しやすいです。尺度は創と同じ平面に置くことが大切です。
撮影はいつ行うのがよいですか?
施設内で条件をそろえやすいタイミングを先に決めるのが実務的です。迷う場合は、洗浄後・処置前で統一すると、創面の比較がしやすくなります。悪化時や大きな変化があったときは、定期撮影とは別に追加で残すと経過を追いやすくなります。
担当者が毎回違っても、比較できる記録にできますか?
できます。必要なのは、担当者を固定することより、体位、タイミング、尺度、角度、測定方法を固定することです。施設で「仙骨部は左 30° 側臥位・洗浄後・処置前・近接は尺度あり」などのルールを決めておくと、担当交代があってもブレが小さくなります。
次の一手
写真と計測の条件をそろえたら、次は「評価をどう言語化するか」に進むと、褥瘡管理の精度が上がります。
参考文献
- 創傷・褥瘡・熱傷ガイドライン策定委員会(褥瘡グループ). 創傷・褥瘡・熱傷ガイドライン(2023)―2. 褥瘡診療ガイドライン(第 3 版). 日皮会誌. 2023;133(12):2735-2797. PDF
- Department of Health, State Government of Victoria. Pressure injuries – Standardised care process. 2022. PDF
- Tees, Esk and Wear Valleys NHS Foundation Trust. Digital Wound Photography Procedure. 2024. PDF
- Institute of Medical Illustrators. IMI National Guidelines: Wound Management Photography. 2019. revised 2022. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



