認知症ケア加算に接続する「当日記録と再評価の型」
このページで答えるのは、認知症ケア加算の文脈で身体的拘束を実施した日に、何を記録し、どう再評価するかです。制度の総論を広く追うよりも、対象判定・当日記録・再評価の順番を固定したほうが、病棟運用は安定しやすくなります。
認知症ケア加算 1 / 2 / 3 の違いを網羅比較する記事ではありません。このページでは「実施した日に何を残すか」「次の判定へどうつなぐか」に絞り、A4 記録シート PDF とあわせて、現場でそのまま使いやすい形に整理します。
早見( 3 行フロー )
迷ったら「対象判定 → 当日記録 → 再評価」の順で回すと、現場の判断が揃います。
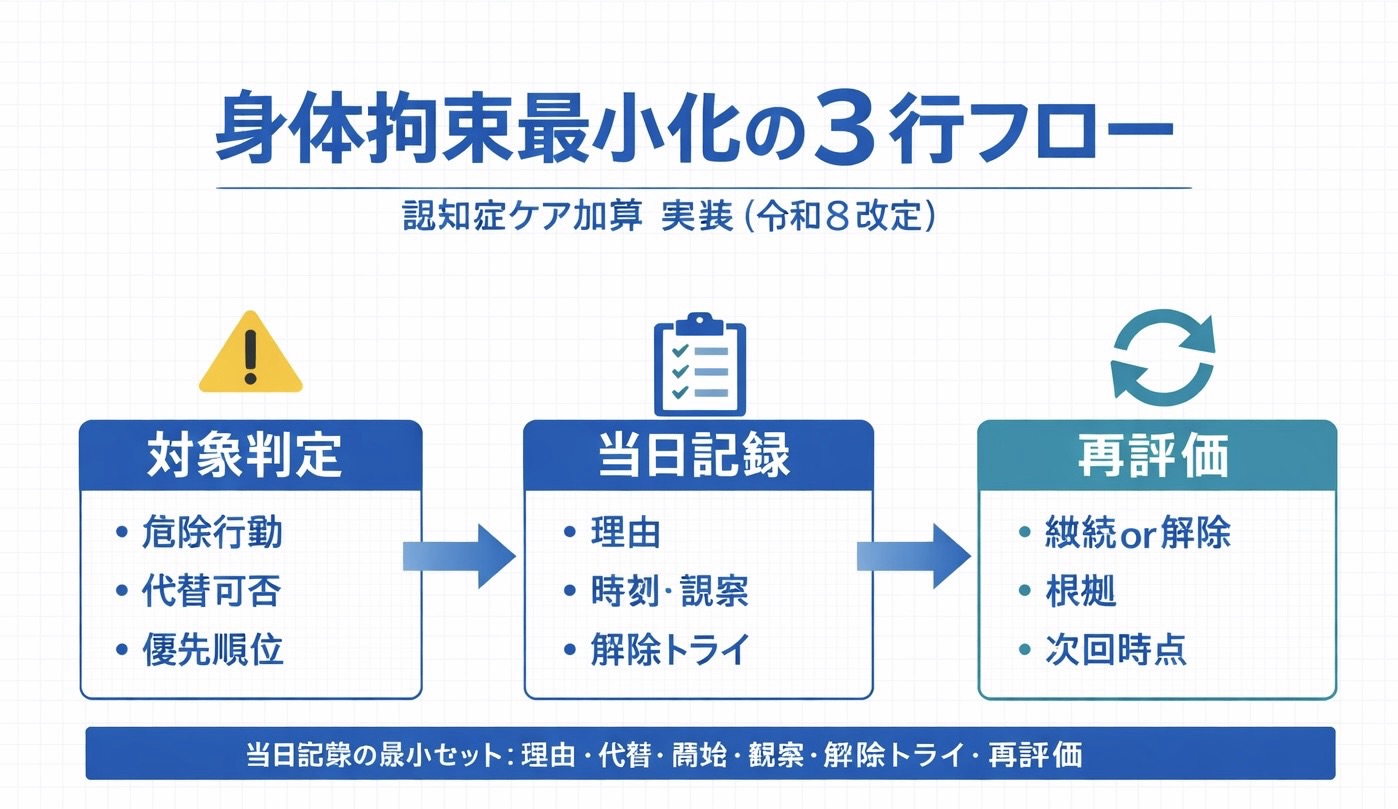
| 段階 | 現場で決めること | 記録で残すこと |
|---|---|---|
| 1. 対象判定 | 危険行動の内容、代替手段の実施可否、介入の優先順位 | 判断理由を 1 行で明記し、誰が見ても同じ解釈になる形にする |
| 2. 当日記録 | 開始時刻、観察項目、解除トライ条件 | 実施理由・代替手段・経過・共有先を時系列で残す |
| 3. 再評価 | 継続/解除の判断、次回評価時点 | 継続理由または解除根拠を簡潔に記録する |
このページで先に固定する 3 点
このページでは、改定の全体像よりも実施した日の運用をそろえる 3 点を先に押さえます。記録が弱くなりやすいのは、実施理由・経過・次回判定のつながりです。
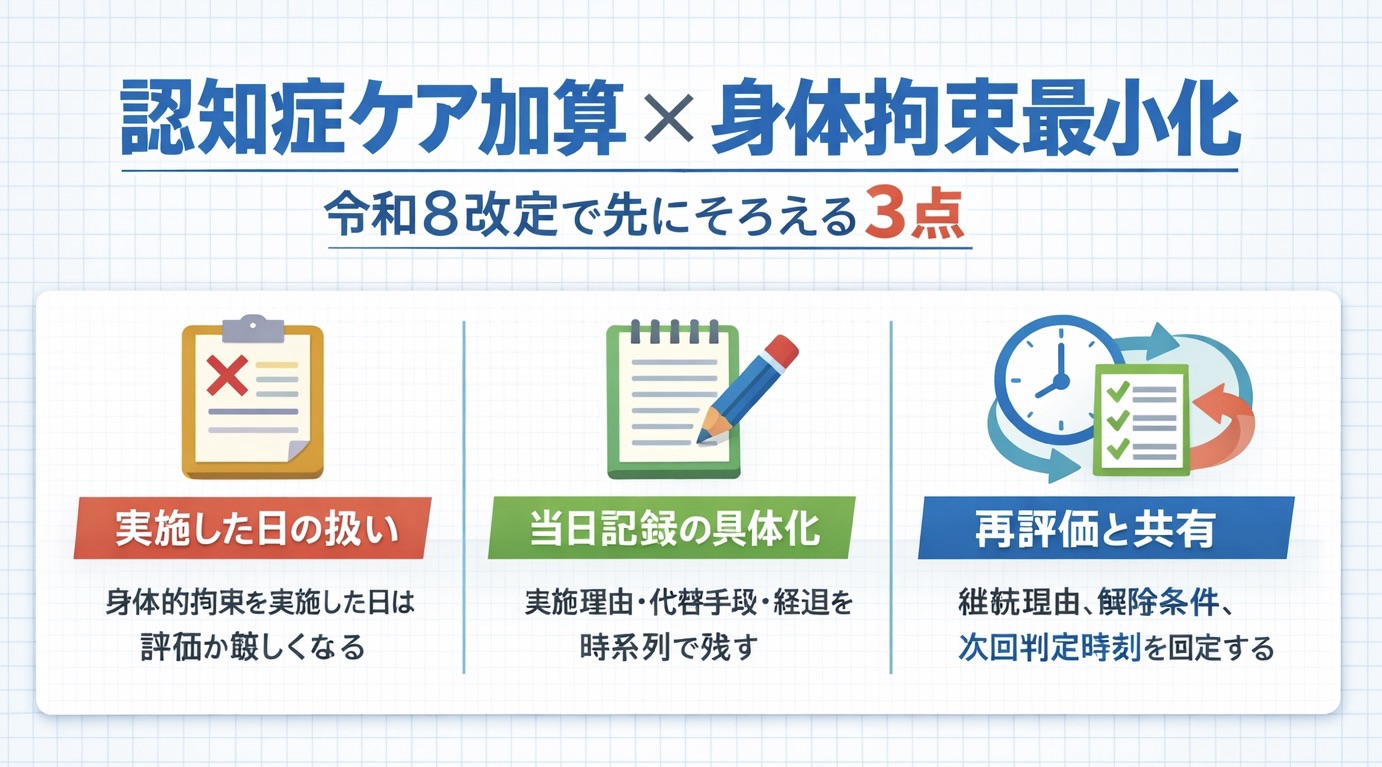
| 論点 | 先に見ること | 現場で固定したい型 |
|---|---|---|
| 実施理由 | 何が危険で、なぜ今必要だったか | 危険行動を具体語で書き、代替手段の結果まで当日中に残す |
| 経過観察 | どの間隔で何をみたか | 観察項目と時刻をそろえ、解除トライの条件を先に決める |
| 再評価 | 継続か解除か、次はいつ判定するか | 継続理由または解除根拠と、次回判定時刻をセットで残す |
A4 記録シート PDF
当日運用をそろえたいときは、下の A4 記録シートをそのまま使えます。赤旗確認 → 分類 → 最小評価 → 介入目標 → 再評価の流れに沿って書ける、5 分フロー型の 1 枚です。
記事内でプレビューする
当日記録と再評価の運用手順
身体拘束最小化は、担当者個人の工夫だけに依存すると続きません。病棟で回るように、対象判定 → 記録 → 共有 → 再評価を同じ順番で実施します。
当日記録の「最小セット」
当日は長文よりも、必要項目が抜けずに残るほうが重要です。まずは下の 6 点を 1 セットで揃えてください。
| 項目 | 最低限 書くこと | 監査・申し送りで効くポイント |
|---|---|---|
| 実施理由 | 危険行動(何が起きたか)+なぜ今必要か | 「不穏」だけで終わらせず、行動を具体化する |
| 代替手段 | 実施した代替と結果(成立/不成立) | 「検討した」ではなく「やった結果」を残す |
| 開始時刻 | 開始時刻、実施者、共有先 | 誰が見ても時系列が追える形にする |
| 観察項目 | 観察間隔、表情・体動・拒否・痛み等の要点 | 観察項目を固定すると担当者間の差が減る |
| 解除トライ | 解除条件(落ち着き/見守り可/環境調整成立)と実施時刻 | 「解除できる条件」を先に言語化しておく |
| 再評価 | 再評価時刻、継続/解除、根拠、次回判定時刻 | 惰性継続を防ぐため「次回時点」を必ず置く |
当日記録の OK / NG 比較
| 場面 | NG 記録(曖昧) | OK 記録(説明可能) |
|---|---|---|
| 実施理由 | 不穏のため実施 | 離床時に転倒高リスク行動あり。代替手段 A / B 実施も危険行動が継続したため、一時的に実施 |
| 経過観察 | 経過観察中 | 30 分ごとに表情・体動・拒否の有無を確認。17:30 に落ち着き、解除トライを実施 |
| 再評価 | 継続 | 解除トライ後に再び危険行動が出現。19:00 に再評価し、夜間は短時間継続。21:00 に再判定予定 |
次担当が迷わない「引き継ぎ 1 行」
引き継ぎは文章量より、次の判断が同じになる 1 行が効きます。下の型で揃えると運用が止まりません。
| 書く順番 | テンプレ | 例 |
|---|---|---|
| 1 → 2 → 3 | 危険行動(具体) → 代替の結果 → 次回判定時刻(条件) | 離床時に転倒高リスク行動あり。代替 A / B 不成立のため実施中。21:00 に解除トライ可否を再判定(見守り可なら解除) |
再評価トリガーの設計
| トリガー | 判断の目安 | 記録ポイント |
|---|---|---|
| 時間経過 | 一定時間ごとに解除可否を確認する | 評価時刻と判断理由を必ずセットで残す |
| 症状変化 | 不穏・痛み・眠気・せん妄徴候の変動 | 変化前後で観察項目を比較して記録する |
| 環境変化 | 人員配置、家族同席、時間帯の変化 | 環境調整で代替手段が成立したかを記録する |
当日運用で詰まりやすいポイント
よくある失敗は「制度は理解しているのに、当日記録と再評価の型が揃っていない」ことです。下の 3 点を先に直すと、説明と監査対応が楽になります。
よくある失敗(先に直す 3 つ)
| 失敗 | なぜ起きる? | 修正ポイント |
|---|---|---|
| 判定が人でブレる | 対象条件が文章化されていない | 対象優先順位と除外条件を 1 枚で共有する |
| 記録が抽象的 | 時系列で残す運用になっていない | 理由・代替・経過・再評価を 1 セットで記録する |
| 再評価が遅れる | トリガー設定が曖昧 | 時間・症状・環境変化の 3 トリガーを固定する |
回避手順(確定前に揃える 5 分チェック )
| チェック項目 | OK の基準 | 不足時の最小修正 |
|---|---|---|
| 対象判定を 1 行で説明できる | 危険行動が具体で、理由が一致する | 「何が危険か」を行動で書く |
| 当日記録が最小セットで揃う | 理由・代替・時刻・観察・解除トライ・再評価がある | 欠けた項目を 1 行で追記する |
| 再評価トリガーを共有している | 時間・症状・環境の 3 軸が使われている | 次回判定時刻を必ず置く |
| 引き継ぎ 1 行がある | 次担当が同じ判断になる文になっている | テンプレ(危険行動→代替→次回判定)で書き直す |
| 記録の置き場所が固定 | 誰でも同じ場所に追記できる | 置き場所と記載者を決める |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 既存の「認知症ケア加算 1 / 2 / 3 比較」記事と何が違いますか?
比較記事は制度区分の整理が中心です。本記事は、認知症ケア加算の文脈で、身体的拘束を実施した日の記録と再評価をそろえることに限定しています。区分確認は比較記事、当日運用の固定は本記事、という使い分けがおすすめです。
Q2. 先に整えるべきは点数確認ですか、記録運用ですか?
まずは記録運用です。点数は後から確認できますが、対象判定・代替手段・時系列・再評価の型がないと、実施した日の説明が弱くなります。
Q3. 記録で最低限そろえたいのはどこですか?
実施理由、代替手段の結果、開始時刻、観察項目、解除トライ、再評価時刻、次回判定時刻です。とくに「次回いつ判定するか」を抜かないことが、惰性継続の予防につながります。
Q4. 記録シート PDF はどの場面で使うとよいですか?
病棟で判定・共有の順番をそろえたいときに向いています。特に「実施理由は書けるが、再評価や引き継ぎが弱い」と感じる場面で使うと、流れを固定しやすくなります。
次の一手
- 全体像を押さえる:身体拘束最小化の親記事
- すぐ実装に寄せる:認知症ケアチーム記録テンプレ
参考資料(一次情報)
- 厚生労働省.令和 8 年度診療報酬改定の概要 6. 入院(共通事項).
- 厚生労働省.令和 8 年度診療報酬改定の概要【医科全体版】.
- 厚生労働省.令和 8 年 3 月 5 日 保医発 0305 第 7 号.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



