呼吸評価の基本|最初の 60 秒で「危険度」と「次の一手」を決める
呼吸評価は、検査がそろう前でも「いま危ないか」「何が起きていそうか」「次に何を確認するか」を整理するためのベッドサイド技術です。結論からいうと、最初は危険サイン → IPPA → SpO2 / RR → 介入反応の順番を固定すると、初学者でも判断と申し送りがぶれにくくなります。
このページで答えるのは、ベッドサイドで最初に何を見るか、どう記録すると再評価につながるかです。一方で、呼吸リハ全体の評価項目の選び方や、 6 MWT ・息切れ尺度の細かな比較までは深掘りしません。独自価値は、観察の順番と A4 記録シートを同じ流れでそろえられることです。
評価の型は、個人の努力だけでなく学べる環境でも差が出ます
今の職場で教育体制がない、相談相手がいない、教材や見本に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
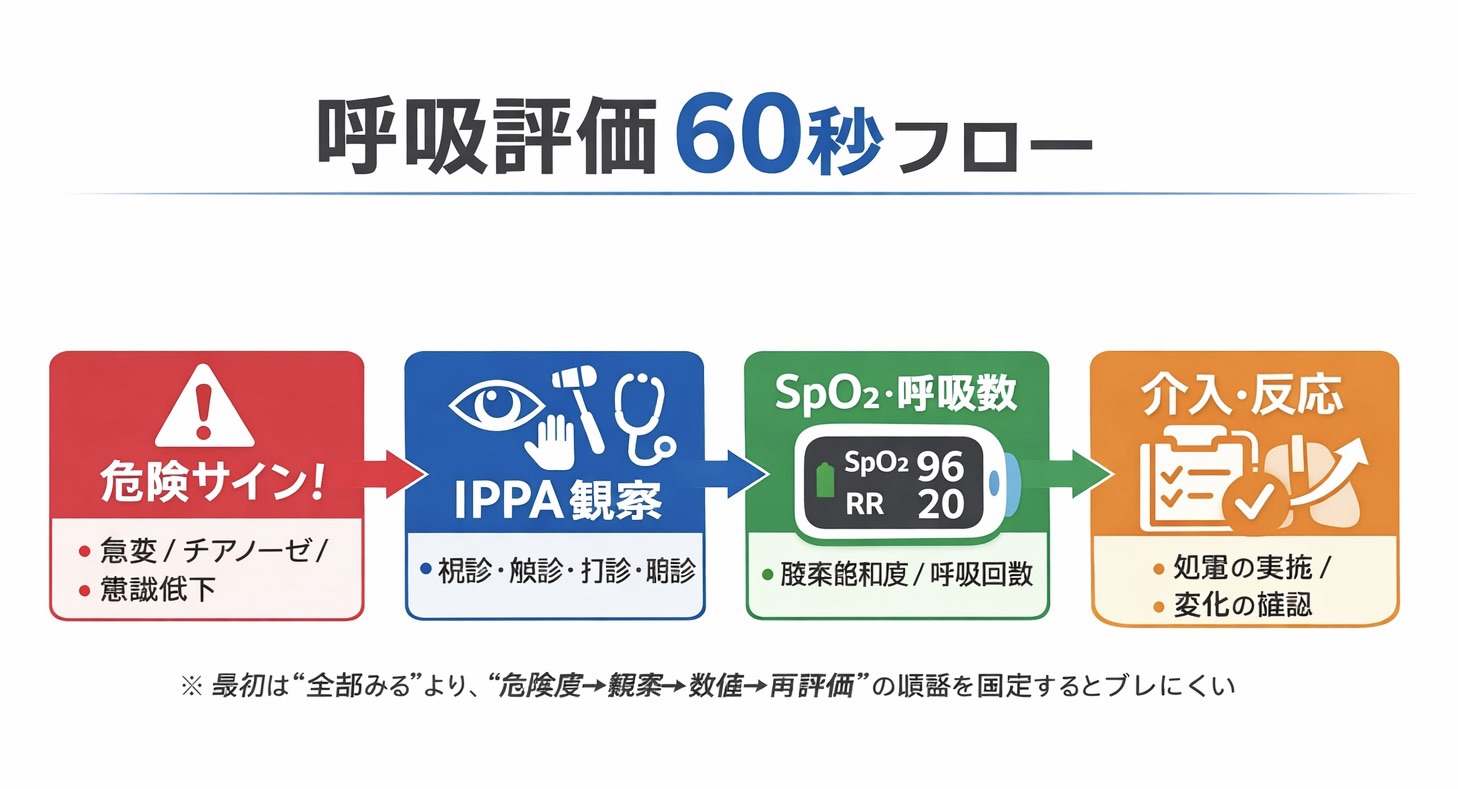
まずは 60 秒で回す:呼吸評価のクイックフロー
最初の 1 分は、深掘りよりも危険度の層別化を優先します。会話困難、チアノーゼ、意識変化、強い努力呼吸、急な SpO2 低下があれば、評価を増やすより先に共有・酸素・体位・モニタリング強化を考えます。
※スマホでは表を左右にスクロールできます。
| 順番 | 見る / 聞く | 記録(最低限) | 次の一手 |
|---|---|---|---|
| ①危険サイン | 会話困難、チアノーゼ、意識変化、冷汗、強い努力呼吸 | 所見+発症時刻 | 共有・酸素・体位・中止判断 |
| ②数える | 呼吸数( RR )、呼吸パターン、左右差 | RR、努力呼吸の有無 | IPPA に進む |
| ③測る | SpO2、脈拍、血圧、体温(可能なら) | SpO2、脈拍、酸素条件 | 前後比較の基準にする |
| ④聞く | 聴診(部位・左右差・副雑音) | 部位+音の種類 | 分泌物 / 無気肺 / 気道狭窄の方向性 |
問診は「呼吸困難の型」と「痰の情報」を短く取る
問診は長く聞くことより、増悪因子と変化のきっかけを押さえることが大切です。安静時か労作時か、体位で変わるか、いつから悪化したかを先に確認すると、次に見るべき所見が絞れます。
痰は、量・粘稠度・色・自力で出せるかを短く聞きます。胸痛、発熱、誤嚥エピソード、既往( COPD ・喘息・心不全など)も合わせて確認すると、身体所見の読み違いが減ります。
視診:呼吸パターンと努力呼吸を先に押さえる
視診は「呼吸の仕事量」をみるパートです。肩の挙上、胸鎖乳突筋の緊張、陥没呼吸、鼻翼呼吸、腹部奇異性運動があれば、換気負荷が高いサインです。まずは努力呼吸の有無と胸郭運動の左右差を取りこぼさないようにします。
体位で変化するかも重要です。座位で楽になる、側臥位で悪化する、寝返りで咳が出るなどは、換気血流や分泌物の影響を考えるヒントになります。
※スマホでは表を左右にスクロールできます。
| 観察ポイント | 所見例 | 示唆 | 次の確認 |
|---|---|---|---|
| 努力呼吸 | 肩挙上、陥没、鼻翼呼吸、腹部奇異性運動 | 換気負荷↑、疲労リスク | RR、SpO2、聴診、離床可否 |
| 左右差 | 片側の胸郭運動が小さい | 無気肺、胸水、気胸など | 打診、聴診の左右比較 |
| 体位で変化 | 座位で改善、側臥位で悪化 | 換気血流、分泌物、疼痛 | 体位調整、排痰の反応確認 |
触診:胸郭運動と疼痛で「換気の入り」をみる
触診は、胸郭が実際に動いているか、左右差が一貫しているかを確認するために使います。上部・中部・下部で胸郭運動をみると、浅い呼吸なのか、片側だけ入りが悪いのかが分かりやすくなります。
疼痛の有無も重要です。痛みが強いと浅速呼吸になりやすく、咳嗽や深呼吸が弱くなって分泌物が残りやすくなります。絶対値より、同条件で毎回同じ場所を触って変化を追えるかを優先します。
打診:濁音と鼓音で「空気と液体」の方向性をつける
打診は、左右差があるときに方向性をつけるのに役立ちます。濁音なら胸水や無気肺、鼓音なら過膨張や気胸などを疑う材料になります。上から下へ左右交互に、同じ部位・同じ強さで比べるのが基本です。
ただし、打診だけで断定はしません。視診・触診・聴診で一致するかをみて、必要なら画像や医師評価につなげます。「方向性をつける手段」と考えると、使いやすくなります。
聴診:まず「大分類」で書き、次に部位と変化を足す
聴診は、細かい音名を増やすよりも、何の音か( crackles / wheeze / pleural rub )、どこで聞こえるか、吸気 / 呼気のどちらで強いか、体位や排痰で変わるかを固定して書く方が共有しやすくなります。
たとえば「右下肺野の吸気終末に crackles」「両側呼気で wheeze」「体位調整後に右下肺野の crackles 減弱」のように、部位と変化を添えるだけで申し送りの質が上がります。
※スマホでは表を左右にスクロールできます。
| 音の例 | 典型的な特徴 | 示唆 | 再評価の観点 |
|---|---|---|---|
| Crackles | 吸気で断続的、細 / 粗で表現 | 分泌物、無気肺、間質性変化など | 体位 / 排痰で減るか |
| Wheeze | 連続性、高調、呼気で増えやすい | 気道狭窄、攣縮、分泌物 | 吸入、呼気延長、咳嗽後の変化 |
| Pleural rub | ギシギシ、呼吸に一致 | 胸膜の炎症など | 疼痛、呼吸パターンの変化 |
客観指標:SpO2 と RR は「介入前後」で並べる
呼吸評価で最も実用的なのは、SpO2 と RR を介入前後で同条件比較することです。体位変更、咳介助、排痰、離床、酸素流量変更の前後で、SpO2 / RR / 努力呼吸 / 聴診所見を同じ順番で残すと、「効いた介入」と「効かなかった介入」が見えます。
酸素投与中は、数値だけでなく空気吸入か、何 L / 分か、どのデバイスかまでセットで記録します。目標 SpO2 は疾患背景で変わるため、院内ルールと主治医指示を優先してください。
現場の詰まりどころ:呼吸評価がブレる原因は「順番」より「固定不足」です
呼吸評価が安定しない原因は、知識不足よりも記録の型がないことが多いです。特に、聴診部位が毎回違う、酸素条件を書かない、体位を書かない、再評価時刻がばらつく、の 4 つで比較が壊れやすくなります。
よくある失敗
※スマホでは表を左右にスクロールできます。
| ありがちな NG | 何が起きるか | OK の直し方 | 記録に残す一言 |
|---|---|---|---|
| SpO2 だけを追う | 努力呼吸や換気負荷の悪化を見逃す | RR、呼吸パターン、意識もセットでみる | SpO2 / RR / 努力呼吸を併記 |
| 聴診部位が毎回違う | 変化に見えて比較不能になる | 前面 / 側面 / 背面の 4〜 6 点を固定 | 聴診点固定で再評価 |
| 酸素条件や体位を書かない | 前後比較の意味が薄れる | 空気吸入 / 酸素流量 / 体位を毎回残す | 座位・鼻カヌラ 2 L / 分で評価 |
回避手順
迷ったら、次の 3 点に戻します。①危険サインを先に外す、②聴診点と記録順を固定する、③介入前後で SpO2 / RR / 所見を同条件で並べる、です。これだけで申し送りの再現性はかなり上がります。
特に新人教育では、音の細分類を急ぐよりも、大分類で書く → 部位を書く → 変化を書くの順でそろえる方が、チーム全体で運用しやすくなります。
配布 PDF:呼吸評価 初回記録シート( A4 ・印刷用)
ベッドサイドで「観察 → 所見 → 介入反応」を同じ順番で残せるように、 A4 印刷用の記録シートを用意しました。印刷してそのまま使えます。
PDF をこのページでプレビューする
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
RR はいつ数えるのが正確ですか?
原則は安静時です。会話や移動直後は上がりやすいため、可能なら 30〜 60 秒で数え、体位・酸素条件も一緒に記録します。介入前後を比べるときは「同じ条件」をそろえることが最優先です。
SpO2 が下がったとき、まず何を確認しますか?
センサー位置、末梢冷感、体動、爪など測定条件を確認し、そのあと RR ・努力呼吸・意識の変化を見ます。酸素投与中なら流量・デバイスのずれ、体位、痰の貯留(聴診)まで合わせて評価します。
聴診が苦手で、記録が曖昧になります
音の名前を増やすより、「大分類で書く」「部位を書く」「吸気 / 呼気どちらで強いかを書く」「体位や排痰で変化するかを書く」の 4 点で十分に伝わります。まずは聴診点を固定してください。
医師・看護へは何を短く共有すればいいですか?
最低限は、①何が起きたか(例: SpO2 低下、努力呼吸増強)、②いつからか、③今の条件(体位・酸素条件)、④関連所見( RR 、聴診、痰)、⑤何をしたかとその反応、の 5 点です。 SBAR のように短くそろえると通りやすくなります。
次の一手
呼吸評価は、「たくさん見る」よりも「同じ順番で比べる」方が現場で回ります。まずは聴診点、酸素条件、体位、再評価時刻をそろえ、前後比較できる形に戻してください。
次に読むなら、全体の順番を整理する総論ページと、息切れの追跡指標を決めるページの 2 本がつながりやすいです。
参考文献
- O’Driscoll BR, Howard LS, Earis J, Mak V. British Thoracic Society Guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017;72(Suppl 1):ii1-ii90. doi: 10.1136/thoraxjnl-2016-209729
- Sarkar M, Madabhavi I, Niranjan N, Dogra M. Auscultation of the respiratory system. Ann Thorac Med. 2015;10(3):158-168. doi: 10.4103/1817-1737.160831
- Pasterkamp H, Brand PLP, Everard M, Garcia-Marcos L, Melbye H, Priftis KN. Towards the standardisation of lung sound nomenclature. Eur Respir J. 2016;47(3):724-732. doi: 10.1183/13993003.01132-2015
- Melbye H, Garcia-Marcos L, Brand P, et al. Wheezes, crackles and rhonchi: simplifying description of lung sounds increases the agreement on their classification. BMJ Open Respir Res. 2016;3(1):e000136. doi: 10.1136/bmjresp-2016-000136
- Maitre B, Similowski T, Derenne JP. Physical examination of the adult patient with respiratory diseases: inspection and palpation. Eur Respir J. 1995;8(9):1584-1593. doi: 10.1183/09031936.95.08091584
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下