片麻痺上肢の作業療法評価|FMA・ARAT・WMFT・巧緻性テストを“迷わず組む”プロトコル
片麻痺上肢の評価は、スケール名を知っているだけだと「結局 ROM・筋力で終わる」「点数は取ったが作業につながらない」「再評価がブレる」で止まりがちです。本記事は、脳卒中の片麻痺上肢を対象に、①何を優先して ②どう組み合わせて ③どう記録して説明するかを、OT の実務で回る形に固定します。
ゴールは、点数(機能・活動)→作業(更衣・食事・書字など)→次の介入までを 1 本の線でつなぎ、カンファや引き継ぎで“説明できる評価”にすることです。
同ジャンル回遊(最短導線):まず「選定(比較)」→「OT の順番」→「作業観察(各論)」の順に辿ると迷いが減ります。
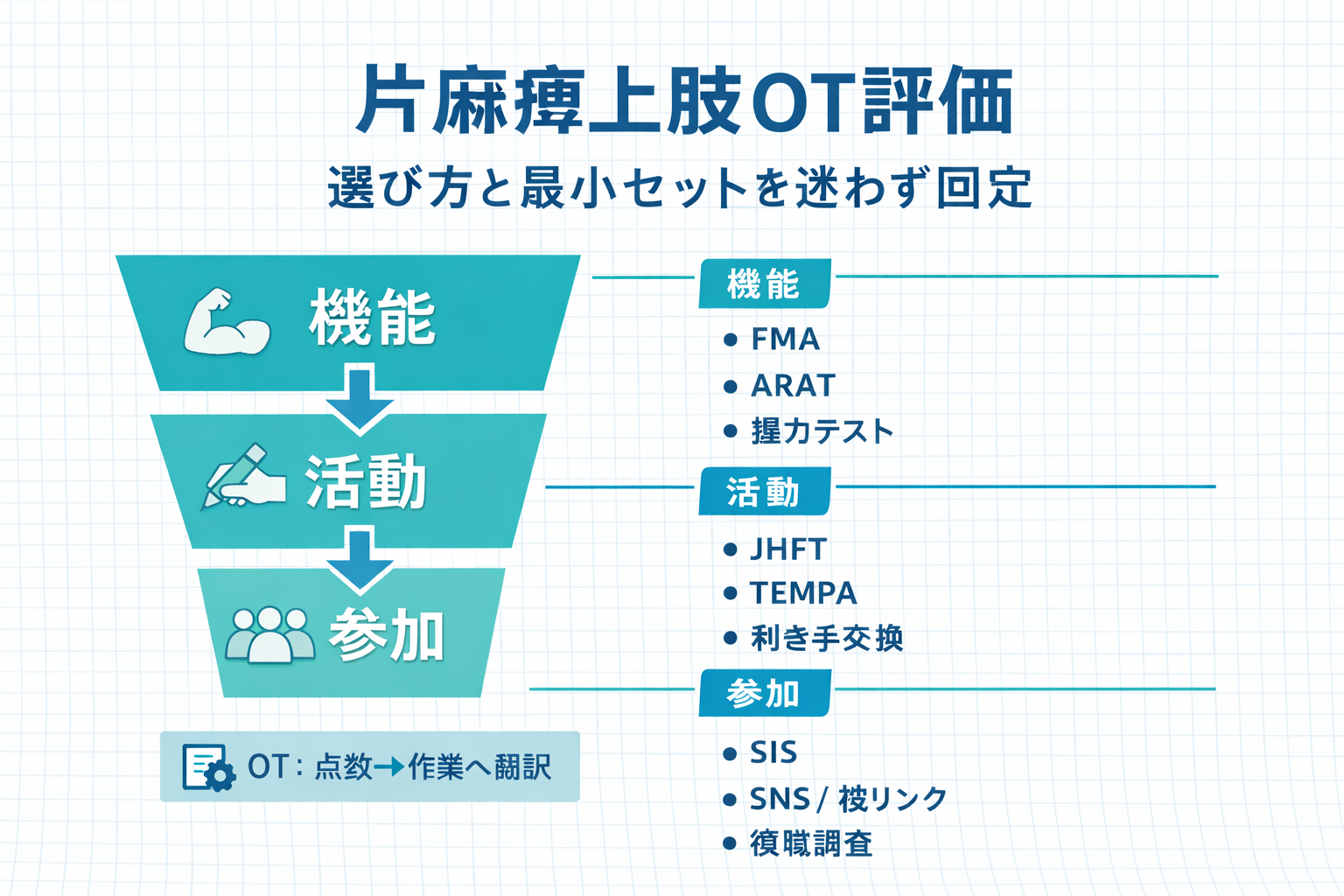
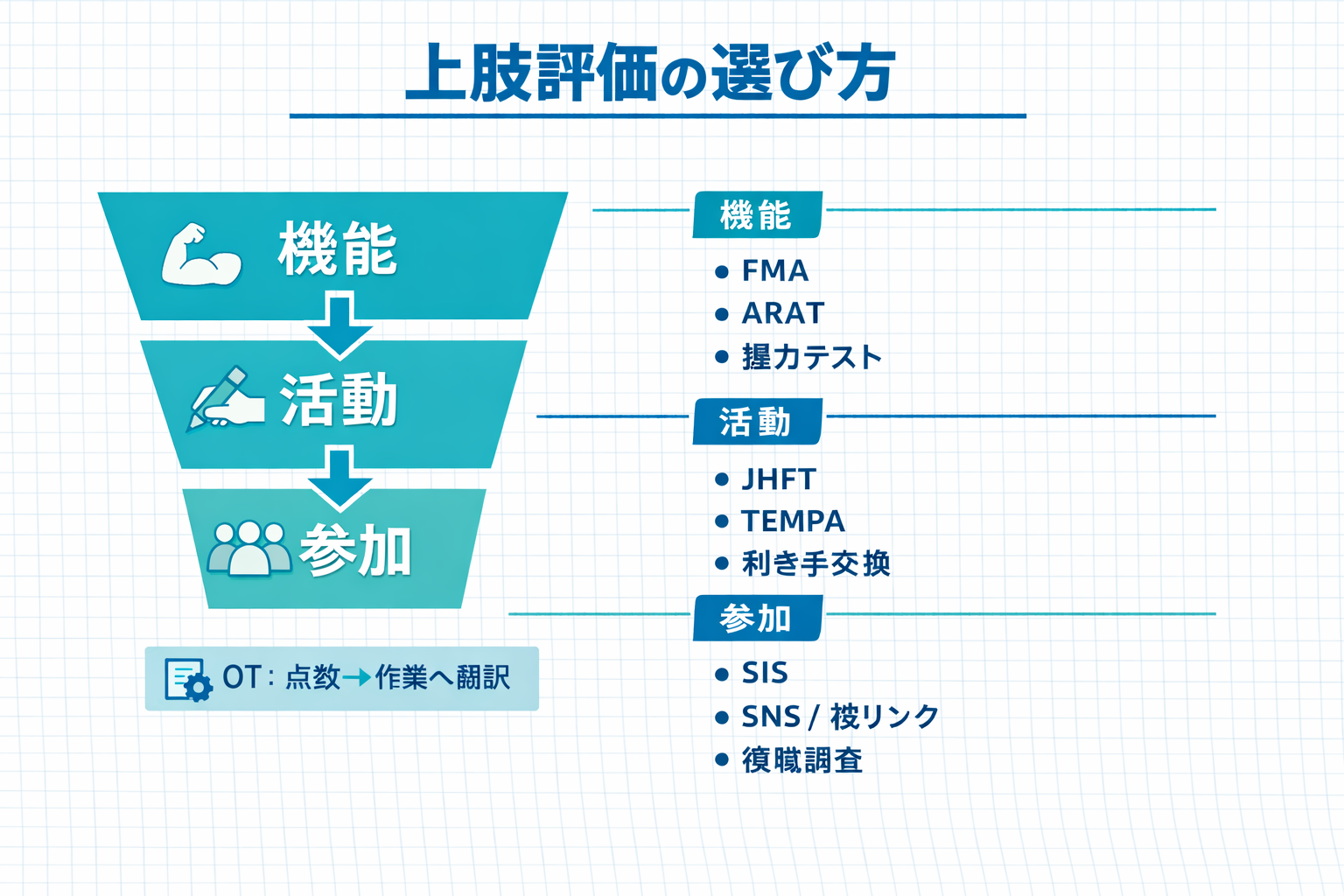
上肢評価ハブ(使い分け・比較表)を開く全体像|“機能→活動→参加”のどこを測るかで、選ぶスケールが決まる
片麻痺上肢は、同じ「麻痺」でも、①運動麻痺(随意性・分離)、②物品操作(把持・つまみ・到達)、③巧緻性(速さ・正確さ・両手協調)、さらに④日常で実際に使えているかで課題が分かれます。最初に「いま意思決定に必要な層」を決めると、評価が増えすぎません。
OT では、点数を作業(更衣・食事・書字・家事・復職課題)へ翻訳して共有する必要があります。したがって、機能だけでも、作業観察だけでも不十分で、症例のフェーズに応じて“最小セット”を組むのが現実的です。
※以下の表は横にスクロールできます。
| 層 | 知りたいこと | 代表スケール例 | OT の“次の判断” |
|---|---|---|---|
| 機能(運動麻痺) | 随意性の回復段階/分離の出方 | FMA-UE(+必要なら BRS) | “回復を追うか/代償を強めるか”の見通し |
| 活動(物品操作) | 把持・つまみ・到達の実用度 | ARAT/WMFT | “どの動作を伸ばすと作業が変わるか”の特定 |
| 巧緻性(速度・精度) | 指先操作の速さ/左右差/両手協調 | NHPT/Purdue Pegboard | 書字・ボタン・スマホなど“細かい作業”の予測 |
| 作業(実生活での使用) | 実際に日常で使えているか/条件は何か | 作業観察(更衣・食事等)+生活課題 | 環境調整・道具・手順・片手戦略の意思決定 |
5 分で回す|初期評価の “型”(選定→実施→記録→再評価)
忙しい現場ほど、評価は「増やす」より“止まらない型”が重要です。以下を施設基準として固定すると、担当交代や新人教育でもブレが減ります。
- 目的を 1 行で固定:例)「更衣(上衣)で麻痺手が“支える”までを狙う」
- 層を決める:機能(FMA)を追うのか/活動(ARAT・WMFT)を追うのか/巧緻性(NHPT 等)を足すのか
- 最小セットを選ぶ:下の表から 2〜3 本に絞る(最初から全部は測らない)
- 条件固定:姿勢・用具・合図・例外ルール(無効扱い)を記録欄に残す
- “点数→作業”を 1 行で書く(カンファで説明できる形にする)
- 再評価タイミングを固定:例)入院時/ 2 週/ 4 週/退院前(病棟ルールに合わせて)
主要スケールの使い分け|迷ったら「機能+活動」を押さえ、必要なら巧緻性を足す
FMA-UE は “回復段階(麻痺の質)” を追うのに強く、ARAT・WMFT は “課題遂行(操作能力)” の変化を追うのに強いのが基本です。巧緻性(NHPT・Purdue)は、細かな手作業や復職などの意思決定で効いてきます。
| スケール | 強いポイント | 向くフェーズ | “次の一手”に変換するコツ |
|---|---|---|---|
| FMA-UE | 運動麻痺の回復段階(随意性・分離) | 急性期〜回復期 | 「回復を追う領域」と「代償で回す領域」を切り分ける |
| ARAT | 把持・つまみ・粗大動作=作業に近い | 回復期〜生活期 | 改善したサブテストを“更衣・食事・整容”の課題へ直結 |
| WMFT | 時間(速度)+質(FAS)で変化が見えやすい | 回復期〜生活期 | “時短できた課題”を、実生活の手順・環境調整に落とす |
| NHPT | 指先の速さ・左右差(秒) | 回復期〜生活期 | 書字・ボタン・スマホ操作へ“速度の壁”を推測 |
| Purdue | 両手協調・系列動作(復職に効く) | 回復期〜生活期 | 職務課題の“内訳(片手/両手/順序)”に翻訳して説明 |
フェーズ別|“最小セット”の作り方(急性期/回復期/生活期)
最初からフルセットで測るより、フェーズ×ゴールで 2〜3 本に絞り、同条件で再評価する方が、結果としてアウトカムが追いやすくなります。
| フェーズ | まずの目的 | 最小セット(例) | 再評価のコツ |
|---|---|---|---|
| 急性期 | 安全管理+回復ポテンシャルの把握 | FMA-UE(必要部位)+ ROM/痛み・浮腫(条件固定) | “測れない理由”を残す(疲労・疼痛・注意) |
| 回復期 | 機能回復と実用手の見極め | FMA-UE +(ARAT or WMFT)+必要なら NHPT | 点数の変化を“作業の変化”で 1 行補足 |
| 生活期 | 維持・代償・片手戦略/環境調整 | ARAT or WMFT +(NHPT/Purdue)+作業観察 | 「できる条件/できない条件」を固定して追う |
記録の型|点数を “作業に翻訳” して、次の介入に接続する
上肢評価がカンファで弱くなる原因は、点数が生活課題の言葉になっていないことです。点数を取ったら、以下の 3 点だけは同じフォーマットで残すと説明が一気にラクになります。
| 書く項目 | 例 | 意図 |
|---|---|---|
| ①点数(条件つき) | ARAT:つまみが改善(条件:座位・前腕支持あり) | 比較の土台を崩さない |
| ②観察(何がボトルネックか) | 指腹の接触が浅く、物品が回る(前腕回内保持が弱い) | 介入仮説を共有できる |
| ③次の一手(作業へ) | ボタン留め:大径→小径へ段階付け、固定具で成功回数を確保 | 点数が “計画” になる |
巧緻性テスト(NHPT/Purdue)は、セットアップがズレると値が崩れます。条件固定と例外ルール(無効扱い)を先に決めたい場合は、運用プロトコル側も参照してください:NHPT・Purdue Pegboard 運用プロトコル
現場の詰まりどころ|“選定ミス”より先に、条件ズレと翻訳不足で詰まる
よくある失敗(OT の上肢評価で起きやすい “ズレ” )
| NG(よくある失敗) | 起きる理由 | 対策 | 記録ポイント |
|---|---|---|---|
| FMA だけで完結してしまう | 機能は追えるが、作業の変化が説明しづらい | 回復期以降は ARAT/WMFT を 1 本足す | 「点数→作業」を 1 行で残す |
| 再評価で条件がズレる | 姿勢・用具・合図・疲労が毎回違う | セットアップを施設基準で固定 | 姿勢/支持/測定者/例外ルール |
| 点数と ADL が一致しない=評価が無意味と誤解 | 代償・環境・利き手交換で ADL は成立する | “できる条件”を特定して記録 | 道具/手順/姿勢/片手戦略 |
| OT と PT の評価が重複して噛み合わない | 目的(作業 vs 体幹・歩行協調)が混ざる | PT:姿勢・移動/OT:手としての実用度+作業翻訳 | “役割分担の 1 行”を記録に残す |
回避の手順/チェック(この順でやると止まりにくい)
- 目的を 1 行化(作業名まで書く)
- 層を決める(機能/活動/巧緻性/作業観察)
- 最小セットを 2〜3 本に絞る
- 条件固定(姿勢・支持・合図・例外ルール)
- 点数→作業の 1 行を必ず残す
- 再評価時点を固定し、同条件で追う
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.時間がありません。最優先で入れる 2 本は?
A.迷ったら、機能(FMA-UE)+活動(ARAT か WMFT のどちらか 1 本)を押さえます。巧緻性(NHPT/Purdue)は「書字・ボタン・復職」など細かな作業の意思決定が必要なときに追加すると、最小セットのまま強度が上がります。
Q2.点数は良くなったのに ADL が変わりません。
A.多くは、環境・手順・代償の条件がボトルネックです。点数の変化に対して「どの条件ならできるか/できないか」を記録し、作業の中で成功回数(反復)を増やす設計に落とすと、ADL の変化が出やすくなります。
Q3.ARAT と WMFT はどちらを選べばいいですか?
A.作業に近いタスクで “できる/できない” を見たいなら ARAT、速度と質(FAS)で変化を追いたいなら WMFT が向きます。施設の教育や再評価の回しやすさ(用具・時間)で、どちらか 1 本を“標準化”するのが現場では強いです。
Q4.巧緻性テスト(NHPT/Purdue)はいつ入れますか?
A.更衣や食事が回ってきた後に、「書字・ボタン・スマホ・復職」など細かな手作業の意思決定が必要になったタイミングが目安です。値は条件ズレに弱いので、セットアップと例外ルールを固定して追うのが前提です。
Q5.OT と PT の上肢評価が重複します。どう分けますか?
A.PT が姿勢・移動・歩行中の協調や基礎的な可動性を見ているなら、OT は手としての実用度(操作能力)と具体的な作業での使い方に寄せると噛み合います。記録に「PT は〇〇、OT は〇〇」と 1 行残すだけでもカンファが整います。
次の一手|運用を整える→共有の型→環境の詰まりも点検
- 運用を整える:上肢評価の使い分け(最小セット+比較表)
- 共有の型を作る:巧緻性テストの条件固定(NHPT・Purdue)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
無料チェックシートで職場環境を見える化チェック後に「続ける/変える」の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。PT キャリアナビ
参考文献
- Fugl-Meyer AR, Jääskö L, Leyman I, et al. The post-stroke hemiplegic patient. 1. A method for evaluation of physical performance. Scand J Rehabil Med. 1975;7(1):13-31.
- Lyle RC. A performance test for assessment of upper limb function in physical rehabilitation treatment and research. Int J Rehabil Res. 1981;4(4):483-492. DOI: 10.1097/00004356-198112000-00001
- Wolf SL, Catlin PA, Ellis M, et al. Assessing Wolf Motor Function Test as outcome measure for research in patients after stroke. Stroke. 2001;32(7):1635-1639. DOI: 10.1161/01.STR.32.7.1635
- Mathiowetz V, Weber K, Kashman N, et al. Adult norms for the Nine Hole Peg Test of finger dexterity. Occup Ther J Res. 1985;5(1):24-38.
- Tiffin J, Asher EJ. The Purdue Pegboard: norms and studies of reliability and validity. J Appl Psychol. 1948;32(3):234-247. DOI: 10.1037/h0061266
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下