体位交換は何時間おき?30° 側臥位の間隔の決め方
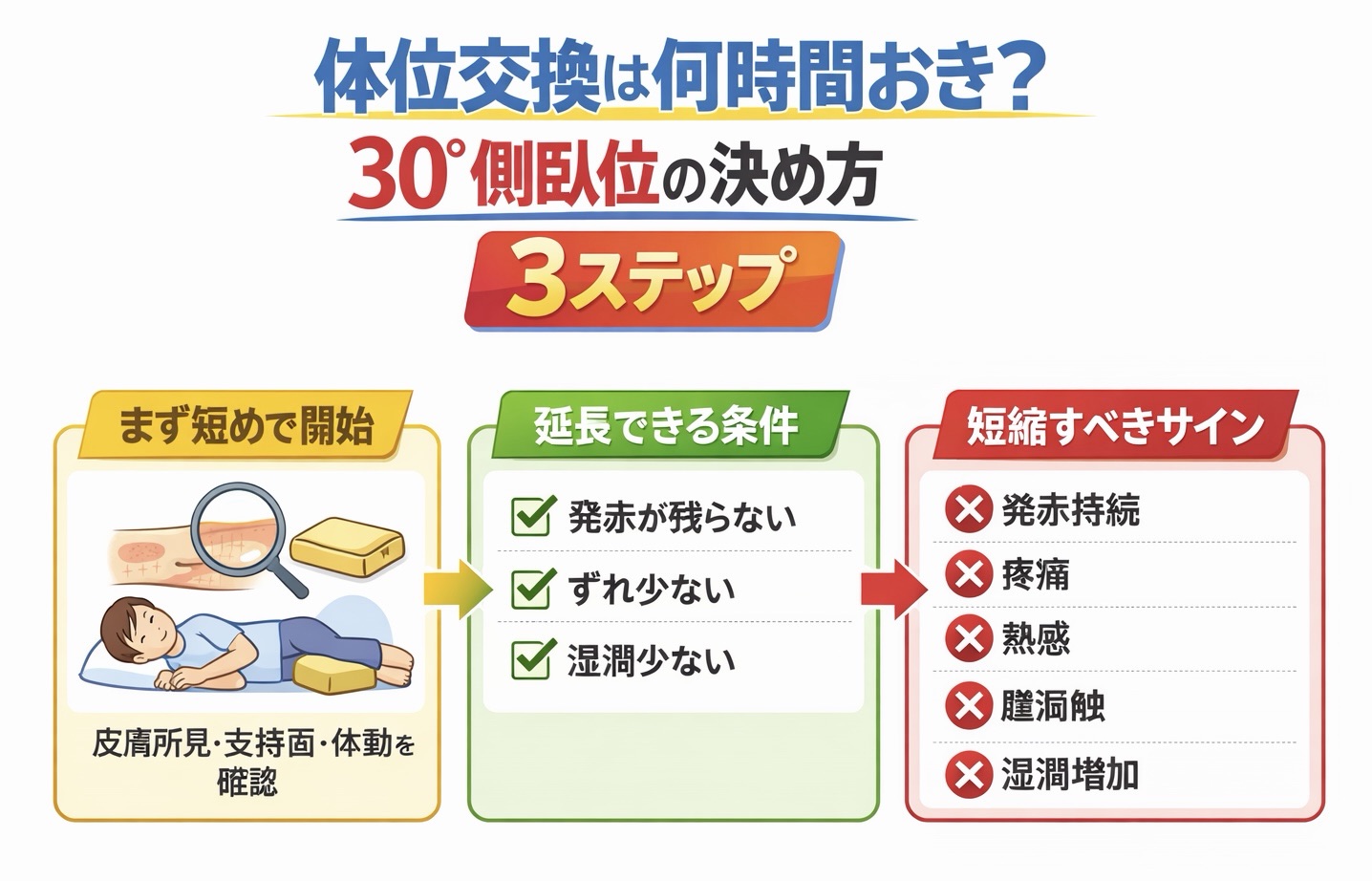
褥瘡(床ずれ)予防で迷いやすいのは、「 2 時間おきで固定していいのか?」です。結論は、間隔は一律ではなく、皮膚所見 × 支持面 × 体動で決めるのが実務的です。まず短めで始め、問題がなければ 1 段階ずつ延長し、悪化サインがあれば短縮します。
このページで答えることは、30° 側臥位を前提に、初期設定の目安・延長 / 短縮の判断・夜間運用・記録の残し方です。答えないことは、30° 側臥位そのものの細かな作り方や、支持面選定の総論全体です。
PDF を開く(印刷用)
現場でそのまま使えるように、体位交換ログ(30° 側臥位)を A4 PDF にまとめました。間隔決定・皮膚確認・申し送りを 1 枚で共有したいときに使えます。
プレビュー(タップで表示)
結論:短めで始め、皮膚所見で延長・短縮する
体位交換は「何時間おき」を先に固定するより、皮膚所見(発赤の持続・痛み・熱感)/支持面(マットレス)/体動をそろえてから間隔を設定すると、ブレずに回せます。最初は安全側で始め、問題がなければ段階的に延長します。
運用の基本形は、① 初期設定 → ② 24〜72 時間で皮膚所見を確認 → ③ 条件がそろえば 1 段階だけ延長です。夜間だけ延長する場合も、皮膚・湿潤・姿勢保持の条件をそろえてから試行します。
5 分で決めるフロー(現場用)
- 皮膚:骨突出部に「発赤が消えない/痛い/硬い/熱い」がないか
- 支持面:標準マットか、高機能マットか
- 体動:自力体動が少ないか、時々あるか、頻回か
- 初期は短めで 24〜48 時間運用し、皮膚所見で調整する
- 延長は 1 段階ずつ(例: 2 → 3 時間、 3 → 4 時間)にする
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 状況 | 初期の目安 | 延長の条件 | 短縮のサイン | 再評価の頻度 |
|---|---|---|---|---|
| 高リスク(体動ほぼなし/骨突出が強い/湿潤が多い など) | 2 時間以内から開始 | 皮膚所見が安定し、湿潤とずれがコントロールできる | 発赤が持続、疼痛、硬結、熱感、びらん | 毎シフト |
| 中等度(体動少〜時々、支持面は一定) | 2〜3 時間 | 48〜72 時間問題なし → 3〜4 時間へ試行 | 赤みが消えにくい、ずれが多い、踵が当たる | 毎日 |
| 低リスク(体動あり、皮膚所見が安定) | 3〜4 時間 | 夜間負担が大きい場合は条件付きで調整 | 新規の発赤・痛み、湿潤、姿勢崩れ | 毎日 |
30° 側臥位が軸になる理由(90° を避ける)
30° 側臥位は、大転子に直圧が集中しにくく、接触面を広げやすいのが利点です。90° の側臥位は大転子へ荷重が集中しやすいため、床上での褥瘡予防では使いどころを選びます。
作り方のコツ(最小セット)
- 肩〜骨盤を一体で少し回旋させ、骨盤だけが倒れないようにする
- 背部にウェッジ / 枕を入れて保持し、戻りを防ぐ
- 膝の間・足関節まわりにクッションを入れて骨突出同士の接触を避ける
- 踵は常にオフロード(浮かす / プロテクタ)
- 頭側挙上は必要最小限にし、ずれが増えるなら滑り対策をセットで行う
夜間はどうする?(負担と安全の折り合い)
夜間は「回せない」が詰まりどころになりやすいです。夜間だけ延長する場合は、条件(皮膚・湿潤・姿勢保持)をそろえてから試行します。
- 皮膚所見が安定している(発赤が残らない / 痛みが強くない)
- 姿勢が保持でき、ずれが少ない
- 湿潤(汗・失禁)がコントロールできる
- 踵オフロードが徹底できている
逆に、発熱・発汗・下痢・失禁増加・鎮静・循環不安定などがある日は、夜間も短めに戻すほうが安全です。
間隔を延長できる条件/短縮すべきサイン
体位交換は延長の可否を感覚で決めると破綻します。皮膚所見でルール化すると、チームでそろえやすくなります。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 判断 | 皮膚所見 | 姿勢・ずれ | 微小気候(汗 / 失禁) | 次のアクション |
|---|---|---|---|---|
| 延長してよい(試行) | 発赤が残らない / 痛みが強くない | 姿勢が保持でき、ずれが少ない | 湿潤が少なく、皮膚が保てる | 1 段階だけ延長 → 24〜48 時間で再評価 |
| 維持(据え置き) | 境界の赤みが出るが消える | 体位保持に工夫が必要 | 時々湿潤がある | 支持面・クッション配置を修正し、間隔は据え置き |
| 短縮すべき | 発赤が持続 / 疼痛 / 硬結 / 熱感 | ずれが多い、踵が当たる | 汗・失禁で湿潤が続く | 短縮+原因(支持面 / ずれ / 湿潤)を同時に潰す |
現場の詰まりどころ/よくある失敗(OK / NG 早見)
体位交換が回らないときは、「間隔」だけを頑張ると崩れます。まずは 延長・短縮の判断表 と FAQ を確認し、30° 側臥位そのものの保持が不安定な場合は 30° 側臥位ポジショニングの手順と記録 で支持点をそろえると戻しやすいです。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| NG(起きがち) | 何が起きる? | OK(修正) | 確認ポイント |
|---|---|---|---|
| 90° 側臥位で大転子に直圧 | 大転子部の発赤・痛みが出やすい | 30° 側臥位で保持(背部にウェッジ) | 大転子が当たり続けていない |
| 頭側挙上が高く、滑ってずれる | 仙骨部のずれ・剪断が増える | 必要最小限の挙上+滑り対策をセットで実施 | 骨盤が前に落ちていない |
| 踵が当たったまま | 踵の褥瘡リスクが残る | 踵オフロードを常時化する | 踵が浮いている |
| 汗・失禁で湿潤が続く | 皮膚バリアが落ち、悪化しやすい | 交換頻度・通気・パッド選定で湿潤を減らす | ふやけ(浸軟)が減っている |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
体位交換は結局「 2 時間おき 」が正解ですか?
一律固定が正解、とは言いにくいです。皮膚所見・支持面・体動をそろえて「短めで開始 → 状態が良ければ段階的に延長」が実務的です。
夜間だけ 3〜4 時間に延長していいですか?
皮膚所見が安定し、姿勢保持ができ、湿潤がコントロールできる条件がそろうなら試行余地はあります。発熱・発汗・失禁増加などがある日は短めに戻す判断が必要です。
30° 側臥位がうまく保持できません
「回旋させる」より「保持する」がポイントです。背部にウェッジ / 枕を入れ、肩〜骨盤を一体で少し回旋させて戻りを防ぎます。膝間・足関節まわりのクッションもセットで入れてください。
発赤が消えません。まず何を疑いますか?
① 直圧(大転子・仙骨・踵)、② ずれ(滑り込み)、③ 湿潤(汗・失禁)を順に疑うのが早いです。間隔短縮と同時に原因を 1 つずつ潰すと再発を減らせます。
記録は何を残せば最低限回りますか?
最低限は「時刻・体位・踵オフロード・皮膚所見」の 4 点です。余裕があれば、クッション位置と対応(配置変更など)も残すと次シフトが迷いません。
次の一手(迷ったらここへ)
参考文献
- Gillespie BM, Walker RM, Latimer SL, Thalib L, Whitty JA, McInnes E, Chaboyer WP. Repositioning for pressure injury prevention in adults. Cochrane Database Syst Rev. 2020;6:CD009958. doi: 10.1002/14651858.CD009958.pub3(PubMed: 32484259)
- Yap TL, Horn SD, Sharkey PD, Zheng T, Bergstrom N, Jones TS, Colon-Emeric C. Effect of Varying Repositioning Frequency on Pressure Injury Prevention in Nursing Home Residents: TEAM-UP Trial Results. Adv Skin Wound Care. 2022;35(6):315-325. doi: 10.1097/01.ASW.0000817840.68588.04(PubMed: 35051978)
- International Guideline. Repositioning. Guideline page
- NICE. Pressure ulcers. Quality statement 5: Advice on repositioning. NICE(QS89)
- 日本褥瘡学会. 褥瘡の予防について. JSPU
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



