ポリファーマシー対策チェックリスト| PT が拾う危険サインと共有の型
結論:ポリファーマシー対応で PT が最初にそろえるべきなのは、薬の知識を広く暗記することではなく、転倒・せん妄・起立時症状・過鎮静・排泄変化を同じ順番で拾い、いつから悪くなったかを短く共有できる型です。ポリファーマシーは「薬が多いこと」そのものではなく、有害事象や服薬困難につながる状態を含めて考えます。
このページで答えるのは、PT が多剤併用症例で危険サインを拾い、SBAR で共有し、24〜72 時間で再評価する順番です。いっぽうで、個別薬剤の中止・減量判断や処方設計までは扱いません。原因の断定より先に、薬剤起因性イベントを見逃さず、連携の入口をそろえることに役割を絞ります。
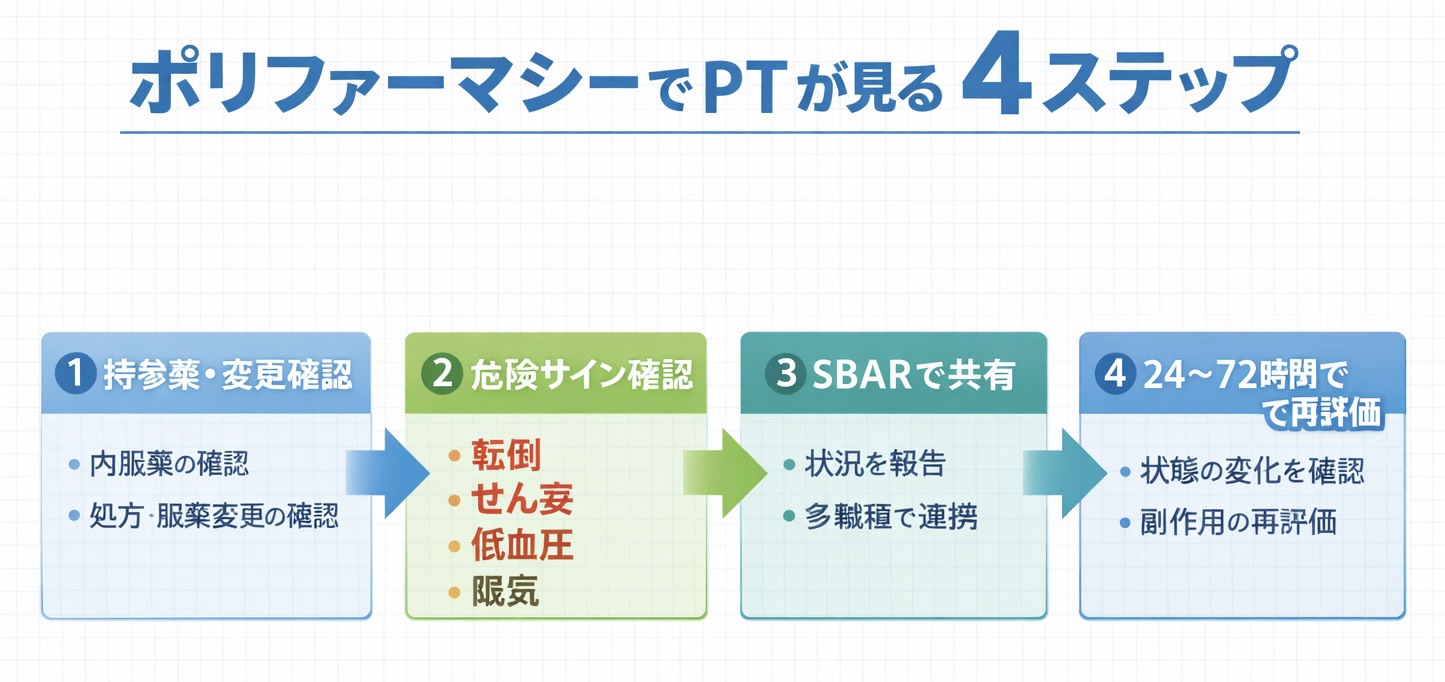
まず 60 秒で確認する「拾い上げ」チェック
最初に必要なのは、全部の薬効を覚えることではありません。処方変更の有無 → 目の前の症状 → バイタルと機能変化の順で見れば、共有の精度が上がります。スマホでは表を横スクロールできます。
| 確認 | 見るポイント | 当てはまるときの次アクション |
|---|---|---|
| 薬剤数 | 目安として 5 剤以上。頓用・ OTC ・サプリも含めて把握する | 「何を飲んでいるか」だけでなく、「何が抜けているか」も確認する |
| 直近 1〜2 週の変更 | 追加・増量・減量・中止、服薬時刻の変更、退院後の切り替え | 「いつから」「変更後に何が起きたか」を時系列で記録する |
| 転倒・ふらつき | 最近の転倒、立ちくらみ、歩行の不安定化、反応低下 | 起立性低血圧や過鎮静を疑い、症状と場面をセットで共有する |
| せん妄・眠気 | 日内変動、注意散漫、夜間不穏、昼夜逆転、訓練中の覚醒低下 | 睡眠薬・抗不安薬・抗精神病薬などを念頭に早めに共有する |
| 排泄・嚥下 | 尿閉、便秘、口渇、嚥下低下、痰の増加 | 抗コリン作用や鎮静の影響を疑い、活動量とのつながりで整理する |
| 低血糖・脱水 | 冷汗、ふるえ、ぼーっとする、食事量低下、下痢、発熱、水分不足 | 糖尿病薬・利尿薬などを想定し、食事・水分・バイタルと一緒に共有する |
今日すぐ止めて共有したい「赤旗」
医学的な中止判断は医師が行いますが、PT はその判断に必要な情報をそろえる役割を持てます。以下は、その場で介入を一旦止めて共有したいサインです。スマホでは表を横スクロールできます。
| 赤旗 | 現場で見えるサイン | PT のその場対応 |
|---|---|---|
| 明らかな過鎮静 | 呼名反応低下、会話成立しにくい、呼吸が浅い、反応が遅い | 介入を中断し、覚醒レベルと呼吸状態を共有する |
| 新規のせん妄 | 急な不穏、注意障害、日内変動、見当識の崩れ | 急性発症かどうか、便秘・尿閉・脱水の有無も添えて共有する |
| 症候性の起立性低血圧 | 立位でふらつき、眼前暗黒感、前失神、支持増加 | 安静へ戻し、体位ごとの症状と血圧変化を整理して共有する |
| 転倒後の状態変化 | 歩容の急変、疼痛増悪、認知の悪化、離床拒否 | 転倒時刻・状況・その後の変化をまとめて共有する |
| 低血糖が疑われる症状 | 冷汗、ふるえ、強い眠気、見当識低下 | 介入を止め、食事や服薬タイミングとあわせて共有する |
薬剤クラス別: PT が拾いやすい「薬剤起因性イベント」
「薬名を暗記」より、症状 → 疑うクラス → 共有の順が実務的です。ここでは “ よく当たる ” パターンだけに絞ります。スマホでは表を横スクロールできます。
| 臨床で見える変化 | 疑う薬剤クラス(例) | PT の観察・確認ポイント | 共有の要点 |
|---|---|---|---|
| ふらつき/転倒が増えた | 睡眠薬・抗不安薬( BZRA )、抗精神病薬、抗うつ薬、抗てんかん薬、オピオイド、降圧薬、利尿薬 | 転倒の時刻・状況、起立時症状、歩行時の注意低下、服薬タイミング | 「いつから」「何が変わった後に」起きたかを時系列でまとめる |
| せん妄/日内変動/不穏 | 抗コリン作用のある薬、 BZRA 、抗精神病薬、オピオイド など | 新規か、夜間優位か、便秘・尿閉・感染・脱水の併存 | 非薬物因子も一緒に挙げると共有が通りやすい |
| 立ちくらみ/失神 | 降圧薬、利尿薬、 α 遮断薬、硝酸薬 など | 臥位 → 座位 → 立位の症状変化、水分摂取、追加直後かどうか | 起立時症状の再現性と、変更後発症かどうかをセットで伝える |
| 尿閉/便秘/口渇 | 抗コリン作用のある薬、抗ヒスタミン薬、三環系抗うつ薬 など | 排尿・排便頻度、腹部膨満、口渇、嚥下の変化 | 「排泄の変化 → 活動量低下」の流れで共有する |
| 強い眠気/反応低下 | BZRA、オピオイド、抗精神病薬、抗てんかん薬 など | 訓練中の覚醒レベル、注意維持、呼吸状態、会話成立 | 転倒・誤嚥・呼吸抑制など安全面を先に共有する |
持参薬確認 → 共有 → 介入 → 再評価: 5 分フロー
PT が役割を持ちやすいのは、症状の時系列と機能変化を “ 同じ流れ ” で残すことです。まずは次の 5 ステップを固定してください。スマホでは表を横スクロールできます。
| ステップ | やること | 残す内容(最小) |
|---|---|---|
| 1.把握 | 処方薬+頓用+ OTC +サプリ+お薬手帳を確認する | 何を使っているか、直近で何が変わったか |
| 2.拾い上げ | 転倒・せん妄・低血圧・過鎮静・排泄・低血糖を確認する | 症状の有無、いつからか、どの場面で出るか |
| 3.機能確認 | 起立時症状、歩行時注意、覚醒レベル、バイタルをみる | 体位変換時の変化、訓練中の安全性 |
| 4.共有 | SBAR で「変更後に起きたこと」を 30 秒で伝える | S/B/A/R を 1 行ずつ |
| 5.再評価 | 介入後 24〜72 時間で同じ項目を再確認する | 戻ったか、不変か、悪化したか |
SBAR:そのまま使える連携テンプレ(例文)
口頭でも記録でも、短く整えると通ります。スマホでは表を横スクロールできます。
| 項目 | 書く内容(例) |
|---|---|
| S(状況) | 「昨日からふらつきが増え、立位で眼前暗黒感があります。転倒リスクが上がっています。」 |
| B(背景) | 「 3 日前に降圧薬が追加され、服薬後の夕方に症状が出やすいです。水分摂取は少なめです。」 |
| A(評価) | 「臥位 → 立位で症状を再現し、歩行中の注意低下もあります。薬剤性の起立性低血圧が疑われます。」 |
| R(提案) | 「処方内容と調整可否の確認をご相談したいです。訓練は一旦負荷を下げ、同項目で再評価します。」 |
現場の詰まりどころ/よくある失敗
まずは 薬剤クラス別の当たり と SBAR テンプレ の 2 か所を固定してください。転倒の客観評価まで最小セットでそろえたい場合は、転倒リスク評価の最小セットも併読すると、薬剤性イベントと機能低下を切り分けやすくなります。
| 失敗 | なぜ詰まるか | 回避策 |
|---|---|---|
| 薬剤数だけで判断する | 「多い=悪い」で止まり、害の具体像が出ない | 転倒・せん妄・低血圧・排泄変化をセットで拾う |
| 時系列が抜ける | 「いつから」「何が変わった後に」がないと調整に進みにくい | 直近 1〜2 週の変更を必ず 1 行で残す |
| 頓用・ OTC ・サプリが抜ける | 盲点が多く、薬剤性を見逃しやすい | お薬手帳と自己申告を両方確認する |
| 共有が長い | 結論が埋もれて対応が遅れる | SBAR を 30 秒に圧縮して伝える |
| 再評価がない | 調整後の変化が追えず、改善したか分からない | 24〜72 時間で同じ項目を見直す |
記録テンプレ(コピペで使える最小セット)
「持参薬の把握 → 症状 → 機能変化 → 共有内容」を 1 枚に収めます。スマホでは表を横スクロールできます。
| 項目 | 記入例 |
|---|---|
| 薬剤(頓用・ OTC ・サプリ含む) | 薬剤名/用量/回数/服薬タイミング/お薬手帳の有無 |
| 直近の変更 | 〇月〇日に追加/増量/減量/中止、変更理由が分かれば記載 |
| 変化(いつから) | 〇月〇日から ふらつき増/昼間の眠気/夜間不穏 など |
| PT 所見 | 起立時症状、歩行中の注意、覚醒レベル、バイタル推移、転倒状況 |
| 共有( SBAR ) | S:…/B:…/A:…/R:… |
| 対応・再評価 | 負荷調整、見守り強化/ 24〜72 時間で同一項目を再チェック |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.何剤から「ポリファーマシー」と考えますか?
「 5 剤以上」を目安にすることは多いですが、重要なのは害が起きうる状態かどうかです。薬剤数だけで決めず、転倒・せん妄・低血圧・過鎮静・排泄トラブルなどのイベントとセットで判断し、時系列で共有してください。
Q2. PT が薬の話をしてもいいですか?
診断や処方変更を行うのではなく、訓練中に観察した変化を「いつから」「どの場面で」「何が危険か」に絞って共有するのが役割です。短く整えるなら、 SBAR が使いやすいです。
Q3.「薬剤性」をどう見分けますか?
鍵は時系列です。「薬が増えた/減った/用法が変わった」後に症状が出たか、頓用や OTC を使った日と一致するかを確認します。脱水・便秘・感染・睡眠不足などの非薬物因子も一緒に整理してください。
Q4.睡眠薬( BZRA )はなぜ要注意ですか?
高齢者では眠気、注意低下、反応遅延、転倒などにつながりやすい薬剤群です。眠気や歩行不安定が出ているときは、服薬タイミングと症状をセットで共有すると連携しやすくなります。
Q5.サプリや市販薬も含めて確認した方がいいですか?
はい。処方薬だけでは全体像が見えないことがあります。感冒薬、抗ヒスタミン薬、睡眠補助系の OTC 、サプリメントなども、眠気やふらつき、相互作用の手がかりになるため、可能な範囲で確認してください。
次の一手(迷ったらここから)
参考文献
- 厚生労働省.病院における高齢者のポリファーマシー対策の始め方と進め方(令和 6 年 7 月 22 日).https://www.mhlw.go.jp/stf/newpage_41542.html
- American Geriatrics Society Beers Criteria Update Expert Panel. American Geriatrics Society 2023 updated AGS Beers Criteria for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2023. doi: 10.1111/jgs.18372
- O’Mahony D, O’Sullivan D, Byrne S, et al. STOPP/START criteria for potentially inappropriate prescribing in older people: version 2. Age Ageing. 2015;44(2):213-218. doi: 10.1093/ageing/afu145(PubMed: 25324330)
- Pottie K, et al. Deprescribing benzodiazepine receptor agonists: Evidence-based clinical practice guideline. Can Fam Physician. 2018.(PMC: PMC5951648)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



