廃用・デコンディショニングハブ|評価・離床・運動処方の順番を固定する
廃用症候群( disuse syndrome )やデコンディショニングでは、「どの運動をするか」よりも、評価 → 離床 → 運動処方 → 再評価の順番を固定することが重要です。順番が曖昧なまま進めると、 ADL の低下、疲労の増悪、低栄養の見落とし、中止判断のばらつきが起こりやすくなります。
このページでは、病棟〜在宅移行で廃用をみる PT / OT / ST 向けに、まず読むべき親記事、評価で見る順番、離床時の安全管理、運動処方の型、記録シートまでを 1 つの入口として整理します。詳しい各論は子記事へつなぎ、このハブでは迷ったときに戻れる導線を作ることを目的にします。
まず全体像をつかむなら、親記事から読むのがおすすめです
評価・介入・再評価の流れを確認してから、筋力トレーニングや栄養・呼吸評価の各論へ進むと迷いにくくなります。
関連:筋力トレーニングの負荷設定 / 栄養・嚥下ハブ
このページで決めること/深掘りしないこと
このページで決めることは、廃用リハを始めるときの読む順番・評価順・離床判断・運動処方の型です。個別疾患ごとの詳細プロトコルではなく、複数の記事へ迷わず進むためのハブとして使います。
一方で、疾患別の禁忌、詳細な運動負荷、各評価尺度の採点方法、栄養アセスメントの細部はこのページで抱え込みません。必要な場面で親記事・子記事・関連ハブへ進めるようにし、検索意図を「廃用リハの導線整理」に固定します。
| 区分 | このページで扱うこと | 深掘り先 |
|---|---|---|
| 全体像 | 評価 → 離床 → 運動処方 → 再評価の順番 | 廃用症候群の評価とリハ |
| 筋力トレーニング | 頻度・強度・段階アップの考え方 | 廃用症候群の筋力トレーニング |
| 評価全般 | ADL ・筋力・心肺・栄養の見る順番 | 評価ハブ |
| 栄養・嚥下 | 低栄養が混ざるときの入口 | 栄養・嚥下ハブ |
このハブの使い方|最短 5 分で読む順番を決める
最初からすべて読む必要はありません。まずは全体像を押さえ、次に評価の抜け、離床の安全管理、運動処方の型へ進みます。スマホでは表を左右にスクロールできます。
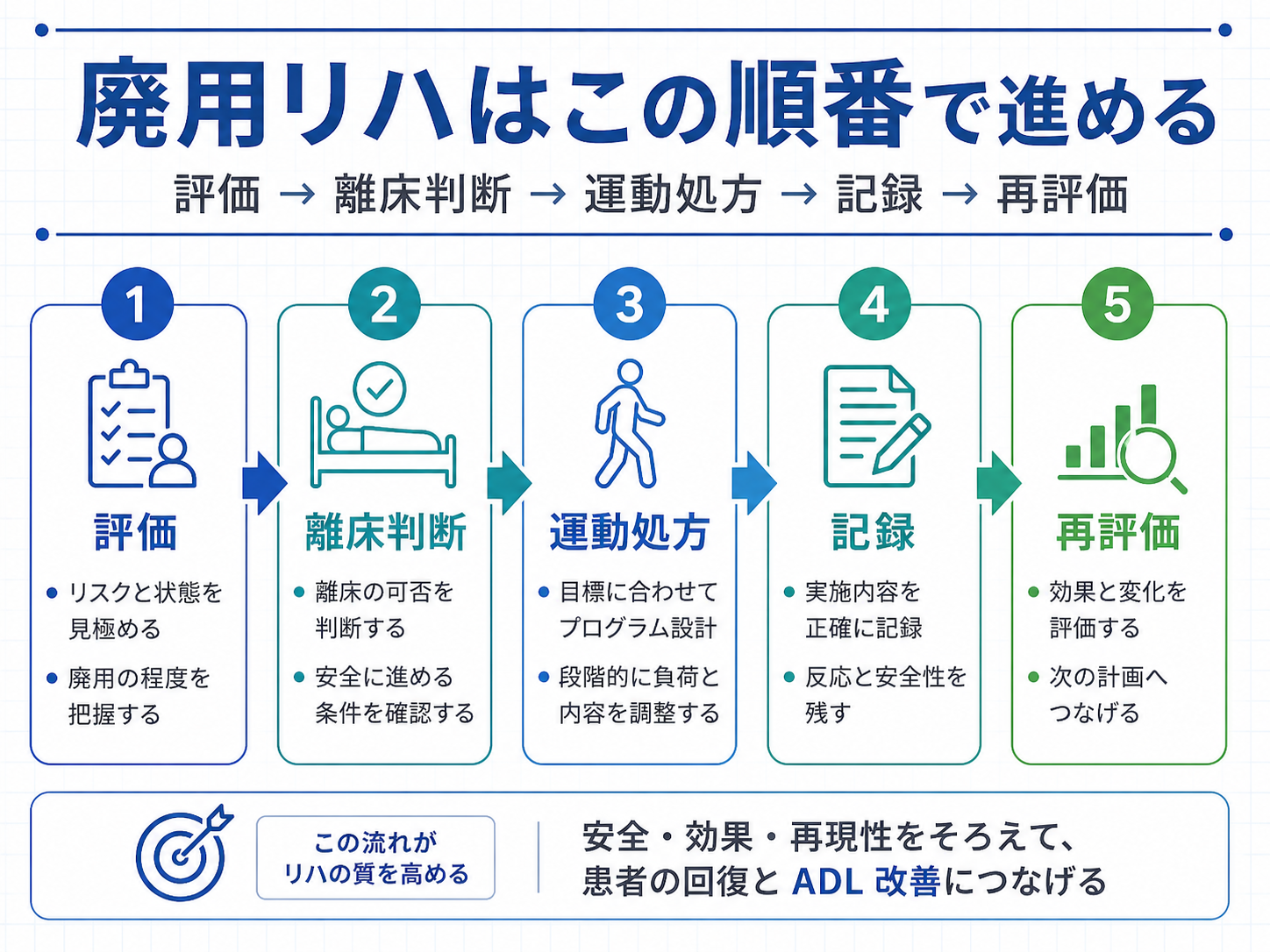
| 順番 | 決めること | 見る場所 | 使いどころ |
|---|---|---|---|
| 1 | 全体像をつかむ | 廃用症候群の評価とリハ | 初回介入前、計画書作成前 |
| 2 | 評価の抜けを防ぐ | 評価の見る順番 | ADL 低下、疲労、低活動の整理 |
| 3 | 離床の可否を共有する | 離床の安全管理 | 病棟で中止・中断判断が割れる場面 |
| 4 | 運動量を作る | 運動処方の型 | 少量頻回、負荷設定、翌日の増減判断 |
| 5 | 記録をそろえる | 配布 PDF | 量・反応・翌日の調整を同じ形式で残す |
廃用・フレイル・サルコペニア・ HAD を先に分ける
廃用リハで迷いやすい理由は、廃用・フレイル・サルコペニア・ HAD が同じ患者さんの中で重なるためです。まずは中心の問題を 1 つ決め、介入の入口をそろえます。
活動低下が主因なら廃用、筋量・筋力低下が主ならサルコペニア、加齢に伴う脆弱性が前景ならフレイル、入院前後の ADL 低下が主なら HAD と整理すると、チーム内で共有しやすくなります。
| 用語 | 主なきっかけ | 中心の問題 | 評価の入口 | 最初の一手 |
|---|---|---|---|---|
| 廃用 | 安静・活動低下 | 多系統の機能低下 | ADL /活動量 | 離床・活動量の底上げ |
| フレイル | 加齢・疾患・不活動 | 脆弱性の増大 | 体重減少、易疲労、活動低下 | 運動・栄養・社会参加 |
| サルコペニア | 加齢、低栄養、不活動 | 筋量・筋力・身体機能の低下 | 握力、歩行速度、立ち上がり | レジスタンス運動と栄養介入 |
| HAD | 入院・医療制限・低活動 | 退院時 ADL の低下 | 入院前後の ADL 差 | 早期離床と病棟内活動の確保 |
評価は ADL → 筋力 → 心肺 → 栄養の順に見る
廃用は 1 つの検査だけでは判断しにくいため、評価の順番を固定します。最初に ADL と活動量を見て、次に「なぜ続かないのか」を筋力・バランス・心肺・栄養に分けて確認します。
ポイントは、「できる能力」だけでなく実際にやっている量を記録することです。歩けるかどうかだけでなく、何回起きたか、何分座れたか、翌日に疲労が残ったかまで見ると、運動処方に接続しやすくなります。
| 順番 | 見る項目 | 確認すること | 記録の例 |
|---|---|---|---|
| 1 | ADL ・活動量 | 入院前生活、現在の離床回数、座位時間、病棟移動 | 端座位 10 分、病棟内 30 m、トイレ歩行 2 回 |
| 2 | 筋力・バランス | 立ち上がり、下肢支持性、ふらつき、転倒リスク | 立ち上がり軽介助、方向転換で接触介助 |
| 3 | 心肺・呼吸 | SpO₂ 、呼吸数、息切れ、血圧、起立性症状 | 歩行後 Borg 4、SpO₂ 低下後 2 分で回復 |
| 4 | 栄養 | 体重変化、摂取量、炎症、食事量、嚥下の問題 | 摂取量 5 割、体重減少あり、栄養へ共有 |
ADL ・活動量は最初に見る
廃用では、検査値よりも先に生活上の変化を押さえます。入院前はどこまで歩けたか、現在は何回起きているか、病棟で実際にどの程度動いているかを確認します。ADL ・ IADL の全体像は ADL ・ IADL 評価ハブ も参考になります。
筋力・バランスは「立てるが続かない」を見抜く
立ち上がれるかだけでなく、回数が続くか、方向転換で崩れないか、疲労後に介助量が増えないかを見ます。筋力評価の書き方を整理したい場合は、筋力評価( MMT )まとめ へ進めます。
心肺・呼吸は「息切れの理由」を分ける
活動量が増えない背景に、呼吸困難、血圧変動、起立性症状、酸素化の問題が隠れることがあります。呼吸・運動耐容能の評価は 呼吸・運動耐容能 評価ハブ、血圧確認は リハ前後の血圧チェック手順 に分けて確認します。
栄養は「増やせない理由」として見る
低栄養や炎症が混ざると、運動量を増やしても疲労が強く、翌日に活動量が落ちることがあります。摂取量、体重変化、食事形態、嚥下の問題を拾い、必要に応じて 栄養・嚥下ハブ や MUST の回し方 へ接続します。
離床は「今日のゴール」と「中止・中断」を先に共有する
離床を安全に進めるには、開始前に今日のゴールと中止・中断の目安をそろえることが重要です。担当者の感覚に頼ると、進めすぎる人と止めすぎる人に分かれ、活動量が安定しません。
まずは「端座位 10 分」「車椅子乗車 30 分」「病棟内 30 m」など、今日のゴールを 1 つに絞ります。そのうえで、バイタル、症状、疲労、翌日の反応を確認し、同じ量で再現できるかを見ます。
離床の基本フロー
- 開始前に今日のゴールを 1 つ決める
- 中止・中断の目安を確認する
- 少量頻回で活動量を作る
- 量、症状、バイタル反応をセットで記録する
- 翌日に「同じ量/少し増やす/下げる」を判断する
| 観点 | 始める前に注意 | 途中で中断 | 記録のポイント |
|---|---|---|---|
| 心拍 | 安静時から極端に低い/高い | 著明な上昇、不整脈、胸部症状 | 数値だけでなく症状とセットで残す |
| 血圧 | 安静時から極端に低い/高い | 急上昇、症状を伴う低下 | めまい、冷汗、悪心、顔色を併記する |
| SpO₂ | 安静時から低め | 低下が進む、回復が遅い | 低下値と回復時間を残す |
| 呼吸 | 呼吸困難が強い | 頻呼吸、強い息切れ、会話困難 | Borg や呼吸数を併記する |
| 自覚症状 | 胸痛、動悸、強い倦怠感 | めまい、悪心、狭心症状、強い不安 | 「我慢できる」ではなく変化として記録する |
運動処方は「少量頻回」と「1 要素だけ増やす」で設計する
廃用の運動処方では、最初から負荷を上げるより、短い介入を複数回に分けて活動量を作る方が継続しやすくなります。特に病棟では、1 回の強い運動よりも、翌日も同じ量を再現できるかが重要です。
段階アップは、距離、回数、時間、負荷のうちどれか 1 つだけを増やします。同時に複数を上げると、疲労や症状の原因が分かりにくくなるため、翌日の反応で調整します。
| 項目 | 開始時 | 増やす条件 | 下げる条件 |
|---|---|---|---|
| 頻度 | 短時間を複数回 | 翌日も同じ量を実施できる | 翌日に強い疲労が残る |
| 強度 | 軽〜中等度から開始 | 症状・バイタルが安定する | 息切れ、めまい、疼痛が増える |
| 量 | 距離・回数・時間を 1 つ決める | 同じ条件で 2 回以上再現できる | 後半で介助量が増える |
| 転移 | 立ち上がり、移乗、歩行に寄せる | ADL 場面で使える動きになる | 単関節運動だけで生活動作に戻らない |
| 記録 | 量+症状+バイタルを残す | 増減判断に使えている | 「実施した」だけで反応が残っていない |
負荷設定を詳しく整理したい場合は、廃用症候群の筋力トレーニング|始め方と負荷設定 に進んでください。
配布 PDF|廃用リハの 5 分フローを記録する
廃用リハは、評価・離床・運動処方・再評価の流れがそろうと、申し送りや翌日の調整が安定しやすくなります。下の記録シートでは、ADL ・活動量、離床時の反応、運動処方、翌日の増減判断を 1 枚で残せます。
廃用リハ 5 分フロー記録シート( A4 )
評価 → 離床 → 運動処方 → 再評価を 1 枚で確認し、量・症状・バイタル反応・翌日の調整を同じ形式で残せるようにしています。
プレビューを表示
現場の詰まりどころ|よくある失敗と回避手順
廃用リハで詰まりやすいのは、メニュー選びよりも、量・判断・転移・栄養の整理です。まずは よくある失敗 と 回避手順 を先に押さえると、チーム内のばらつきを減らしやすくなります。
よくある失敗を OK / NG で切り分ける
| 詰まりどころ | 起きる理由 | NG | OK |
|---|---|---|---|
| 歩けるのに退院が伸びる | 量不足、疲労で翌日落ちる | 1 回だけ頑張らせる | 少量頻回で翌日も再現できる量にする |
| 離床が怖くて進まない | 中止・中断の目安が曖昧 | 担当者の感覚で判断する | 症状とバイタルをセットで共有する |
| 筋トレしても ADL が上がらない | 生活動作への転移が不足 | 単関節運動だけで終わる | 立ち上がり、移乗、歩行距離に結びつける |
| 進めるほど疲れて悪化する | 低栄養や炎症が混ざる | 運動量だけ増やす | 摂取量・体重変化を拾い、栄養と並走する |
回避手順は「量・反応・翌日」でそろえる
- 今日の活動量を 1 つ決める
- 実施中の症状とバイタル反応を残す
- 翌日の疲労・介助量・活動量を確認する
- 同じ量で再現できれば維持または少し増やす
- 悪化があれば量を下げ、栄養・呼吸・循環の要因を確認する
全体像に戻る場合は、廃用症候群の評価とリハ を確認してください。
同じところで毎回詰まる場合は、手順だけでなく環境要因も確認します
評価・記録・申し送りの型があっても、教育体制、共通フォーマット、相談相手の有無で運用しやすさは変わります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
関連ハブ|迷ったら戻る場所
廃用リハは評価、呼吸、栄養、安全管理が重なります。テーマが広がりすぎたら、以下のハブに戻ると整理しやすくなります。
- 評価ハブ:評価の全体像とスケール一覧
- 呼吸・運動耐容能 評価ハブ:息切れ、 SpO₂ 、運動耐容能の整理
- 栄養・嚥下ハブ:低栄養や嚥下が絡む場合の入口
- 臨床手技ハブ:呼吸・褥瘡・安全管理の実務
- サイト索引:ハブ一覧
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 廃用はどの評価から入るのがよいですか?
A. 最初は ADL と活動量から入るのがおすすめです。入院前の生活範囲、現在の離床回数、座位時間、病棟移動、介助量の推移を確認すると、介入の優先順位が決めやすくなります。
Q2. 早期離床は頑張らせた方がよいですか?
A. 1 回を頑張らせるより、短くても複数回に分けて量を作る方が安全に継続しやすいです。翌日も同じ量を再現できるかを見て、距離・時間・回数のどれか 1 つだけ増やします。
Q3. 廃用とフレイル、サルコペニアはどう分けますか?
A. 中心の問題で分けます。活動低下が主なら廃用、筋量・筋力低下が主ならサルコペニア、脆弱性が前景ならフレイル、入院前後の ADL 低下が主なら HAD と整理します。
Q4. 運動量を増やしてよいか迷うときは何を見ますか?
A. その場のバイタルだけでなく、翌日の疲労、介助量、活動量を見ます。翌日も同じ条件で再現できるなら維持または少し増やし、疲労や症状が強ければ量を下げます。
Q5. 記録は何を書けばよいですか?
A. 「何をしたか」だけでなく、量、症状、バイタル反応、翌日の変化を残します。例として、歩行距離、回数、座位時間、 RPE 、 SpO₂ 、血圧、息切れ、疲労の残り方をセットで記録します。
次の一手|全体像から各論へ進む
このハブで読む順番が決まったら、次は親記事で全体像を確認し、必要な各論へ進みます。評価・離床・運動処方を同じ流れでそろえると、記録と申し送りも安定しやすくなります。
参考文献
- Kortebein P, Ferrando A, Lombeida J, Wolfe R, Evans WJ. Effect of 10 days of bed rest on skeletal muscle in healthy older adults. JAMA. 2007;297(16):1772-1774. doi: 10.1001/jama.297.16.1772-b(PubMed: PMID 17456818)
- Schweickert WD, Pohlman MC, Pohlman AS, et al. Early physical and occupational therapy in mechanically ventilated, critically ill patients: a randomised controlled trial. Lancet. 2009;373(9678):1874-1882. doi: 10.1016/S0140-6736(09)60658-9(PubMed: PMID 19446324)
- Puthucheary ZA, Rawal J, McPhail M, et al. Acute skeletal muscle wasting in critical illness. JAMA. 2013;310(15):1591-1600. doi: 10.1001/jama.2013.278481(PubMed: PMID 24108501)
- Needham DM, Korupolu R, Zanni JM, et al. Early physical medicine and rehabilitation for patients with acute respiratory failure: a quality improvement project. Arch Phys Med Rehabil. 2010;91(4):536-542. doi: 10.1016/j.apmr.2010.01.002(PubMed: PMID 20382284)
- Okuno S, Koga H, Eriguchi K, et al. Effect of early mobilization within 48 hours on activities of daily living after pneumonia in the elderly. Rigaku Ryohogaku. 2021;48(2):189-195. doi: 10.15063/rigaku.11761
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



