結論:初回は見当識で基準線を作り、安定後に遂行速度ドリルを重ねると解釈がぶれません
見当識ドリルは「どこで・いつ・何をするか」をそろえて基礎条件を作る課題、遂行速度ドリルは「正確さを保ってどのくらい速く処理できるか」を追う課題です。役割を混同すると、介入判断と記録が揃わず、改善なのか偶然なのかを判定しにくくなります。
特に、処理が遅い日は「速度だけの問題」と決めつけず、見当識の崩れ(混乱)と注意負荷を先に疑って条件を整えてから速度を見ます。本記事では、開始条件・進級基準・戻し基準に加え、同日運用の順番まで実務ベースで整理します。
見当識ドリル vs 遂行速度ドリル 早見表
使い分けの要点は「基礎条件を作る課題」と「処理効率を測る課題」を混同しないことです。順番を固定すると、週次の変化をチームで共有しやすくなります。
※表は横スクロールで確認できます。
| 比較項目 | 見当識ドリル | 遂行速度ドリル |
|---|---|---|
| 主目的 | 時・場所・状況の把握を整える | 正確さと処理速度の推移を確認する |
| 向く初期像 | 日付・場所の混乱が目立つ | 課題は理解するが処理が遅い |
| 開始目安 | L1 から開始(短文応答中心) | 見当識応答が安定後に L1 開始 |
| 進級判断 | 再指示回数の減少、一文応答の安定 | 正確さ維持のまま時間短縮が続く |
| 戻し基準 | 不安・拒否、応答停止の増加 | 誤反応急増、疲労増、時間延長が持続 |
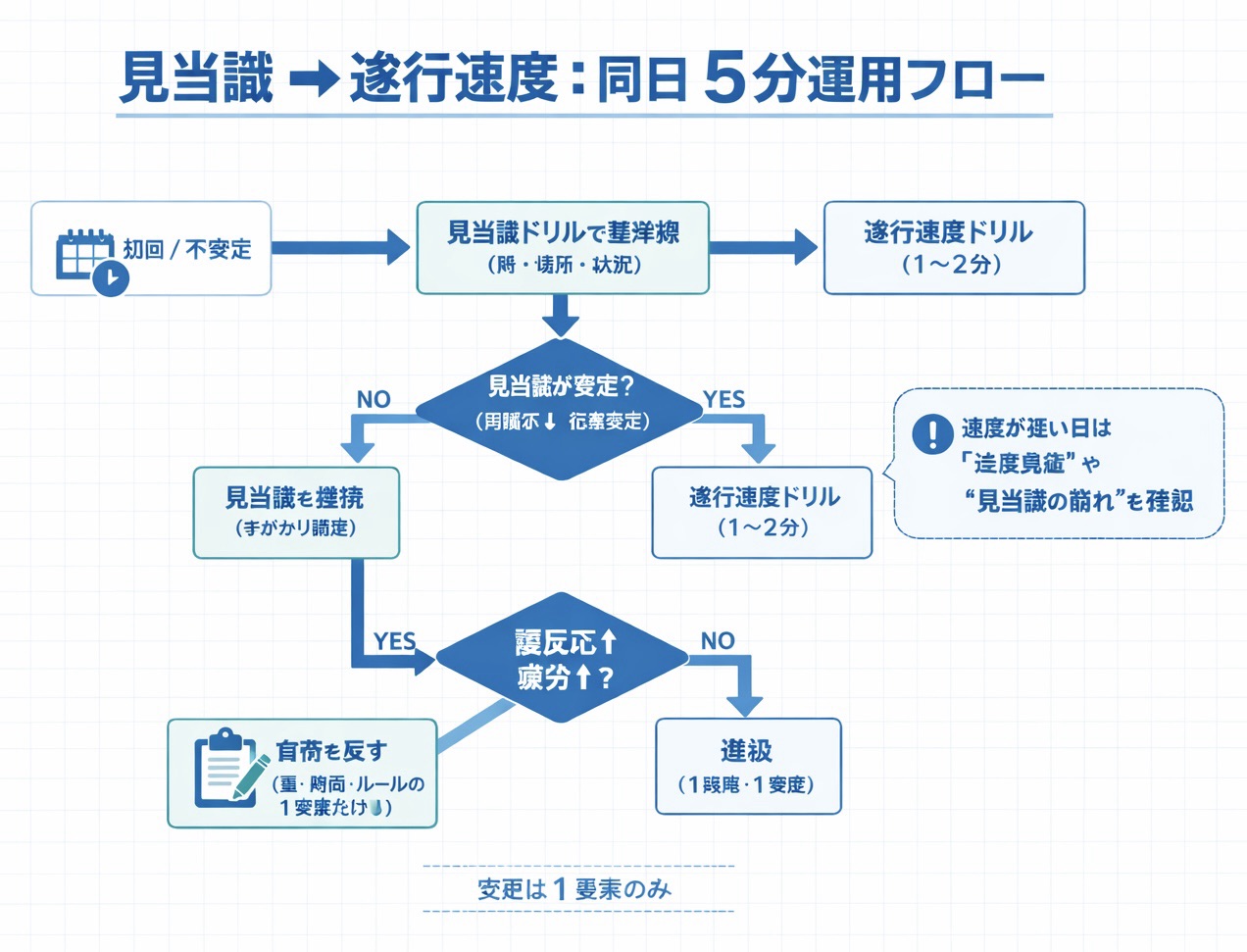
5 分で回す実施フロー(見当識→遂行速度)
同日運用は可能です。見当識で条件をそろえ、短時間の遂行速度課題で当日の処理効率を確認する流れが実務的です。比較可能性を保つため、変更要素は 1 つに限定してください。
- 導入(30 秒):本日の目的を一文で共有。
- 見当識(2〜4 分):日時・場所・状況の応答を確認(再指示回数も記録)。
- 遂行速度(2〜5 分):正確さを保った処理速度を観察(速度低下日は注意負荷/見当識の崩れも確認)。
- 記録(1 分):正答率、所要時間、再指示、疲労徴候を短文化して残す。
- 次回設定(30 秒):同レベル継続か 1 段階変更かを明確化。
回避手順(固定ルール)
- 順番固定:見当識 → 遂行速度(逆順にしない)。
- 変更は 1 要素のみ:課題量・時間・難易度のいずれか 1 つだけ動かす。
- 正確さ優先:時間短縮だけを追わず、正答率とセットで判断する。
現場の詰まりどころと、よくある失敗
詰まりやすいのは「速度だけを追う」「時間だけ短縮して正確さを見ない」「説明文が毎回変わる」の 3 点です。結果として、改善か偶然かを判定しにくくなります。
- ページ内:よくある失敗
- ページ内:回避手順(固定ルール)
- 関連(同ジャンル):見当識ドリル(各論)
※表は横スクロールで確認できます。
| よくある失敗 | 起きる理由 | 対策 |
|---|---|---|
| 速度だけを評価する | 誤反応増加を見逃しやすい | 正確さと時間をセットで記録する |
| 初回から高負荷で実施 | 失敗体験が増え拒否につながる | L1 から開始し変更は 1 要素のみ |
| 説明が担当者ごとに違う | 条件が揃わず比較不能 | 導入文・指示文を定型化する |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
初回はどちらを先に実施すべきですか?
初回は見当識ドリルを先に実施するのが安全です。基礎条件を整えてから遂行速度を見ると、「遅さ」の原因(混乱・注意負荷・疲労など)を解釈しやすくなります。
同日に両方実施して問題ありませんか?
可能です。順番は「見当識 → 遂行速度」に固定し、変更は課題量か時間か難易度のいずれか 1 要素に絞ると比較可能性が保てます。
進級の判断基準は何ですか?
見当識は再指示の減少と応答の安定、遂行速度は正確さを維持したまま時間短縮が続くことを目安に進級します。迷う場合は 2 週間は同条件で基準線を作ります。
家族・スタッフへの共有は何を伝えるべきですか?
「本日の課題」「必要だった支援」「次回設定(継続/変更)」の 3 点を短文で共有すると、チーム内の再現性が上がります。
次の一手
まずは 2 週間、同じ順番で実施して基準線を作りましょう。全体像は 運用プロトコル、導入は 一括ダウンロード を続けて確認すると設計が揃います。
参考文献
- Clare L, Kudlicka A, Oyebode JR, et al. Individual goal-oriented cognitive rehabilitation to improve everyday functioning for people with early-stage dementia: a multicentre randomised controlled trial (the GREAT trial). Int J Geriatr Psychiatry. 2019;34(5):709-721. https://doi.org/10.1002/gps.5076
- Griffin A, O’Gorman A, Robinson D, Gibb M, Stapleton T. The impact of an occupational therapy group cognitive rehabilitation program for people with dementia. Aust Occup Ther J. 2022;69(3):331-340. https://doi.org/10.1111/1440-1630.12795
- Smallfield S, Metzger L, Green M, Henley L, Rhodus EK. Occupational Therapy Practice Guidelines for Adults Living With Alzheimer’s Disease and Related Neurocognitive Disorders. Am J Occup Ther. 2024;78(1):7801397010. https://doi.org/10.5014/ajot.2024.078101
- Livingston G, Huntley J, Sommerlad A, et al. Dementia prevention, intervention, and care: 2020 report of the Lancet Commission. Lancet. 2020;396(10248):413-446. https://doi.org/10.1016/S0140-6736(20)30367-6
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



