新人 PT の臨床ガイド|検査・読影・心電図を「確認順」でそろえる総論
関連:画像読影の新人ガイド / 心電図の読み方(新人)
新人期に伸びる人ほど、知識を増やす前に「毎回同じ順番で確認できる型」を先に作っています。理由はシンプルで、臨床では“正解探し”より見落としを減らし、介入可否へ翻訳できることが価値になるからです。
このページは、新人 PT が迷いやすい「画像読影」「生化学・電解質」「腎機能」「心電図」を、最小の確認順で束ねる総論です。評価の全体像は 評価ハブ から一覧で確認できます。
結論|新人教育は「知識の追加」より「確認順の統一」が先です
新人教育で最も効くのは、領域ごとの知識を増やすことではなく、毎回同じ順番で確認できる共通フローを作ることです。確認順が固定されると、見落としが減り、先輩への相談も短く正確になります。
本記事では、①画像、②検査値、③心電図を「最小セット」で運用できる形に整理し、各論ページへつなげます。親記事は“判断の骨組み”、子記事は“精度の上げ方”という役割分担で回遊を設計します。
新人向け 5 分フロー|毎回この順で確認する
まずは「どの領域でも通用する順番」を固定します。症例や病棟が変わっても、同じ型で確認できる状態を作ることが目的です。最初は完璧でなくてよいので、順番だけは崩さない運用にします。
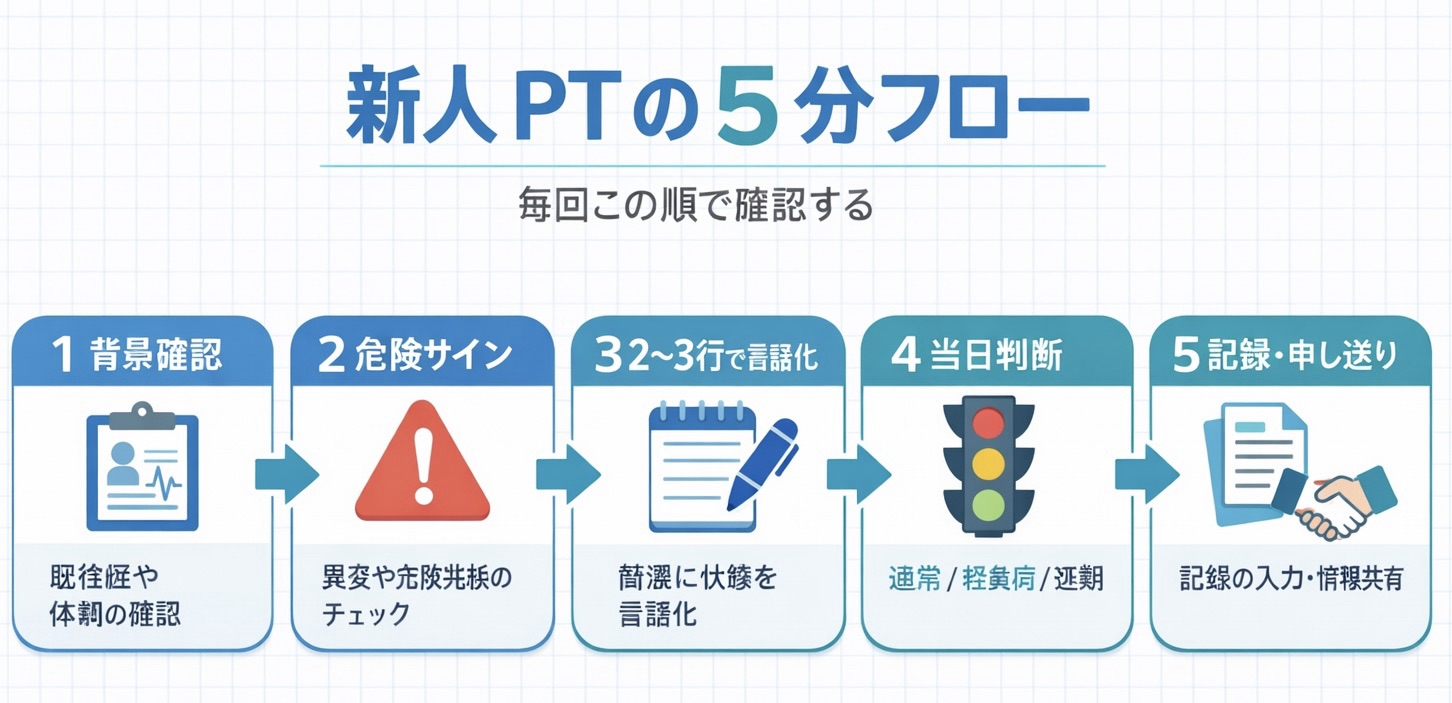
- 背景を確認する(主訴、経過、当日の目的、禁忌・注意)
- 危険サインを拾う(急変兆候、相談が必要な所見)
- 要点を 2〜3 行で言語化する(所見 → 影響 → 方針)
- 当日介入を決める(通常 / 軽負荷 / 延期)
- 記録・申し送りに落とす(根拠、観察ポイント、次回方針)
| パート | 書く内容 | 例 |
|---|---|---|
| 所見 | 今日いちばん重要な変化(症状+変化量) | 歩行中に呼吸苦が出現し、 SpO2 が前回より低下 |
| 影響 | 介入リスク(継続可否)にどう関係するか | 運動継続で悪化リスクがあるため中止判断が必要 |
| 方針 | 当日区分(通常 / 軽負荷 / 延期)+次アクション | 本日は軽負荷へ変更し、必要時は医師へ相談 |
学習マップ|画像・検査・心電図を「親→子」で分ける
新人は情報を 1 ページに詰め込むほど再現しにくくなります。親記事は“判断の型”、子記事は“読み方の精度”に分ける二段構えが効率的です。
| 領域 | まず読む(親) | 次に読む(子) | 最終アウトプット |
|---|---|---|---|
| 画像(全体) | 画像読影の新人ガイド | 胸部 / 脳 / モダリティ比較 | 見落としを減らす確認順 |
| 胸部 X 線 | 胸部 X 線 総論 | 読影手順(詳説) / 離床延期基準 | 当日離床の判断が揃う |
| 脳画像 | 脳画像読影(総論) | 脳 CT スライス別 / 見落としやすい所見 | 局在と危険所見の拾い上げ |
| モダリティ | X 線・CT・MRI の使い分け | MRI の見方(PT) | 「何を返すか」が言える |
| 生化学・電解質 | 生化学検査値ガイド | 電解質の読み方 / 腎機能と運動負荷 | 負荷設定と観察ポイントが決まる |
| 心電図 | 心電図の読み方(新人) | 12 誘導の基本 / 頻脈・徐脈の初期対応 / ST 変化の介入判断 | 危険サインを拾って相談できる |
優先順位|まず固めるのは「危険サイン」と「当日判断」
新人期は、細かな診断名の同定より「危険サインを拾って、当日介入をどうするか」を先に固める方が伸びます。各領域で共通して意識したいのは、①急性悪化の兆候、②相談が必要な所見、③負荷を下げる判断です。
| 区分 | 判断の目安 | 記録に残す一言 |
|---|---|---|
| 通常 | 危険サインなし。症状と所見が整合し、前回比で悪化がない | 通常介入で実施。観察ポイントは〇〇 |
| 軽負荷 | 軽い症状 / 変化がある。トレンドが気になるが、緊急性は高くない | 負荷を下げて実施(体位・量・休息を調整) |
| 延期 | 強い症状、急な悪化、所見の矛盾、判断に確信が持てない | 本日は延期。相談のうえ再開条件を設定 |
現場の詰まりどころ|新人教育で止まりやすい 3 点
新人教育が止まりやすい原因は、能力差そのものより「運用が言語化されていないこと」です。確認順・相談トリガー・記録様式が部署で揃っていないと、同じ所見でも判断が割れやすくなります。
- よくある失敗(まずここを潰す)
- 回避手順(最小)(順番を固定する)
- 関連:ICU 早期離床の職種連携プロトコル
よくある失敗|「拾った所見」が判断に戻らない
| 場面 | NG(止まり方) | OK(直し方) |
|---|---|---|
| 確認順 | 毎回見る場所が変わり、見落としが再現する | 「 5 分フロー」の順番だけは固定(完璧より順番) |
| 相談 | 報告が長くなり、結論が最後まで出ない | 最初に区分(通常 / 軽負荷 / 延期)を言い切る |
| 記録 | 所見と介入判断が分離し、次担当が読めない | 「所見→影響→方針」を 2〜3 行でセットにする |
回避手順(最小)|相談トリガーを「言葉」で固定する
相談の閾値が曖昧だと、同じ所見でも判断が割れます。新人教育では「これに当てはまったら相談」の言い回しを先にそろえると、報告が短くなり安全側に倒しやすくなります。
- 症状と所見が整合しない(説明がつかない)
- 前回より悪化(トレンドが悪い)
- 担当者が確信を持てない(迷いが残る)
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 新人は画像・検査・心電図のどれから始めるべきですか?
A. まずは日常業務で接する頻度が高いものから始めるのが現実的です。画像は確認順が作りやすく、次に検査値で負荷設定、心電図で危険サインの拾い上げを固めると、臨床判断につながりやすくなります。
Q2. 所見は拾えるのに、介入判断につながりません。
A. 所見を「通常 / 軽負荷 / 延期」の 3 区分へ翻訳する運用を作ると整理できます。毎回、判断を 1 行で記録して、先輩と同じ言葉で振り返ることが第一歩です。
Q3. 指導者側は何を標準化すると教育しやすいですか?
A. 確認順、相談トリガー、記録様式の 3 点です。相談トリガーを具体化すると、報告が短くなり、見落としのリスクも下げられます。
Q4. 親記事と子記事はどう役割分担すると良いですか?
A. 親記事は「判断の型」、子記事は「読む精度」を担当します。親で詳細を抱えすぎないことで、回遊と学習効率の両方が上がります。
次の一手|まず「 5 分フロー」をチームで共有する
最初の 1 週間は、このページの 5 分フローを申し送りに組み込んでください。確認順が揃うだけで、新人の報告品質は安定しやすくなります。
- 同ジャンル A(全体像):画像読影の新人ガイド
- 同ジャンル B(すぐ実装):生化学検査値ガイド(新人)
参考文献
- Haig KM, Sutton S, Whittington J. SBAR: a shared mental model for improving communication between clinicians. Jt Comm J Qual Patient Saf. 2006;32(3):167-175. doi: 10.1016/S1553-7250(06)32022-3. PubMed
- Müller M, Jürgens J, Redaèlli M, et al. Impact of the communication and patient hand-off tool SBAR on patient safety: a systematic review. BMJ Open. 2018;8(8):e022202. doi: 10.1136/bmjopen-2018-022202. PubMed
- Subbe CP, Kruger M, Rutherford P, Gemmell L. Validation of a modified Early Warning Score in medical admissions. QJM. 2001;94(10):521-526. doi: 10.1093/qjmed/94.10.521. PubMed
- Kligfield P, Gettes LS, Bailey JJ, et al. Recommendations for the standardization and interpretation of the electrocardiogram: part I. Circulation. 2007;115(10):1306-1324. doi: 10.1161/CIRCULATIONAHA.106.180200. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



