認知症 OT|見当識ドリルと注意課題ドリルの使い分け
見当識ドリルと注意課題ドリルは、どちらも認知症の方に「短時間で回しやすい」紙面介入です。一方で、目的を混ぜると評価と記録がぶれ、担当者が変わったときに比較できなくなります。
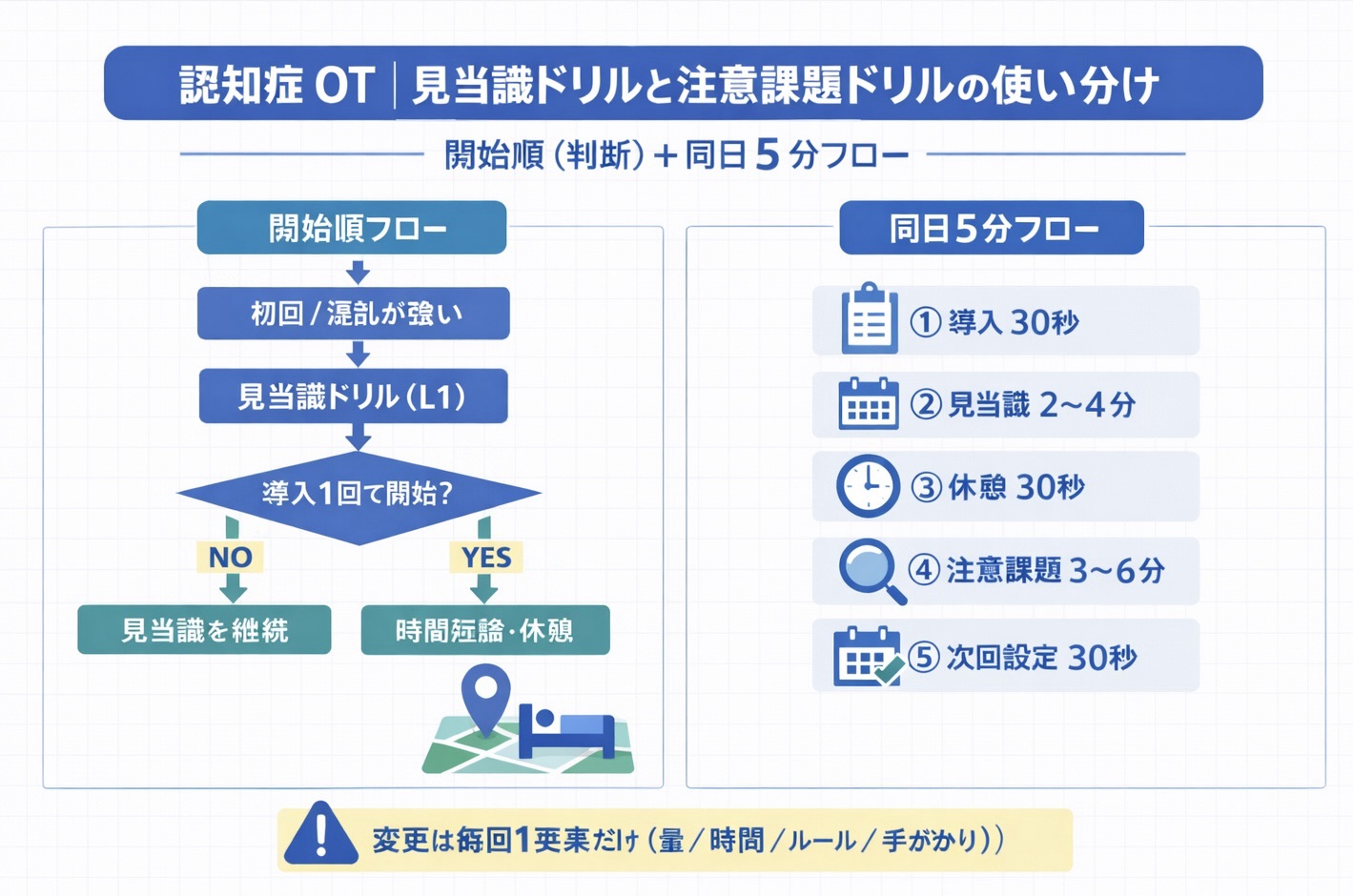
結論は、「見当識で土台を整える → 注意課題で遂行を確認する」の順を既定にすることです。本記事では、開始順・進級判断・同日実施の流れを短時間でも比較可能な形に固定します。
まずはこの図で開始順を決める
初回で迷う場合は、下のフローをそのまま使ってください。見当識の安定が不十分な段階で注意負荷を先に上げると、拒否や疲労が増えやすく、比較可能な記録が残りにくくなります。
ポイントは「今日は注意を見たい日か?」ではなく、「今日は注意を見てもよい土台があるか?」で判断することです。
| チェック項目 | OK の目安 | NG のとき |
|---|---|---|
| 導入の理解 | 説明 1 回で開始できる | 見当識を先行し、導入文を短く固定 |
| 再指示 | 再指示が「増え続けない」 | 課題量を減らし、同条件で反復 |
| 拒否・不安 | 強い拒否が出ない | 成功体験を優先し、注意負荷は後回し |
| 疲労徴候 | 集中が保てる(短時間) | 短縮+休憩を挟み、同日 2 種は避ける |
見当識ドリルと注意課題ドリルの違い
見当識は「人・場所・時間」の土台確認、注意課題は「選択・持続・切替」の遂行確認に強みがあります。目的を分けて使うと、介入方針の説明が短くなり、担当者間で運用が揃います。
比較では点数よりも、手がかり量・再指示・見落とし位置など「次回設定に使える所見」を残すのがコツです。
| 項目 | 見当識ドリル | 注意課題ドリル |
|---|---|---|
| 主目的 | 時・場所・状況の把握を整える | 探索・選択・切替などの遂行を確認 |
| 開始場面 | 初回評価、混乱が目立つ日 | 見当識が一定程度保たれた日 |
| 主な記録 | 正答、手がかり量、再指示、拒否/不安 | 正答率、見落とし位置、誤反応、疲労徴候 |
| 進級判断 | 手がかりが減って安定回答 | 手がかり最小で 7〜8 割以上 |
| 失敗しやすい型 | 導入が長くなり、毎回ルールが変わる | 最初から負荷を上げて拒否・見落としが増える |
同日実施の 5 分フロー
同日で両方を回す日は、順序と計測項目を固定します。短時間でも比較可能性を保つことが最優先です(変更は毎回 1 要素だけ)。
迷ったら、見当識→短休憩→注意課題の順で「同じ記録項目」を残してください。
| ステップ | 目安時間 | 最低限の記録 |
|---|---|---|
| 導入 | 30 秒 | 今日の目的を 1 文(例:見当識を整えてから注意課題) |
| 見当識 | 2〜4 分 | 正答/手がかり量/再指示回数/拒否・不安 |
| 短い休憩 | 30 秒 | 疲労徴候(有/無) |
| 注意課題 | 3〜6 分 | 正答率/見落とし位置/誤反応/疲労徴候 |
| 次回設定 | 30 秒 | 維持/進級/戻し(変更は 1 要素だけ) |
現場の詰まりどころ
詰まりやすいのは「毎回ルールが変わる」「負荷を一気に上げる」「点数だけ残す」の 3 点です。比較できる記録を残すため、変更は毎回 1 要素(量・時間・ルール・手がかりのどれか)に限定します。
まずはこのページ内で、迷う箇所へ “飛べる” 形にしておくと、担当者間の運用が揃います。
- よくある失敗と回避策(表)
- 同日実施の 5 分フロー
- 記録の型を先に固定:見当識ドリルの採点基準と記録テンプレ
よくある失敗と回避策
| よくある失敗 | 起きる理由 | 回避策 |
|---|---|---|
| 同日に条件を複数変更する | 改善/悪化の原因が不明になる | 変更は「量・時間・ルール・手がかり」の 1 つだけ |
| 見当識を飛ばして注意課題に入る | 遂行低下の解釈が難しくなる | 最初に見当識を確認してから実施 |
| 正答率のみ記録する | 介入調整に必要な情報が不足 | 手がかり量・再指示・疲労徴候も残す |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
最初はどちらのドリルから始めるべきですか?
初回は見当識ドリルから始めるのが基本です。時・場所・状況の把握が不安定な日に注意負荷を先に上げると、拒否や疲労が増えやすく、比較しやすいデータが残りにくくなります。
同日に 2 種類を実施しても問題ありませんか?
同日実施は可能です。順序は「見当識→短休憩→注意課題」で固定し、変更要素は 1 つだけにすると、経時比較の精度が保てます。迷ったら、課題量を減らしても記録項目は減らさない方が安全です。
進級の目安はどう決めますか?
手がかり最小で 7〜8 割以上の達成が連続したら進級を検討します。誤反応や疲労が増えた場合は、同レベル維持か 1 段階戻しを優先してください(成功体験を崩さない運用が重要です)。
時間がない日は何を優先しますか?
課題量を減らしても、記録項目は減らさない運用が有効です。最低限、正答・手がかり量・再指示回数・拒否/疲労の有無を残してください。これだけで次回の負荷調整が可能になります。
次の一手
まずは 2 週間、同条件で実施して変化を確認しましょう。全体像を整えるなら運用プロトコル、すぐ使うなら紙面ドリル集( 1 ページ集約 )へ進むと実装が早くなります。
参考文献
- Livingston G, Huntley J, Sommerlad A, et al. Dementia prevention, intervention, and care: 2020 report of the Lancet Commission. Lancet. 2020;396(10248):413-446. https://doi.org/10.1016/S0140-6736(20)30367-6
- World Health Organization. Risk reduction of cognitive decline and dementia: WHO guidelines. 2019. https://pubmed.ncbi.nlm.nih.gov/31112926/
- Sunderaraman P, Cosentino S. Integrating the constructs of anosognosia and metacognition: a review of recent findings in dementia. Curr Neurol Neurosci Rep. 2017;17(3):27. https://pubmed.ncbi.nlm.nih.gov/28251384/
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



