運動強度の決め方: METs → RPE で「その人のちょうど良い」に合わせる
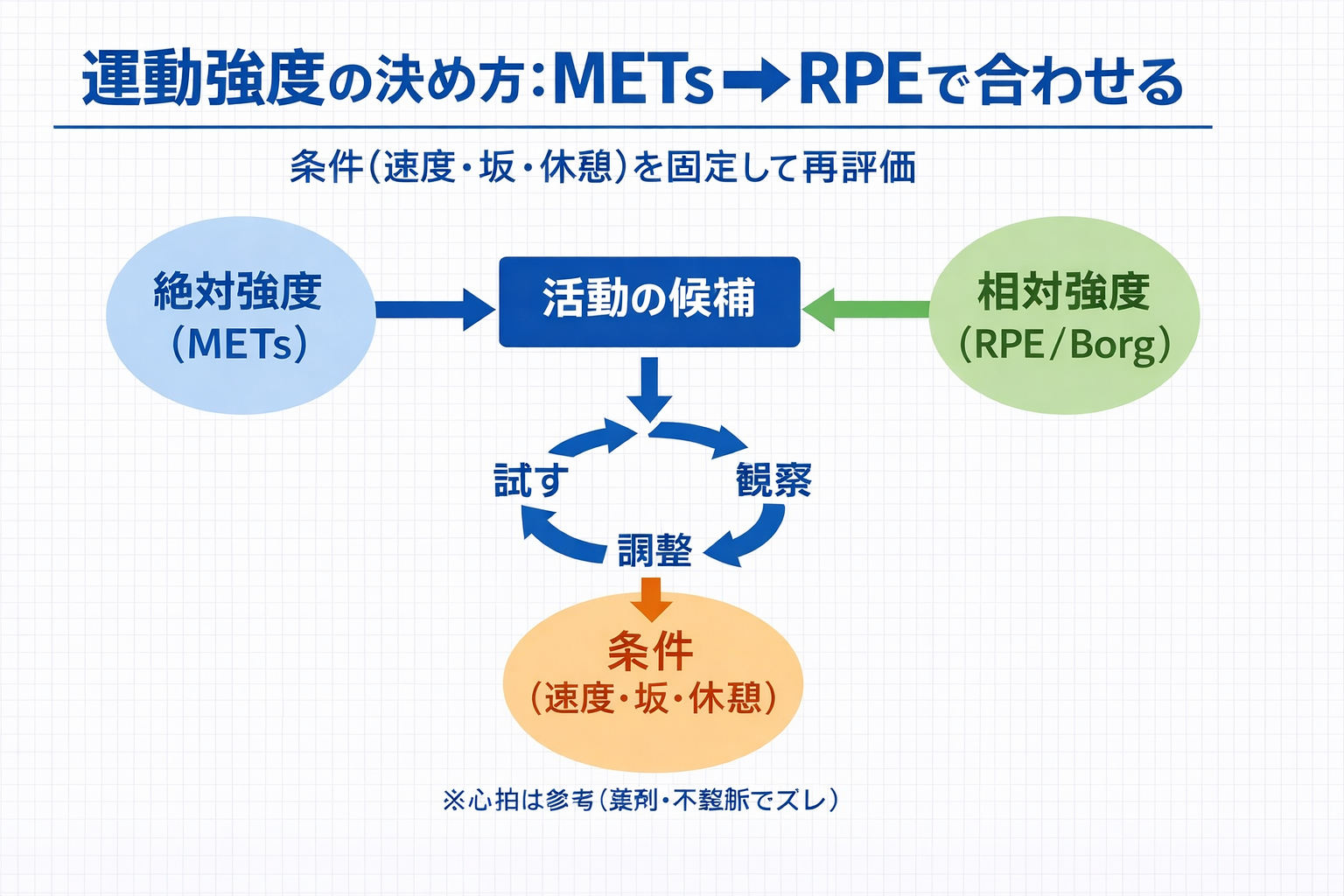
運動強度は、まず METs(絶対強度)で「活動の候補」を絞り、最後は RPE( Borg )と所見(息切れ・疼痛・めまい等)で「その人のきつさ(相対強度)」へ合わせると、臨床で破綻しにくいです。心拍は便利ですが、薬剤( β 遮断薬など)や不整脈、反応性の個体差でズレることがあるため、“心拍だけで決めない” を前提に置きます。
本記事は “指標の暗記” ではなく、「どう選び、どう合わせ、どう記録して次回に繋げるか」の型を 1 ページに固定します。参照用(早見表・各論)は別記事へ逃がし、このページは “決め方” に集中させます。
関連(同ジャンル回遊):運動療法(筋トレ・有酸素・安全管理)の全体像はハブに集約しています。
・親記事(総論):有酸素運動の運動処方(強度設定・中止基準・記録)
・子記事(参照):METs 早見表(生活動作・家事・運動)
5 分で決まる「強度設定」フロー
強度設定は、指標を増やすより「順番」を固定した方が速くなります。まずは ①目的を 1 行で固定 → ②活動候補( METs ) → ③相対強度( RPE ・所見) → ④条件を残して再評価、の流れを毎回同じにします。
この順番を守るだけで、症例が変わっても迷いにくくなり、説明・記録・申し送りが揃います。
| ステップ | やること | 判断の目安 | 記録の型 |
|---|---|---|---|
| 1 | 目的を 1 行で固定する | 体力づくり/ ADL への転移/症状が出ない範囲づくり | 目的( 1 行) |
| 2 | 活動を選ぶ( METs で当たりを付ける) | 軽い/中等度/高強度の候補を作る | 活動名+条件(速度・坂・補助具 等) |
| 3 | 相対強度で合わせる( RPE ・所見) | 会話できるか/息切れ・疼痛・めまいの程度 | RPE+所見(出現タイミング) |
| 4 | 段階づけして再評価 | 分割/休憩/速度・負荷の調整で “成立条件” を作る | 時間(分)+休憩(分)+次回の変更点 |
絶対強度と相対強度:ズレる前提で組むと迷いません
METs は「活動そのものの強さ(絶対強度)」を揃えるのに向きます。一方、同じ 4 METs でも、疼痛・不安・慢性疾患・当日の体調で “きつさ” は変わります。ここが、現場で「表は見たのに決められない」原因です。
したがって実務では、METs を “入口” に置き、 RPE と所見で相対強度を合わせてから、条件(速度・坂・休憩)を固定して再評価できる形に落とします。ズレたら、ズレた理由を追うより先に「調整→成立条件の記録」に寄せるのがコツです。
METs の基本: 1 MET と概算式( VO2 / kcal )
MET( metabolic equivalent )は、活動の強度を「安静時の何倍か」で表す単位です。慣用的に 1 MET = 3.5 mL O2/kg/min(座位安静の酸素摂取量)を基準にします。扱いやすい一方で、安静時代謝には個体差があるため、臨床では “代表値” として使うのが基本です。
目安の式は 2 つです。① VO2( mL/kg/min )= METs × 3.5。② kcal = METs × 体重( kg )× 時間( h )。ただし概算なので、比較を成立させるには「数値」より条件(速度・坂・休憩等)を残す方が強いです。
METs・ Borg・心拍・ Talk test の使い分け
指標は「正しいものを 1 つ選ぶ」ではなく、目的に合うものを主役にして、弱点を補うのが実務向きです。特に心拍は、薬剤( β 遮断薬など)や不整脈で外れやすいので、RPE と所見を同時に使う前提にします。
下表の “主役” を 1 つ決めると、残りは補助になり、判断がぶれにくくなります。
| 指標 | 強み | 弱み(落とし穴) | 主に向く場面 |
|---|---|---|---|
| METs | 活動選択が速い/強度区分が簡単 | 個体差と条件差でズレる | 候補出し/説明/介入の入口 |
| RPE( Borg ) | 相対強度を拾える/薬剤影響を受けにくい | 慣れが必要/初回は高めに出やすい | 慢性疾患/高齢者/日内変動が大きい人 |
| 心拍( %HRR 等) | 数値化しやすい/進行管理に便利 | β 遮断薬・不整脈・反応性で外れる | 健康成人/負荷試験がある環境/教育目的 |
| Talk test | 簡単/その場で共有できる | 主観でブレる/環境の影響 | 歩行・エルゴ等の有酸素の調整 |
| 所見(症状・観察) | 中止・中断判断に強い | “決める” だけだと強度が残りにくい | 術後/心肺疾患/体調変動が大きい人 |
強度区分の目安: METs・ RPE・心拍・ Talk test を 1 枚で揃える
最初に「中等度/高強度」の言葉を揃えると、スタッフ間のすり合わせが速くなります。METs は区分の入口に置き、RPE と Talk test で “その人のきつさ” を合わせます。
心拍は %HRmax や %HRR を使うことがありますが、条件(内服・不整脈・測定環境)で外れる前提で、補助として扱います。
| 区分 | METs(目安) | RPE( CR10 ) | Borg( 6–20 ) | 心拍(目安) | Talk test(目安) |
|---|---|---|---|---|---|
| 軽い | < 3.0 | 0〜2 | 6〜10 | 個別(上がりにくいことも多い) | 会話は余裕 |
| 中等度 | 3.0 〜 5.9 | 3〜4 | 11〜13 | %HRR 40〜59 など(目安) | 短文なら会話可 |
| 高強度 | 6.0 以上 | 5〜7 | 14〜17 | %HRR 60+ など(目安) | 会話が難しい |
※心拍の数値は環境でズレやすいため、 RPE と Talk test を同時に使い、所見(息切れ・疼痛・めまい等)を必ず添えます。β 遮断薬や不整脈がある場合は、心拍を “主役” にしない運用が安定します。
「強度」を実際に決める:段階づけと調整のコツ
同じ活動でも、速度・坂・休憩で強度は変わります。したがって “強度設定” は、最初から 1 回で当てにいくより、短時間で試す→観察→調整 の方が早いです。
実務では、①中等度の候補を選ぶ、② 5 〜 10 分で実施、③ RPE と所見で「予定よりきつい/楽」を判定、④速度・休憩・分割で調整します。これを 1 回回すだけで、その人の “成立条件” が固まりやすくなります。
| 状況 | よくある原因 | 調整(次アクション) | 再評価ポイント |
|---|---|---|---|
| きつすぎる | 速度が速い/休憩が少ない/不安・疼痛 | 速度を下げる/分割( 5 分× 2 )/休憩追加 | RPE、息切れ、疼痛 |
| 楽すぎる | 刺激不足/活動が軽い | 時間を伸ばす/速度を上げる/活動を 1 段上げる | 会話の余裕、 RPE |
| 日によって変動 | 体調・内服・睡眠・環境 | 「その日の条件」を 1 行で残し、微調整 | 時刻、内服、体調 |
中止・中断の考え方:数値より所見を優先する場面
心不全や COPD、術後などでは、METs や心拍を主役にすると危うい場面があります。こうしたケースでは、強度の “正確さ” より、所見を拾って段階づけする運用が重要です。
中止・中断の線引きは施設ルールや病態で変わるため、数値の丸暗記より「見逃しやすい所見」をチームで共有し、再現できる記録を残す方が実務的です。判断の枠組みは 土肥・アンダーソンの基準(リハ中止判断) と、前後差の残し方は リハ前後の血圧チェック手順 を参照してください。
記録の型:強度は「条件」を残すと再評価が速くなります
強度設定がうまくいかない原因の多くは、数値ではなく「条件が残っていない」ことです。再評価の比較を成立させるために、最低限「活動名+条件+時間(分)」をセットで残します。
RPE と所見を添えると、次回の微調整が 1 回で決まりやすくなります。下の形は “使い回し” が効くテンプレです。
| 項目 | 例 | 書き方のコツ | 再評価で効く理由 |
|---|---|---|---|
| 活動名 | 歩行/エルゴ/掃除機 | 固定ワードで短く | 共有と検索が速い |
| 条件 | 平地、速度、補助具、坂 | 変動しやすい要素を優先 | 同条件比較が成立 |
| 時間(分) | 10 分× 2(休憩 3 分) | 分割と休憩を必ず書く | 段階づけが再現できる |
| RPE | RPE 13 | 終了直後に確認 | 相対強度の軸になる |
| 所見 | 息切れ、疼痛、めまい | 種類+出現タイミング | 中断・調整の判断材料 |
現場の詰まりどころ(よくある失敗→回避)
強度設定で詰まりやすいのは「表は見たのに、結局どう進めるか決まらない」場面です。多くは、迷いが “条件” と “相対強度” に分解できていません。
→ よくある失敗(原因と次アクション)へ
→ その日の条件チェック(抜け漏れ防止)へ
関連(総論):有酸素運動の運動処方(強度設定・中止基準・記録)
よくある失敗:原因を決め打ちせず “次アクション” を固定する
| よくある失敗 | 原因 | 対策(次アクション) | 記録ポイント |
|---|---|---|---|
| METs だけで決めてしまう | 個体差・条件差を無視 | RPE と所見で必ず補正する | RPE、息切れ、疼痛 |
| 心拍だけで決める | 薬剤・不整脈で外れる | 心拍は参考、主軸は RPE | 内服、 HR 反応、所見 |
| 再評価で比較できない | 条件が残っていない | 速度・坂・休憩を固定して記録 | 条件 1 行 |
その日の条件チェック:変動が大きい人ほど “ 1 行メモ ” が効きます
| 項目 | 例 | 残す理由 |
|---|---|---|
| 時刻 | 午前/午後、食後何時間 | 体調と反応の差が出やすい |
| 内服・条件 | β 遮断薬、鎮痛薬、吸入など | 心拍や息切れの反応が変わる |
| 症状のベースライン | 息切れ、疼痛、ふらつき | “増えた” を判断しやすい |
| 環境 | 寒い、混雑、騒音 | 主観強度が上がりやすい |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.中等度と高強度の境目は何 METs ですか?
一般的な目安として、中等度= 3.0 〜 5.9 METs、高強度= 6.0 METs 以上です。臨床では、数値だけで決め切らず、 RPE と Talk test(会話のしやすさ)を合わせて “その人のきつさ” を揃えるとズレにくくなります。
Q2.患者さんの「きつさ」と METs が合いません
METs は絶対強度なので、疼痛・不安・疾患・体調で相対強度は変わります。まずは速度を落とす、分割する、休憩を増やす等で “成立条件” を作り、 RPE と所見で合わせます。比較ができるように、条件(速度・坂・休憩)を 1 行で残すのがコツです。
Q3.β 遮断薬内服だと心拍で強度設定できませんか?
心拍反応が鈍く、見かけ上低く出ることがあります。心拍だけで決めず、 RPE と所見(必要時は SpO2 や血圧の前後差)を主軸にして、段階づけで調整すると運用が安定します。
Q4.%HRR と %HRmax はどう違いますか?
%HRmax は最大心拍に対する割合、%HRR は安静心拍を引いた “予備能( reserve )” に対する割合です。どちらを使う場合も、環境や個体差でズレる前提で「 RPE と所見で補正する」をセットにすると、現場で破綻しにくくなります。
Q5.Talk test はどう使えばいいですか?
歩行やエルゴでは、会話が余裕=軽い、短文なら会話可=中等度、会話が難しい=高強度の目安として使えます。数値が揃いにくい場面でも共有しやすいので、 RPE とセットで運用すると判断が速くなります。
次の一手
- 運用を整える:リハ前後の血圧チェック手順(測定タイミングと記録の型)
- 共有の型を作る:エルゴメーター負荷設定(何 W?上げ方と記録)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に「続ける/変える」の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- Centers for Disease Control and Prevention (CDC). Measuring Physical Activity Intensity. CDC
- U.S. Department of Health and Human Services. Physical Activity Guidelines for Americans, 2nd edition. PDF
- Borg GA. Psychophysical bases of perceived exertion. Med Sci Sports Exerc. 1982;14(5):377-381. PubMed
- Herrmann SD, et al. 2024 Adult Compendium of Physical Activities. J Sport Health Sci. 2024;13(1):6-12. doi:10.1016/j.jshs.2023.10.010
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下