
いつも当サイト(rehabilikun blog)の記事をお読みいただき誠にありがとうございます。また、初めましての方はよろしくお願い致します。サイト管理者のリハビリくんです!
この記事は「正しい血圧の測定方法」をキーワードに内容を構成しております。こちらのテーマについて、もともと関心が高く知識を有している方に対しても、ほとんど知識がなくて右も左も分からない方に対しても、有益な情報がお届けできるように心掛けております。それでは早速、内容に移らせていただきます。
血圧測定は簡単に実施することができる体調確認方法の1つになります。リハビリテーション専門職としても血圧測定することで、体調の変化の気付きに繋がったり、運動時の負荷量が適切か判断する材料になったりします。
血圧は、酸素や栄養を身体の隅々まで送り届け、血中の情報伝達物質を運び、さらに体温調節までを担う血液循環の原動力になります。その一方、十分に供給することができないと脳や心臓、腎臓などの主要臓器へのダメージのリスクのもとともなる重要な生体物理量になります。
普段から当たり前のようにバイタルサインの測定として行っている血圧測定ですが、血圧測定の基礎知識について、分からないことがある方もいらっしゃると思います。そんな方のためにこちらの記事を用意しました!
こちらの記事を読むことで、血圧測定の方法論における理解を深め、日常における診療場面の一助になることを目標にします。是非、最後までご覧になってください!

理学療法士、作業療法士、言語聴覚士として働いていると、一般的な会社員とは異なるリハビリ専門職ならではの苦悩や辛いことがあると思います。当サイト(rehabilikun blog)ではそのような療法士の働き方に対する記事も作成し、働き方改革の一助に携わりたいと考えております。
理学療法士としての主な取得資格は以下の通りです
登録理学療法士
脳卒中認定理学療法士
褥瘡 創傷ケア認定理学療法士
3学会合同呼吸療法認定士
福祉住環境コーディネーター2級
【リハビリテーション専門職の転職サイト】
医療従事者となる理学療法士、作業療法士、言語聴覚士といったリハビリテーション専門職は超高齢社会を突き進む本邦において必要不可欠な職種になります。
実際に近年では、理学療法士は 10,000 ~ 11,000 人程度、作業療法士は 4,000 ~ 5,000 人程度、言語聴覚士は 1,600 ~ 1,800 人程度、国家試験に合格しており、順調に有資格者数が増え続けています。
このように世の中から必要とされている反面、理学療法士・作業療法士・言語聴覚士の給与は他業界と比較して恵まれてるとはいえません。「賃金構造基本統計調査」から他業界と比較してみても2022 年度のリハビリテーション専門職の初任給平均額は 239,100 円となっており、満足できるものではありません。
また、給与の問題もありながら、リハビリテーション専門職は業界特有の激しい人間関係という荒波に揉まれながら業務にあたることになります。この人間関係で辛い思いをする人はかなり多いと考えられます。
このように、給与や人間関係、また福利厚生などを含めた恵まれた労働環境で働くためには転職が必要になることもあります。1 年目、すなわち始めての職場が恵まれた環境であればいうことありませんが、必ずしもそう上手くはいきません。
最近では転職サイトにも様々な種類のものがあり、どの転職エージェントを選択するか迷うと思います。理学療法士、作業療法士、言語聴覚士におすすめしたい転職サイトは、他の記事で詳しくまとめています!《【理学療法士転職サイトランキング】おすすめ5選|リハビリ職の転職》こちらの記事もご覧になって頂けると幸いです☺️
血圧測定とは
血圧とは、心臓から送り出される血液の流れが内側から血管を押す圧力のことになります。心臓が収縮するときの血圧を「最高血圧」、心臓が拡張するときの血圧を「最低血圧」といい、診療だけに留まらず様々な場面で使用される重要な生体情報になります。
酸素や栄養を身体の隅々まで送り届け、血中の情報伝達物質を運び、さらに体温調節までを担う血液循環の原動力になります。その一方、十分に供給することができないと脳や心臓、腎臓などの主要臓器へのダメージのリスクのもとともなる重要な生体物理量になります。
1905 年、ロシアの外科医であるコロトコフが初めて実用的な血圧測定法を発明したところから血圧測定の一般化が進んでまいりました。そこから 100 年以上が経過しましたが、その間にこれまであらゆる血圧測定装置が考案、実用化されております。
血圧測定の原理:直接法と間接法
血圧の測定原理は、直接法と間接法とに分類されます。
直接法はカテーテルを血管内に留置して、血管中の圧力、すなわち動脈内圧を直接測るもので、これに基づくものを観血血圧モニタと呼びます。
観血血圧モニタは、圧力変換器がカテーテルの先端にあるカテーテル先端型と測定部位の圧力を流体を満たしたチューブで体外に導出して計測する ウォータ・フィルド型に分類されます。
間接法による血圧計は非観血血圧計と呼びます。直接法が動脈内圧を直接計測するのに対し、間接法は動脈内圧と体外から動脈に加える外圧との相互作用として生じる物理現象を非観血、無侵襲的に捉えて血圧を推定します。
非観血血圧計は用手法で血圧判定をおこなう手動式と血圧計が自動的に血圧判定する自動式とに分類されます。
正しい血圧測定(上腕血圧測定)
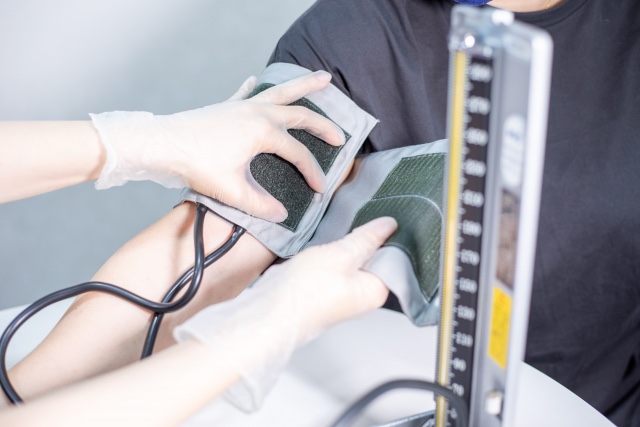
会話を止めて安静を保つ環境で測定します。
たくし上げた衣類で上腕を圧迫しないようにします。カフで上腕動脈を確実に圧迫するために、ゴム囊が上腕動脈上に位置するよう配慮しつつ、指 1〜 2 本が入る程度の強さでカフを巻きます。
カフが緩すぎると血圧が高く測定されます。下端が肘窩の 2.0 cm程度上になるようにカフを装着し、聴診器はカフへの接触を避け、皮膚に密着させて片手でしっかり固定します。
右上腕での測定の場合、肘の後方からゴム管が出るようにカフを巻くか、カフの上下を反転させて巻くと、内側を走行する上腕動脈の確実な圧迫が可能となります。
カフ位置は心臓の高さに保ちます。その際、可変の架台で腕の高さを調節すると容易となります。末梢のうっ血を避けるため、カフの加圧は急速に行います。
排気 は 1 心拍ないし 1 秒毎に 2 〜 3 mmHgの速度で行いながら、Korotkoff 音の聞こえ始めを収縮期血圧、消失を拡張期血圧として採用します。1 〜 2 分の間隔で少なくとも 2 回測定し、安定した 2 回の平均値を血圧値とします。
身体診察の抵抗感について
医療や介護に携わる方は、身体を診察される側の人の気持ちも汲み取って対応していく必要があります。
日本人の文化的特徴として、人前で肌をさらすことに対して抵抗がある人は多いと考えられます。また、日本はスキンシップも比較的控えめな国だと思いますので、身体に触れられることに抵抗を抱く方も比較的多いはずです。
女性患者の身体診察の抵抗感についての研究によれば、医師の診察においても腹部・胸部の診察には 20 〜 30 %の女性が抵抗があると回答しています。
また、女性で例をあげましたが男性だって不快感を示す人はいるかと思います。初対面で信頼関係がない状態であれば尚更になります。
肌を晒す、触れられることは苦手な人もいらっしゃいます。そのような背景がありますが、リハビリテーションを行う上で血圧測定や聴診は必須となります。
結論からいえば、可能な限り血圧測定も聴診も「素肌」に当てて行ったほうが正確な検査となります。しかしながら、個々でいろいろと思うもの、感じるものはあるかと思いますので、そのあたりはケースバイケースで対応していく必要があると考えます。
服の上からの血圧測定について

血圧測定は医療や介護においてかかせないものとなります。筆者の経験としても、患者様の病態や体調に応じて1回の介入中に測定する頻度は様々になると思いますが、血圧測定を行わないでリハビリテーションを行うことはあまりないのではないかと考えています。
血圧測定の基本については、日本高血圧学会が発行している「高血圧治療ガイドライン2014」に記載されております。
こちらには、「厚手のシャツ、上着の上からカフを巻いてはいけない。厚地のシャツをたくし上げて上腕を圧迫してはいけない」と記載があります。
「厚い生地の服」は血圧測定に適していないとされていますが「薄い生地の服」での正確な測定はできるのでしょうか。実際、薄い生地の服の上からであれば、良しとしている方もいらっしゃると思います。
高齢者を対象に、「素肌」「薄い生地の服(厚さ 1 mm)」「薄い生地の服を肘までまくり上げた状態」で血圧測定をして、血圧の値に差異が生じるかを比較した報告によると、素肌と比較して服を着ている状態のほうが有意に血圧が高値になったと報告されています。要因としては、動脈硬化が進行し、血管のコンプライアンスが低下していた可能性が挙げられています。
この研究の平均の血圧の差は 4 mmHgでありましたが、一部の患者では「素肌」の血圧よりも15mmHg程度高い、または低くなることもあったようです。
このような結果から、血圧測定においては薄い生地の洋服であったとしても、洋服の上からカフを巻いたり、服を肘までまくり上げる行為は控えるべきだということがわかります。
何を優先させるべきか考えるべき
洋服の上からカフを巻いたり、服を肘までまくり上げて血圧を測定すると正確な値が測定できない可能性があることを説明しましたが、かといって必ずしも正しい測定方法を強制する必要もないと考えます。
例えば、訪問リハビリテーションの初回訪問で片麻痺の利用者様が、厚手の脱ぎにくそうなセーターを着ていた場合、どのような対応をとることが正解になるでしょうか。
介護保険分野の初回訪問では情報量が不足しております。信頼関係も築かれていない上に、どの程度の更衣動作能力であるのかも現状ですとわかりません。この場面で血圧測定の正確性を優先して、服を脱いでもらうことが正解かどうかと言われると少し難しいですよね。
血圧測定については、理学療法評価の中でも日々の変化を確認するためには正確性が重要になる評価だと思いますので、正しい測定方法で実施することが重要になるかと思います。しかしながら、正確性を重要視しすぎて患者様に不快感を与えてしまうことも考えられます。
この件について正解はないと思っております。ケースバイケースであるとも思いますので、自分の中での線引きも必要になると思います。患者様、利用者様ごとに血圧測定を行う意義を見つめ直し適切に対応ができるようにする必要があります。
まとめ
最後までお読みいただきありがとうございます!
この記事では「正しい血圧測定の方法論」をキーワードに考えを述べさせていただきました。
こちらの記事が血圧測定の方法論における理解力向上をもたらし、日常における診療場面に少しでもお力添えになれば幸いです!
リハビリテーションを安全に実施するためにはリハビリテーションの安全管理、運動の中止基準を正しく理解したうえでリハビリテーションを提供する必要があります。このテーマについては、他の記事で更に詳しくまとめておりますので、こちらの記事もご覧になって頂けると幸いです☺️ 【土肥アンダーソンの基準についての記事はこちらから】
参考文献
- 糸井裕子 , 小川悦代.素肌と衣服の袖の上からの血圧測定値の比較.日本看護医療学会雑誌.12巻,2号,p35-43.
- 白崎修.循環器分野における血圧計の役割と進化.医機学.Vol.80,No.6,2010,p622-631.
- 杤久保修.血圧測定法 方法と問題点.日本内科学会雑誌.第96巻,第1号,平成19年,p16-22.



