RASS は「観察 → 呼名 → 短時間の身体刺激」を固定すると判定が安定します
ICU の鎮静管理で迷いやすいのは、「今の覚醒レベルをどう判定するか」「−1 / −2 / −3 をどう見分けるか」「点数だけでなく何を一緒に記録するか」の 3 点です。RASS( Richmond Agitation-Sedation Scale )は、興奮側の +4 から鎮静側の −5 までを 10 段階で共有できる、臨床で使いやすい鎮静スケールです。
この記事では、成人 ICU の RASS をその場で迷わず評価することに絞って、10 段階早見表・ 3 ステップ判定・ −1 / −2 / −3 の境界・記録の最小セット・配布用 PDFを整理します。薬剤の細かな選び方や小児領域の運用までは広げず、「今日から同じ手順で採点できる」ことを優先してまとめました。
RASS 10 段階の早見表( +4 〜 −5 )
表はスマホで横スクロールできます。まずは「どのスコア帯を見ているか」と「短い記録例」をセットで覚えると、申し送りがそろいやすくなります。
| スコア | 定義(要約) | 記録例(短文) |
|---|---|---|
| +4 | 闘争的:暴力的でスタッフに危険 | ライン抜去試みあり・制止困難 |
| +3 | 高度な不穏:攻撃的行動あり | CV 抜去企図あり |
| +2 | 不穏:目的のない運動/呼吸器不同調 | 四肢多動・同調不良 |
| +1 | 落ち着きがない:不安・そわそわする | 表情不安・会話は成立 |
| 0 | 穏やか・清明 | 覚醒良好・理解可 |
| −1 | 傾眠:呼名で開眼し、アイコンタクトが 10 秒以上続く | 呼名で開眼・視線 12 秒持続 |
| −2 | 浅い鎮静:呼名で開眼するが、アイコンタクトが 10 秒未満 | 呼名で開眼・視線 6 秒で逸れる |
| −3 | 中等度鎮静:呼名で何らかの動きはあるが、アイコンタクトはない | 呼名で上肢が動くが視線合わず |
| −4 | 深い鎮静:呼名に反応なし、身体刺激で反応あり | 声反応なし・短時間刺激で逃避あり |
| −5 | 覚醒不能:呼名・身体刺激とも反応なし | 呼名・身体刺激とも無反応 |
図解|RASS 3 ステップ判定と覚醒レベルの境界
表だけではイメージしにくいときは、判定の流れを 1 枚で見ると整理しやすくなります。まずは刺激しないで観察し、次に声かけ、必要時のみ身体刺激へ進む順番を固定すると、採点のズレが減ります。
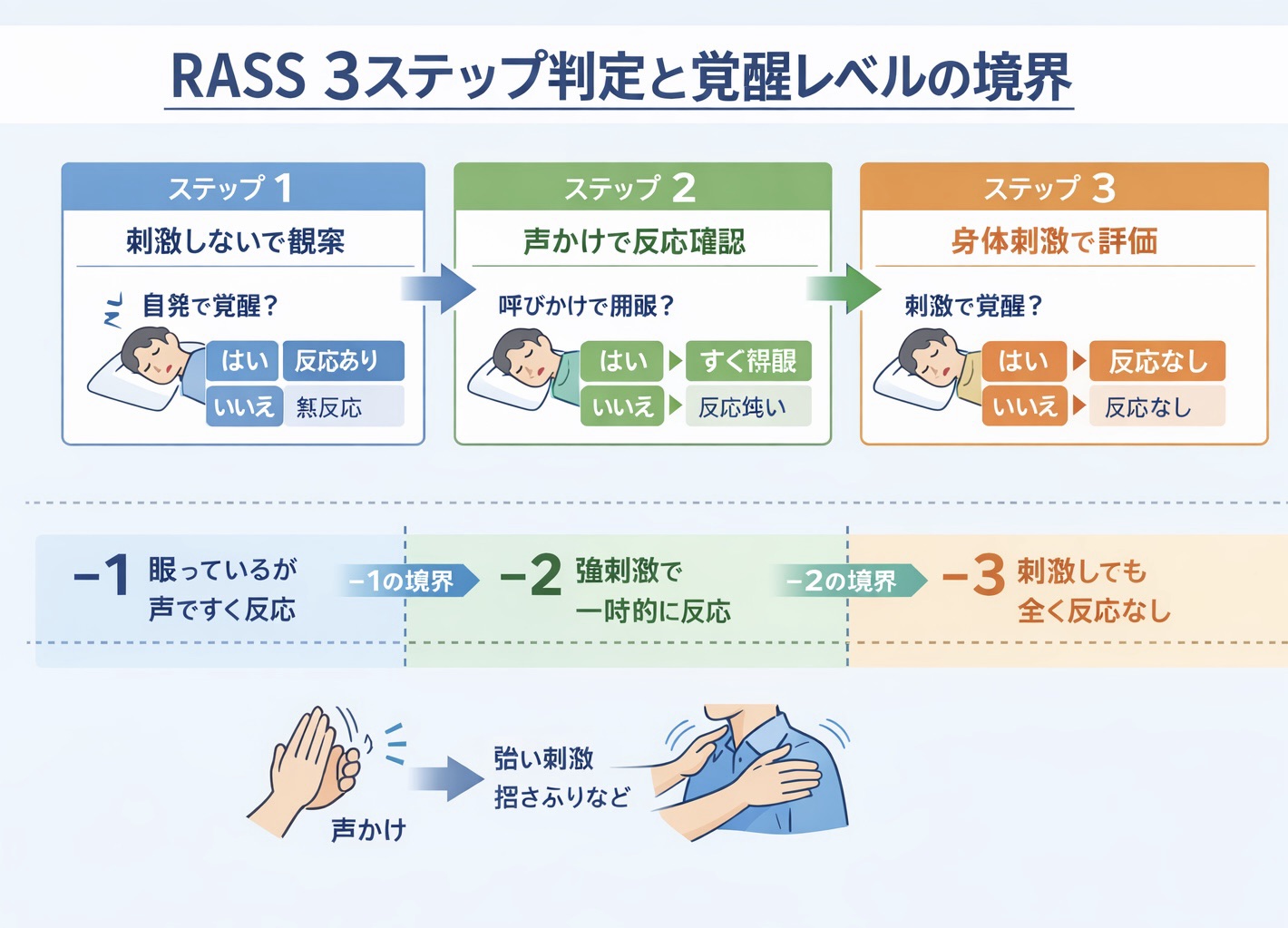
実施手順(現場メモ)
判定は、観察 → 呼名 → 短時間の身体刺激の順で固定するとブレが減ります。とくに −1 / −2 / −3 は、アイコンタクトがあるか、ある場合は 10 秒以上続くかで整理すると判断しやすくなります。
- 観察:落ち着き・多動・不同調・ライン抜去企図の有無をみて、まず 0 / + 側を考えます。
- 呼名:呼名し、開眼の有無とアイコンタクトの持続を確認します。ここで −1〜−3 を判定します。
- 短時間の身体刺激(必要時のみ):呼名で十分な反応がないときだけ、短時間の身体刺激で −4 / −5 を確認します。刺激は最小限・短時間にとどめます。
記録の最小セット(これだけ残せば連携しやすい)
RASS は点数だけでは伝わりにくいため、「どの刺激で」「どんな反応だったか」を 1 行添える運用が実務向きです。申し送りは、長文よりも再現できる短文の方がそろいやすくなります。
| 項目 | 何を残す? | 例(短文) |
|---|---|---|
| 実施時刻 | 変動を拾うための時点 | 09:00 |
| RASS スコア | 現在の覚醒 / 鎮静レベル | RASS −2 |
| 根拠 | どの刺激で、どう反応したか | 呼名で開眼、視線 6 秒で逸れる |
| 目標との差 | 目標レンジに入っているか | 目標 −2〜0、現在は目標内 |
| 次の一手 | 再評価の予定や介入後の確認 | 鎮静調整後 30 分で再評価 |
RASS 記録シート PDF
採点の順番と記録の型をそろえたいときは、配布用の A4 記録シートを使うと運用しやすくなります。評価時刻、スコア、根拠、再評価メモを 1 枚で残したい場面に向いています。
プレビューを開く
現場の詰まりどころ:ブレるのは「順番」「刺激」「書き方」です
評価手順と記録の最小セットを先に固定すると、評価者が変わってもズレにくくなります。せん妄評価まで含めた全体像はICU の鎮静・せん妄評価の基本で整理しています。
| よくある失敗 | なぜ起きる? | 対策 | 記録のコツ |
|---|---|---|---|
| 評価者でスコアがズレる | 観察 → 呼名 → 刺激の順番がそろっていない | ミニ SOP として判定順を固定する | 刺激の種類と反応を 1 行で添える |
| 刺激が強すぎる / 長すぎる | 反応を取りに行きすぎてしまう | 身体刺激は必要時のみ、最小限・短時間にする | 刺激後の再評価時刻も残す |
| 点数だけで申し送る | 何を見てその点数かが伝わらない | 「呼名で開眼、視線 6 秒」まで短文で残す | 短くても根拠を残す |
目標鎮静の考え方
RASS は採点そのものが目的ではなく、目標鎮静との差を見て次の一手を決めるための尺度です。多くの場面では浅めの鎮静を目指す文脈がありますが、具体の目標レンジは疾患・処置・人工呼吸管理の状況で変わります。運用では、施設 SOP や主治医指示に沿って目標レンジと現在値の差を残す形にしておくと、鎮静調整後の再評価につなげやすくなります。
鎮静スケールの比較( RASS / Ramsay / SAS / MAAS )
RASS の強みは、鎮静だけでなく興奮側も見られ、しかも判定順が整理しやすいことです。現場で迷ったときは「運用しやすいか」で比べると選びやすくなります。
| スケール | 段階 | 興奮側の評価 | 主な特徴 | ひと言の使い分け |
|---|---|---|---|---|
| RASS | 10( +4〜−5 ) | あり | 観察 → 呼名 → 身体刺激で判定しやすい | 標準化しやすい |
| Ramsay | 6 | 限定的 | 古典的で簡便 | 簡潔にみたいとき |
| SAS | 7 | あり | 数値構成が明瞭 | 施設慣習があるとき |
| MAAS | 6 | あり | 反応性を粗く把握しやすい | 大づかみに把握したいとき |
意識スケールと鎮静スケールの違い
JCS や GCS は、主に鎮静していない状態の覚醒レベルをみる場面で使います。一方、RASS は意図して行っている鎮静の深さや不穏の程度を共有するための尺度です。深く鎮静中の患者を JCS / GCS だけでみると、評価の目的がずれやすくなります。
実務では、まず RASS で現在の覚醒レベルをそろえ、そのうえで評価可能な範囲まで整ったら次の評価へ進む、と順番を決めておくと運用が整いやすくなります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. −2 と −3 の境界はどこですか?
A. 第一の分かれ目はアイコンタクトがあるかです。開眼や体動があっても視線が合わなければ −3、視線が合うなら次に 10 秒以上続くかをみて、続けば −1、短ければ −2 と考えます。
Q2. 身体刺激は何を使えばよいですか?
A. 呼名で十分な反応がないときだけ、短時間・最小限の身体刺激を使います。本文では短時間の僧帽筋刺激や爪床圧迫のように、反応の有無を確認しやすい例で整理しています。施設ルールに従い、刺激の種類と反応を一緒に記録してください。
Q3. 挿管中で話せない患者でも評価できますか?
A. できます。RASS は発声の有無ではなく、開眼・視線・体動・反応性で評価できます。挿管中でも、呼名への反応や呼吸器不同調、不穏の有無は十分な手がかりになります。
Q4. RASS の次は何を見ればいいですか?
A. 覚醒が評価可能な範囲まで整ったら、次はせん妄スクリーニングに進みます。流れをまとめて確認したいときは、記事末の「次の一手」から関連ページを参照してください。
次の一手
RASS を採点できるようになったら、次は「鎮静評価をどう次の評価につなげるか」を押さえると運用が一段整います。
参考文献
- Sessler CN, Gosnell MS, Grap MJ, et al. The Richmond Agitation-Sedation Scale: validity and reliability in adult intensive care unit patients. Am J Respir Crit Care Med. 2002;166(10):1338-1344. doi:10.1164/rccm.2107138
- Ely EW, Truman B, Shintani A, et al. Monitoring sedation status over time in ICU patients: reliability and validity of the Richmond Agitation-Sedation Scale ( RASS ). JAMA. 2003;289(22):2983-2991. doi:10.1001/jama.289.22.2983
- Devlin JW, Skrobik Y, Gélinas C, et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med. 2018;46(9):e825-e873. doi:10.1097/CCM.0000000000003299
- 卯野木健, 桜本秀明, 沖村愛子, ほか. Richmond Agitation-Sedation Scale 日本語版の作成. 日集中医誌. 2010;17:73-74.
- 卯野木健, 芹田晃道, 四本竜一. 成人 ICU 患者においてはどの鎮静スケールが有用か?—文献を用いた 4 つの鎮静スケールの比較—. 日集中医誌. 2008;15:179-188.
- 戸谷昌樹, 鶴田良介. ICU におけるリハビリテーション医療に必要な鎮静・鎮痛に対する薬剤の知識. Jpn J Rehabil Med. 2019;56:860-864.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



