身体計測と栄養アセスメント|サルコペニア・フレイルを見抜く主要項目と読み方
身体計測は、栄養アセスメント・リハ栄養・サルコペニア/フレイル評価の「起点」になる基礎データです。身長・体重・ BMI に加えて、周囲径( AC / CC )・皮下脂肪厚( TSF )・握力などを同一条件で繰り返し測ると、体重減少の意味づけや筋肉量低下の早期把握が安定します。
本記事は、身体計測の総論ページとして、標準化プロトコル → 主要指標の計算 → 解釈のコツまでを 1 本で整理します。測定手順の詳細や体重変化の深掘りは子記事に分け、ここでは「何を、どの順で、どう読むか」が迷わない構成に寄せています。
身体計測 記録シート(PDF)
記録の型をすぐ使いたい方向けに、A4 1 枚の記録シート PDF を用意しました。測定条件の固定、主要指標の記録、周囲径・皮下脂肪厚のメモを 1 枚で残しやすい構成です。
ブラウザでそのまま編集しやすい形式を使いたい場合は、身体計測 記録シート( A4 ・ HTML )も使えます。
PDF プレビューを開く
まず読むとつながる小記事(本記事の実務補助)
このページで全体像を押さえたあと、実務で詰まりやすい論点を小記事で補うと運用が安定します。役割を分けて読むと、同じ内容の行き来が減り、現場で必要なページにすぐ戻れます。
| テーマ | 小記事 | こんなときに |
|---|---|---|
| 「測れない」を解決 | 身長・体重測定の実務|立位不可でもできる手順と代替 | 立位不可/車椅子/ベッドスケール/推定身長の運用 |
| 体重変化の解釈 | 体重変化の読み方|%体重減少・脱水/浮腫を区別するコツ | 点滴・利尿・透析・浮腫で「栄養低下」に見えやすいとき |
| BMI の限界 | BMI の使いどころ・限界|高齢者・浮腫・筋肉量を反映しない理由 | BMI が正常でも筋肉が落ちていそう/むくみが強い |
測定の標準化プロトコル
身体計測で最も多い失敗は、測定そのものではなく条件が毎回違うことです。単発の「正確そうな数値」より、同一条件での継時比較ができる運用を優先すると、解釈のズレが減ります。
特に、時間帯・衣類・機器・測定者・姿勢・単位が揃っていないと、体重や周囲径が変化したのか、条件が変わっただけなのか分からなくなります。まずは最低限そろえる項目を固定します。
| 項目 | 標準 | 例外時の書き方 | よくあるズレ |
|---|---|---|---|
| 時間帯 | 午前/食前/排泄後など、できる範囲で固定 | 「夕食後」「透析翌日」など背景も併記 | 点滴・排泄・利尿で体重が動く |
| 衣類・装具 | 軽装・同条件 | 「オムツあり」「装具あり」 | 衣類重量で 0.5 ~ 1.0 kg ぶれる |
| 測定機器 | 同じ体重計/同じ巻尺/同じ皮下脂肪計 | 機器変更時は「機器名」を記録 | 機器差で比較不能になる |
| 測定者 | 同一測定者を優先 | 交代時は「測定者」を記録 | ランドマークがずれる |
| 測定側 | 周囲径は原則「非利き手側」 | 麻痺・拘縮などで変更時は明記 | 左右差で見かけ上の変化が出る |
| 回数 | 2 ~ 3 回測って平均 | 外れ値は再測定 | 1 回だけだとブレが残る |
| 姿勢 | 立位/座位/仰臥位を固定 | 「車椅子座位」「臥位」など具体 | 姿勢で身長・周囲径が変わる |
| 単位 | cm / mm を統一 | TSF は mm → cm 変換を明記 | AMC / AMA 計算が崩れる |
身長・体重から求める主要指標
身長・体重は「栄養」だけでなく、「水分(脱水/浮腫)」「治療(点滴/利尿/透析)」「排泄(便秘/下痢)」も反映します。数値だけで決め打ちせず、背景とセットで読みます。
ここで使う指標は、あくまで入口です。単発の数値で結論を出すより、期間をそろえて追跡し、周囲径や機能指標と合わせて解釈すると見落としが減ります。
| 指標 | 算出式 | 実務メモ |
|---|---|---|
| BMI | 体重( kg ) ÷ {身長( m )× 身長( m )} | 筋肉量は反映しません。高齢者・浮腫では過信しない |
| 理想体重( IBW = 22 ) | 身長( m )× 身長( m )× 22 | 必要量計算の目安として使う |
| % 理想体重 | 現体重 ÷ 理想体重 × 100 | 慢性の栄養低下を拾いやすい |
| % 平常時体重( %UBW ) | 現体重 ÷ 平常時体重 × 100 | 情報源(本人/家族/健診)と日付を残す |
| 体重減少率 | (以前の体重 − 現在体重)÷ 以前の体重 × 100 | 「期間」を必ず併記( 1 か月/ 3 か月/ 6 か月) |
身長の測定と例外対応
原則は身長計で立位測定です。踵・臀部・肩・後頭部を軽く接地し、 Frankfurt 平面を水平に保ちます。立位が難しければ臥位測定、さらに困難なら推定身長(膝高・前腕長など)へ切り替えます。
推定身長を使う場合は「推定」と明記し、推定式・測定部位・姿勢・測定側を記録します。継時比較は同じ方法で統一すると解釈が安定します。
体重と継時比較(単発値で決めない)
体重は「軽装」「排泄後」「同一機器」を優先し、前回値・平常時体重との比較を必ず残します。短期間で大きく動く場合は、栄養よりも水分変動(浮腫/脱水)、点滴・利尿、便秘などの影響をまず疑います。
逆に、数週間〜数か月でじわじわ変化する場合は、摂取量・炎症・活動量低下・筋量低下が絡みやすくなります。期間を切って読むだけで、見立ての精度が上がります。
体重減少率と期間(有意な減少の目安)
| 期間 | 目安(以上) | 読み違いを減らす一言 |
|---|---|---|
| 1 週間 | 1 ~ 2 % | 水分変動の影響が大きい |
| 1 か月 | 5 % | 摂取量低下・炎症・治療背景も確認 |
| 3 か月 | 7.5 % | 慢性の栄養低下・活動量低下を疑う |
| 6 か月 | 10 % | 生活機能低下とセットで評価 |
周囲径と皮下脂肪厚: AC ・ TSF ・ AMC ・ AMA ・ CC
周囲径・皮下脂肪厚は、体重が水分で揺れる状況でも体格の輪郭を捉えやすい指標です。特に、上腕( AC / TSF )と下腿( CC )は「筋肉量低下のサイン」を拾いやすく、サルコペニア・フレイルの評価にもつながります。
ただし、これらも「毎回同じ場所を、同じ条件で」測れて初めて意味が出ます。手技の上手さより、条件固定と記録のそろえ方が重要です。
AC (上腕周囲長: MUAC )
肩峰と尺骨肘頭を結んだ中点をランドマークにし、巻尺を水平に一周させます。皮膚を圧迫しすぎない程度に接触させ、 2 ~ 3 回測って平均を採用します。
TSF (上腕三頭筋部皮下脂肪厚)
AC と同じ中点(または中点から肩峰側 1 cm )で皮膚ひだをつまみ上げ、皮下脂肪計で 2 回以上測定して平均を取ります。多くは mm 表記のため、後述の計算では mm ÷ 10 → cm に変換して使います。
AMC (上腕筋囲)・ AMA (上腕筋面積)
筋肉量の変化を周囲径から推定するための計算です。式を暗記するより、記録シートに沿って「単位」を崩さずに計算できる運用を作る方が現場では安定します。
| 指標 | 算出式 | 注意点 |
|---|---|---|
| AMC ( cm ) | AC ( cm )− π × TSF ( cm ) | TSF が mm のときは mm ÷ 10 で cm 化 |
| AMA ( cm² ) | AMC × AMC ÷( 4 × π ) | 計算過程を記録して再現性を確保 |
CC (下腿周囲長)
CC は簡便に測れて、筋肉量低下のスクリーニングに使われやすい指標です。測定肢位(座位/仰臥位)とランドマーク(最大囲)を固定し、浮腫が強い場合は「圧痕の有無」も一緒に記録します。
握力(機能指標)
握力は「筋力」の代表指標として、サルコペニア診断基準でも採用されています。身体計測(形態)だけだと見落としやすい「機能低下」を補えるため、可能なら同日に測定し、周囲径や体重変化と合わせて解釈します。
形態と機能を同じ日に押さえると、「体格は保たれて見えるが機能は落ちている」「体重は増えたが握力は落ちている」といったズレを拾いやすくなります。
ミニ計算例(単位と前提を崩さない)
計算は「式」よりも「単位」と「どの体重を使ったか」でミスが起きます。現場でよく使う最小セットの例を、記録に落とし込みやすい形で整理します。
| 項目 | 入力例 | 結果 | 読み方 |
|---|---|---|---|
| BMI | 身長 1.60 m /体重 48.0 kg | 48.0 ÷( 1.60 × 1.60 )= 18.8 | 「筋肉量」は別指標で確認 |
| % IBW | IBW = 1.60 × 1.60 × 22 = 56.3 kg | 48.0 ÷ 56.3 × 100 = 85 % | 慢性の栄養低下を疑う入口 |
| 体重減少率 | 1 か月前 52.0 kg → 現在 48.0 kg | ( 52.0 − 48.0 )÷ 52.0 × 100 = 7.7 % | 「期間 1 か月」で有意。背景確認 |
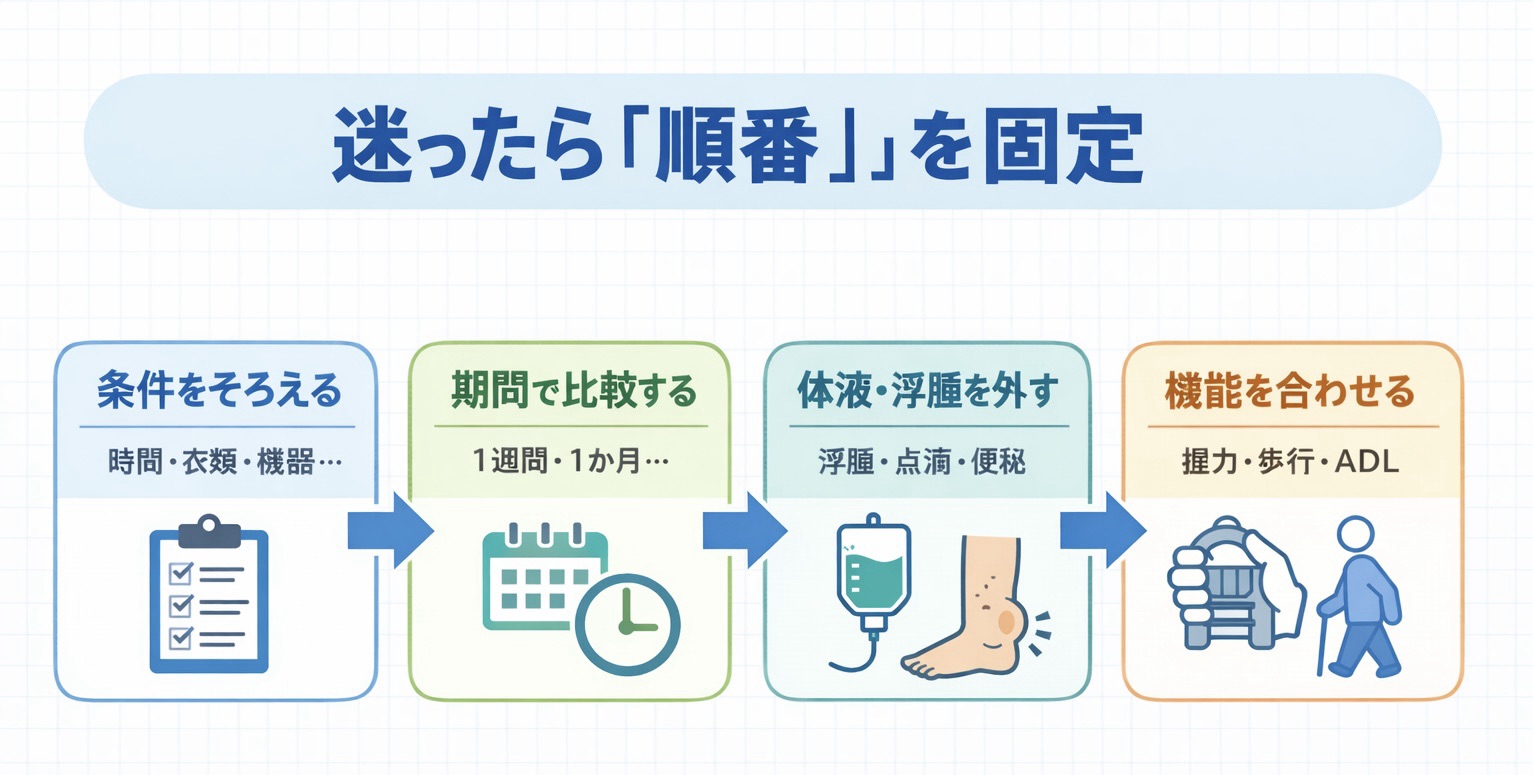
現場の詰まりどころ(ありがちなつまずきと対処)
身体計測は、手技そのものより条件固定と解釈の順番が崩れたときにブレます。先に よくある失敗 と 回避手順 を確認し、診断側の整理まで進めたいときは GLIM 基準の使い方 につなげると流れが切れません。
よくある失敗
| 詰まり | なぜ起きる? | 対処(最短) | 記録の一言 |
|---|---|---|---|
| 体重が増えた=栄養が改善した、と判断してしまう | 浮腫・点滴・便秘で増える | 浮腫所見/出納/治療背景を同時に確認 | 「下腿圧痕あり/点滴 1000 mL 」 |
| 推定身長を実測として扱う | 記録欄に「推定」と残らない | 推定法・式・姿勢を固定して明記 | 「推定身長(膝高)で算出」 |
| TSF の単位が混ざる | mm と cm を取り違える | TSF は mm → cm 変換を必ず書く | 「 TSF 12 mm( 1.2 cm )」 |
| 周囲径が毎回違う | ランドマークがずれる | 中点マーキング+ 2 ~ 3 回平均 | 「肩峰—肘頭の中点」 |
| BMI が正常で安心してしまう | 筋肉量低下を反映しない | 握力/ CC /周囲径・機能を併用 | 「 BMI 正常だが握力低下」 |
回避手順
| ステップ | やること | 記録の型 |
|---|---|---|
| 1 | 条件を固定する | 時間帯・衣類・姿勢・機器・測定者を記録 |
| 2 | 単位をそろえる | TSF は mm /計算は cm と明記 |
| 3 | 期間を切って比較する | 前回値と「 1 か月前/ 3 か月前」を併記 |
| 4 | 体液・治療背景を先に外す | 浮腫、点滴、利尿、透析、便秘の有無を書く |
| 5 | 機能指標を足して判断する | 握力、起立、歩行、 ADL と合わせて読む |
FAQ(よくある質問)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.体重が増えた(減った)とき、まず何を見ればいいですか?
まずは「期間」と「水分変動」を確認します。 1 ~ 3 日で大きく動く体重は、栄養よりも点滴・利尿・透析・浮腫・便秘の影響が大きいことが多いです。体重は結果として受け止めつつ、浮腫所見(圧痕)や出納、治療背景をセットで記録すると解釈が安定します。
Q2.立位が取れない人の身長・体重は、どう運用すればいいですか?
安全第一で、臥位測定・車椅子体重計・ベッドスケールなど「繰り返せる方法」を選びます。推定値を使う場合は、推定法・式・姿勢を固定し、「推定」と明記してチームで誤解を生まない運用にします。
Q3.周囲径( AC / CC )は、どれくらいの頻度で測ればいいですか?
目的が「変化の把握」なら、週 1 回〜隔週でも有用です(同一条件が前提)。急性期で浮腫や治療の揺れが大きい場合は、体重の解釈が難しいため、周囲径は「補助」として使い、機能(握力・起立・歩行)と合わせて判断します。
Q4. AMC / AMA を毎回計算する必要はありますか?
必須ではありません。現場では「単位の混乱」や「測定条件のブレ」が先に問題になりやすいので、まずは AC / TSF を同一条件で取れる運用を作り、必要なタイミング(栄養カンファ、経過の説明など)で計算に展開する方が安全です。
次の一手
身体計測は「測れた」で終わらず、次工程につながると価値が出ます。全体像に戻る、測定手順を固める、環境の詰まりを点検する、の順で進めると実務で回しやすくなります。
栄養・嚥下ハブで全体像を確認する
身長・体重測定の実務を確認する
参考文献(抜粋)
- White JV, Guenter P, Jensen GL, Malone A, Schofield M. Consensus statement: Academy of Nutrition and Dietetics and American Society for Parenteral and Enteral Nutrition. JPEN J Parenter Enteral Nutr. 2012;36(3):275-283. doi: 10.1177/0148607112440285 / PubMed: 22535923
- Cederholm T, Bosaeus I, Barazzoni R, et al. Diagnostic criteria for malnutrition. Clin Nutr. 2015;34(3):335-340. doi: 10.1016/j.clnu.2015.03.001 / PubMed: 25799486
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition. Clin Nutr. 2019;38(1):1-9. doi: 10.1016/j.clnu.2018.08.002 / PubMed: 30181091
- Volkert D, Beck AM, Cederholm T, et al. ESPEN guideline on clinical nutrition and hydration in geriatrics. Clin Nutr. 2019;38(1):10-47. doi: 10.1016/j.clnu.2018.05.024 / PubMed: 30005900
- Cruz-Jentoft AJ, Bahat G, Bauer J, et al. Sarcopenia: revised European consensus on definition and diagnosis. Age Ageing. 2019;48(1):16-31. doi: 10.1093/ageing/afy169 / PubMed: 30312372
- Chen LK, Woo J, Assantachai P, et al. Asian Working Group for Sarcopenia: 2019 Consensus Update. J Am Med Dir Assoc. 2020;21(3):300-307.e2. doi: 10.1016/j.jamda.2019.12.012 / PubMed: 32033882
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



