静的バランス評価のやり方|直立・片脚・マン・ロンベルグ
静的バランス評価は、「どの検査から始めるか」「どこで止めるか」「何を記録に残すか」が決まると、再評価と申し送りが安定します。ベッドサイドでは、安全確認、転倒リスクの拾い上げ、感覚入力の偏りの手がかりを短時間で整理できる点が強みです。
この記事で答えるのは、直立検査・片脚立位・マン試験・ロンベルグ試験の使い分けと運用です。年齢別の目安や個別検査の細かな基準値は兄弟記事に分け、本ページでは「選び方 → 実施 → 判定 → 記録」の流れに絞って整理します。
まず 1 分で結論
静的バランスは「立位保持の安全確認」「転倒リスクを秒で追う」「開閉眼差から感覚寄与を読む」の 3 目的に分けると選びやすくなります。最初に目的を 1 つ決めてから、条件を固定して実施してください。
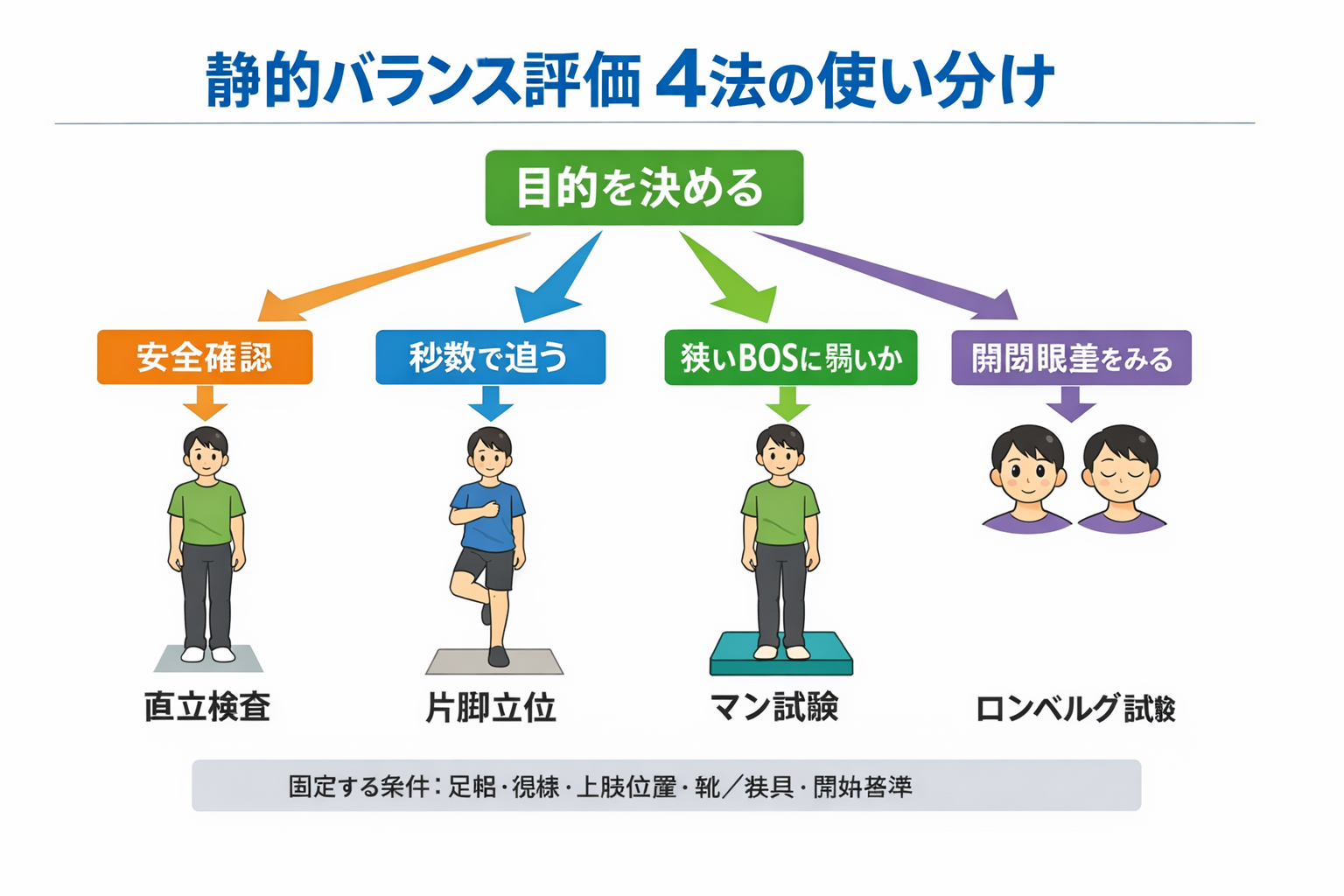
| 目的 | まず選ぶ | 次に足す | 記録で残すこと |
|---|---|---|---|
| 立位保持の安全確認 | 直立検査 | 必要時にマン試験 | どの足位で破綻したか |
| 転倒リスクの経時比較 | 片脚立位 | 必要時にマン試験 | 秒数+フォーム逸脱 |
| 感覚寄与の手がかり | ロンベルグ試験 | 必要時にマン試験(閉眼) | 開眼と閉眼の差 |
| 狭い支持基底面への耐性 | マン試験 | 左右入替 | 初期支持の有無+動揺方向 |
使い分けは 3 ステップ(目的 → 条件固定 → 破綻点)
静的バランスは、検査名よりも「同じ条件で比較できるか」のほうが重要です。最短は次の 3 ステップです。
- 目的を 1 つに絞る:「安全確認」「秒数で追う」「感覚寄与を見る」のどれを見たいか決める
- 条件を固定する:足幅・足先角度・上肢位置・視線・靴/装具・見守り位置をそろえる
- 破綻の瞬間を残す:足が出る、体幹が崩れる、手支持が入る、恐怖で固まるなどを言語化する
この 3 点が固定できると、同じ患者の再評価だけでなく、スタッフ間の申し送りも一気に揃います。
静的バランス評価の早見表(手順・判定・読み)
表はスマホで横にスクロールできます。
| 検査 | 姿勢・眼条件 | 保持時間・回数 | 終了条件 | 判定の観点 | 示唆(読み) |
|---|---|---|---|---|---|
| 直立検査 | 両脚立位(足幅を段階的に狭小化)/開眼中心 | 各足位 10〜30 秒目安(施設 SOP 優先) | 転倒危険・著明な動揺・手支持 | 足位ごとの保持可否/保持時間/動揺 | どの段階で破綻するかを安全計画に直結 |
| 片脚立位 | 支持脚膝伸展・両手は腰/開眼 | 最大 120 秒で打切り/ 2 回まで実施し良い方 | 足接触・足位置移動・手離し | 保持時間+フォーム逸脱 | 転倒リスク抽出と経時比較に向く |
| マン試験 | タンデム位/開眼 → 閉眼/左右入替 | 各 30 秒 | 足の位置ずれ・手支持・明らかな動揺 | 開閉眼差・左右差・初期支持・動揺方向 | 狭い BOS での破綻様式を拾いやすい |
| ロンベルグ試験 | 閉脚立位/開眼 → 閉眼 | 各 30 秒(必要時は短縮) | 転倒リスク・著明動揺 | 閉眼での動揺増大の有無 | 視覚依存や感覚入力の偏りの手がかりになる |
直立検査(足幅を段階化して安全域を読む)
準備:壁際、見守り者、滑りにくい床を確保し、靴・装具条件を固定します。
実施:足幅を 開脚 → 閉脚 → 継足(タンデム) の順に狭め、各足位で保持できるかを観察します。施設で 4-Stage Balance Test を採用している場合は、開眼・補助具なしで各段階 10 秒保持できたら次へ進み、できなければその段階で終了とすると運用が揃います。
判定:「どの足位で破綻するか」「破綻の瞬間に何が起きたか」を記録します。
片脚立位(秒数で追いやすい静的バランス評価)
準備:壁際、見守り者、床の滑り、体調(めまい・疼痛・血圧)を確認します。
実施:両手は腰、支持脚は膝伸展、挙上脚は非接触とし、開眼で 2 回まで実施して良い方を採用します。長くできる場合は最長 120 秒で打切りにすると運用が揃います。
判定:秒数だけでなく、足接触、足位置移動、手離しなどのフォーム逸脱を必ず残します。
マン試験(タンデム位で狭い BOS の限界をみる)
準備:床の一直線目印、壁際、見守り位置を固定します。
実施:タンデム位で開眼 30 秒 → 閉眼 30 秒を基本に、左右を入れ替えて評価します。
判定:姿勢を作る段階で支えが必要だったか、つまり初期支持の有無を保持時間と分けて記録します。保持中は前後/左右の動揺方向、足位置のずれ、手支持の有無を残すと、次の介入に繋がります。
ロンベルグ試験(開閉眼差から感覚寄与を読む)
準備:閉脚立位が安全に取れるスペース、壁際、見守り者を配置します。
実施:閉脚立位で開眼 30 秒 → 閉眼 30 秒を基本に行います。
判定:閉眼で動揺が明確に増大する場合は、視覚代償が外れた条件で入力不足が表面化している可能性を考えます。ただし、小脳性は開閉眼とも不安定になりやすいため、ロンベルグ単独で断定せず周辺所見と合わせて判断します。
現場の詰まりどころ(測定がブレる原因を先に潰す)
静的バランスは、ちょっとした条件差で結果が変わります。再評価で比較できるように、固定すべき項目を最初から決めます。
| よくある失敗(ブレ) | 起きること | 対策(固定ポイント) | 記録に残す |
|---|---|---|---|
| 足幅・足先角度が毎回違う | 保持時間と動揺が変わる | 足幅と足先角度をルール化する | 足幅/足先角度 |
| 上肢位置と視線が曖昧 | 代償で安定して見える | 上肢位置と視線(正面固定)を統一する | 上肢位置/視線 |
| タイミング開始がバラバラ | 姿勢を作る時間が混入する | 「姿勢が安定してから開始」で統一する | 開始基準 |
| 初期支持の扱いが不統一 | 数値が過大評価される | 「初期支持あり/なし」を区別して記録する | 初期支持の有無 |
| 靴・装具・杖の条件が混ざる | 結果の比較ができない | 条件を固定し、変更時は別条件として扱う | 靴/装具/杖 |
記録に残す最低限の項目と中止基準を先に決めておくと、現場でのブレを減らしやすくなります。
記録テンプレ(最低限そろえる 6 項目)
「秒数」だけでは再現できません。最低限の固定項目をセットで残すと、経時比較が安定します。
| 項目 | 書き方の例 | ポイント |
|---|---|---|
| 実施日・評価者 | 2026/01/10、PT A | 比較の前提 |
| 検査名 | 片脚立位(開眼) | 同一プロトコルに揃える |
| 条件 | 上肢:腰、足幅:閉脚、靴:あり | 固定項目を並べる |
| 環境 | 床:リノリウム、手すり:なし | 床と支持物は影響が大きい |
| 結果 | 右 8 秒、左 5 秒(良い方) | 回数・採用ルールも書く |
| 所見(破綻の瞬間) | 左で 4 秒以降に体幹側屈、足位置修正で終了 | 次の介入が決まる情報 |
記録シート PDF ダウンロード
条件固定と結果記録をすぐ運用したい方向けに、A4 1 枚完結の静的バランス評価 記録シート PDFを用意しました。直立検査、片脚立位、マン試験、ロンベルグ試験を 1 枚で並べて記録したいときに使いやすい構成です。
安全管理と中止基準
静的バランスは「転倒を起こさない設計」が最優先です。中止基準を先に共有し、運用を揃えます。
| チェック項目 | OK(実施) | NG(中止・延期) | 記録 |
|---|---|---|---|
| 環境 | 壁際/見守り者配置、滑りにくい床 | 床が滑る、スペース不足、単独実施 | 場所/見守り位置 |
| 体調 | 安静時にめまい・悪心がない | めまい・悪心、疼痛増悪、低血糖疑い | 症状の有無 |
| 循環・呼吸 | バイタル安定 | 顔面蒼白・冷汗、胸部症状、急激な血圧変動 | BP/SpO2 など |
| 中止基準 | 軽度の動揺(見守りで安全) | 転倒リスクを伴う動揺、手支持が必要 | 中止理由 |
| 再評価 | 同一条件・同一ルールで実施 | 条件が毎回変わる | 条件固定の項目 |
判定から次アクションへ(“静止”を“動作”へつなぐ)
静的バランスで見えた弱点は、そのまま立ち上がり、方向転換、歩行に繋がります。結果を「良い/悪い」で終わらせず、破綻の瞬間を言語化して次の練習条件に落とすことが大切です。
- 足幅を狭めた段階で破綻:支持基底面内での制御が課題。足幅や支持物を調整した立位課題へ繋げる
- 閉眼で急に悪化:視覚依存が強い可能性。足部入力や環境手がかりの調整を検討する
- タンデムで姿勢を作れない:安全域が狭い。姿勢を獲得する段階そのものを練習対象にする
なお、静的バランス評価だけで転倒リスクを断定するのではなく、歩行、移乗、既往転倒、環境因子と合わせて判断します。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
片脚立位は何秒で「異常」と考えますか?
閾値は対象・条件で変わります。実務では「施設ルール(例:打切り 120 秒、 2 回の良い方)」を固定し、秒数+フォーム逸脱+推移で判断するとブレません。単回の秒数だけで判断せず、同じ条件で追跡することを優先してください。
静的バランスだけで転倒リスクは決まりますか?
決まりません。静的バランスは重要な手がかりですが、転倒リスクは歩行、方向転換、既往転倒、筋力、環境因子なども合わせてみる必要があります。静的バランスは「全体評価の一部」として使うのが安全です。
マン試験とロンベルグ試験の使い分けは?
マン試験は狭い支持基底面での限界をみる目的、ロンベルグ試験は開閉眼差から感覚寄与の手がかりをみる目的が中心です。迷ったら、先にロンベルグで基礎的な条件差をみて、次にマン試験で難度を上げると整理しやすくなります。
靴と裸足、どちらで測るべきですか?
まずは転倒リスクが低い条件を優先し、施設 SOP に合わせてください。靴底の滑りやすさや装具の有無は結果に影響するため、再評価は同条件で行うのが原則です。
次の一手
参考文献
- Bohannon RW. Single limb stance times: a descriptive meta-analysis of data from individuals at least 60 years of age. Topics in Geriatric Rehabilitation. 2006;22(1):70–77. doi: 10.1097/00013614-200601000-00010
- Hile ES, Brach JS, Perera S. Interpreting the need for initial support to perform tandem stance tests of balance. Physical Therapy. 2012;92(10):1316–1328. doi: 10.2522/ptj.20110283
- Halmágyi GM, Curthoys IS. Vestibular contributions to the Romberg test: testing semicircular canal and otolith function. European Journal of Neurology. 2021;28(9):3211–3219. doi: 10.1111/ene.14942
- Jepsen DB, Robinson K, Ogliari G, et al. Predicting falls in older adults: an umbrella review of instruments assessing gait, balance, and functional mobility. BMC Geriatrics. 2022;22(1):615. doi: 10.1186/s12877-022-03271-5
- Centers for Disease Control and Prevention. The 4-Stage Balance Test (STEADI). 公式 PDF
- 望月 久. バランス能力測定法としての直立検査. 理学療法—臨床・研究・教育. 2008;15:2–8. J-STAGE
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



