バーセルインデックス( Barthel Index / BI )とは?【目的と使いどころ】
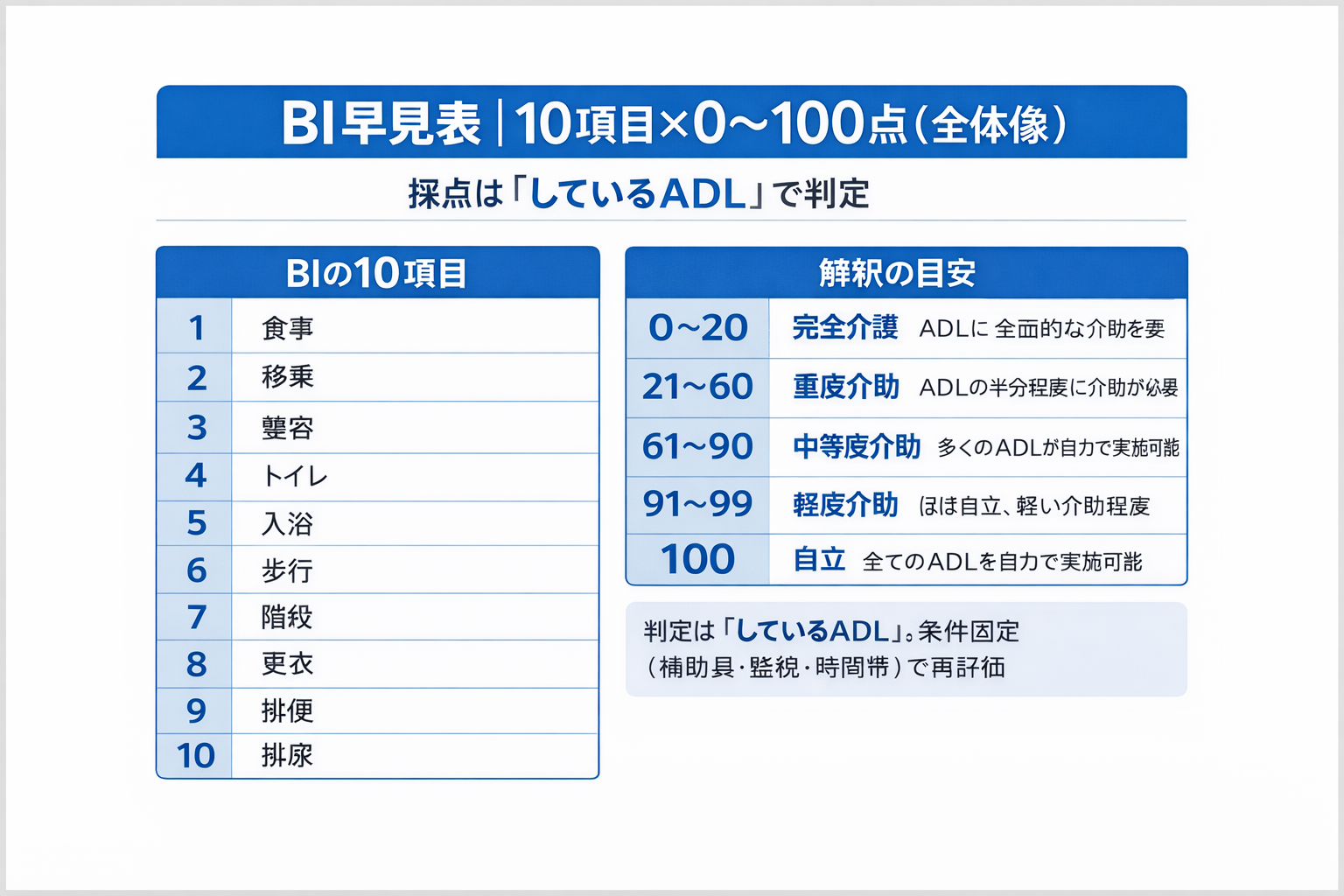
結論:Barthel Index( BI )は、基本 ADL を 10 項目・ 0–100 点で定量化し、「いま何に介助が要るか」を短時間で共有しやすい尺度です。
入退院の見立て、経過追跡、退院調整の共通言語として使いやすく、まず BI で “ボトルネック” を特定して、必要に応じて他尺度で掘り下げる流れが実務的です。
5 分でできる評価フロー(迷わない手順)
- 目的を固定:「現状把握」「変化追跡」「退院調整」のどれが主目的かを先に決めます。
- 条件を固定:補助具、監視/口頭指示の扱い、導線、時間帯を部門ルールで統一します。
- 実場面を優先:可能な範囲で “している ADL ” を観察し、面接のみの項目は記録に残します。
- 総点+領域別に読む:セルフケア/排泄管理/移乗・移動の詰まりを言語化します。
- 根拠所見を 1 行で残す:例「階段: 2 段でふらつき増大し中止」など。
採点表(公式資料):厚労省 PDF を開く
早見:BI が向いている場面/向いていない場面
| 観点 | BI が得意 | 注意(補うと良い観点) |
|---|---|---|
| 目的 | ADL の全体像把握/チーム共有/退院調整 | 認知・高次脳・ IADL は別評価で補完 |
| 所要時間 | 5–10 分で概況をつかみやすい | 比較は条件固定+所見併記が必須 |
| 運用 | 多職種でルール統一しやすい | 監視/口頭指示/補助具の扱いを明文化 |
判定と解釈(めやす)
| 総点 | 自立度の目安 | 臨床での示唆 |
|---|---|---|
| 0–20 | 全介助〜高度介助 | 安全確保と介助者教育を優先 |
| 21–60 | 中等度介助 | ボトルネック領域へ集中介入 |
| 61–90 | 軽度介助 | 退院後導線・ IADL の調整へ移行 |
| 91–99 | 最小介助/見守り | 転倒・疲労・時間依存性に注意 |
| 100 | 自立 | より高次の活動目標へ展開 |
退院・生活自立の参考カットオフ(運用目安)
| 家族体制 | 自宅退院の目安 | 補足 |
|---|---|---|
| 家族なし | BI 70–75 以上 | 独居では IADL ・安全確認負荷が高い |
| 家族 1 人 | BI 60–65 以上 | 介助可能時間帯と訪問資源で調整 |
| 家族 2 人以上 | BI 55–60 以上 | 役割分担が確保できる場合の目安 |
※ 閾値は参考値です。認知機能、合併症、住環境、地域資源で上下します。
項目別ガイド:趣旨・判定の考え方・観察ポイント(項目本文なし)
合計点だけでなく、〈セルフケア〉〈排泄管理〉〈移乗・移動〉のどこが詰まるかを把握すると、介入設計と退院調整の会話が速くなります。
| 項目 | 趣旨 | 判定の考え方 | 観察ポイント |
|---|---|---|---|
| 食事 | 摂取までの自己完結度 | 準備〜後始末を含め判定 | 姿勢、むせ、疲労、時間 |
| 更衣 | 着脱の遂行と効率 | 上衣・下衣・装具条件を固定 | 片手手技、立位安定、手順 |
| 整容 | 洗面等の連続実行 | 準備〜片付けまで含める | 到達距離、持久性、清潔到達 |
| 洗身 | 浴室内の安全遂行 | 跨ぎ・シャワー操作を含む | 滑り、低血圧、段差処理 |
| 排便管理 | 便管理の自己完結 | 失禁頻度・介入必要性で判定 | タイミング、後始末、皮膚 |
| 排尿管理 | 尿管理の自己完結 | 器具操作を含む継続性で判定 | 失禁、手技、感染徴候 |
| トイレ動作 | 出入り〜後処理の一連 | 導線全体で安全性を評価 | 衣服操作、姿勢、衛生 |
| 移乗 | ベッド⇄椅子の安全性 | 補助具条件を固定して判定 | 足位置、前傾、制動、合図理解 |
| 歩行/車いす | 屋内移動能力 | 評価手段(歩行/車いす)を固定 | 方向転換、障害物、疲労 |
| 階段 | 昇降時のバランス | 手すり条件・段数を固定 | 踏み外し、休止、危険回避 |
現場の詰まりどころ(ここで差がつく)
よくある失敗と対策
| よくある失敗 | なぜ起きる? | 対策 | 記録のコツ( 1 行) |
|---|---|---|---|
| 監視・口頭指示の扱いが不統一 | 部門定義が曖昧 | 「口頭指示あり=監視」等を明文化 | 更衣:声かけで手順維持、支えなし |
| 補助具条件が毎回違う | 評価前の条件固定不足 | 補助具の可否を先に固定 | 歩行:四点杖、 20 m 連続可 |
| 面接のみで点数化 | 実場面観察不足 | 最低 2–3 項目は観察を実施 | トイレ:再現で衣服操作に介助 |
| 総点だけで方針決定 | 領域別読解が不足 | 領域別の詰まりを併記 | 総点 60:移乗介助、トイレ監視 |
症例でみる:同じ総点でも “次の一手” は変わる
| 状況 | ボトルネック | 優先介入(例) | 退院調整の視点 |
|---|---|---|---|
| 例 A:総点は改善するが転倒リスク残存 | 方向転換・トイレ導線・立位更衣 | 導線設計、立位課題の段階付け、環境調整 | 夜間見守り体制を誰が担うか |
| 例 B:セルフケア良好だが移乗で詰まる | 立上がり・着座制動、合図理解 | 移乗の型を統一し介助方法を教育 | 家族介助の再現性を退院前に確認 |
ダウンロード(記録フォーマット/要点メモ)
(A4 印刷向け/クリックで開く)
PDF をプレビューする(タップで開きます)
FAQ
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
BI は総点だけ見れば十分ですか?
十分ではありません。総点に加えて、セルフケア/排泄管理/移乗・移動のどこで詰まるかを併記すると、介入と退院調整が具体化します。
再評価の間隔はどれくらいが実務的ですか?
急性〜回復期は 3–7 日間隔、生活期は介入の節目での再評価が実務的です。比較時は補助具・監視・導線・時間帯を揃えてください。
面接のみで点数化してもよいですか?
可能な範囲で実場面観察を優先します。面接のみの場合は明記し、次回評価で観察項目を追加するとブレが減ります。
BI と FIM はどちらを優先すべきですか?
目的で決めるのが近道です。短時間で “詰まり” を拾って共有するなら BI 、介助量の段階化や認知も含めた追跡なら FIM が得意です。迷ったら「まず BI で当たり→必要な領域だけ他尺度で深掘り」が実務的です。
点数が同じでも、支援方針が変わるのはなぜですか?
同じ総点でも「落ちている項目」と「介助が増える局面(どこで危ないか)」が違うためです。総点+領域別(セルフケア/排泄管理/移乗・移動)で読むと、優先介入が決めやすくなります。
次の一手
- 運用を整える:ADL 評価の種類まとめ(全体像)
- 共有の型を作る:BI の 5 分フロー(すぐ実装)
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
チェック後の進め方を整理したい方は、チェック後の進め方を見る( PT キャリアガイド )を先に確認しておくと迷いが減ります。
参考文献
- Mahoney FI, Barthel DW. Functional evaluation: the Barthel Index. Md State Med J. 1965;14:61–65. PubMed
- Shah S, Vanclay F, Cooper B. Improving the sensitivity of the Barthel Index for stroke rehabilitation. J Clin Epidemiol. 1989;42(8):703–709. DOI / PubMed
- Hsieh YW, Wang CH, Wu SC, Chen PC, Sheu CF, Hsieh CL. Establishing the minimal clinically important difference of the Barthel Index in stroke patients. Neurorehabil Neural Repair. 2007;21(3):233–238. DOI / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



