
いつも当サイト(rehabilikun blog)の記事をお読みいただき誠にありがとうございます。また、初めましての方はよろしくお願い致します。サイト管理者のリハビリくんです!
この記事は「褥瘡の発生要因」をキーワードに内容を構成しております。こちらのテーマについて、もともと関心が高く知識を有している方に対しても、ほとんど知識がなくて右も左も分からない方に対しても、有益な情報がお届けできるように心掛けております。それでは早速、内容に移らせていただきます。
少し前まで、褥瘡の発生要因については「圧迫×時間」と考えられていましたが、現在では「応力×時間×頻度」と考えが改められております。
また、褥瘡発生においては「応力×時間×頻度」だけで決まるのではなく、その人が自力で動ける動作能力や痩せの程度、皮膚の状態、環境面によっても左右されます。
褥瘡は形成されてからの治療も当然必要ですが、何より重要なのは予防して褥瘡を発生させないことになります。
褥瘡については、年々世間の関心も高まってきていると思いますが、褥瘡の発生要因や予防策について、いまいち自信がない方もいらっしゃると思います。そんな人のために、こちらの記事をまとめました!
この記事を読むことで、褥瘡の発生要因についての理解を深め、臨床で褥瘡予防策を講じることができるようになることを目標にします。特に、下記のポイントを理解できるようにします。
- 褥瘡の定義
- 褥瘡の好発部位
- 褥瘡の発生要因と危険因子について
- 褥瘡予防の3本柱
褥瘡・創傷ケアの認定理学療法士として考えをまとめさせていただきます。是非、最後までご覧になってください!

理学療法士、作業療法士、言語聴覚士として働いていると、一般的な会社員とは異なるリハビリ専門職ならではの苦悩や辛いことがあると思います。当サイト(rehabilikun blog)ではそのような療法士の働き方に対する記事も作成し、働き方改革の一助に携わりたいと考えております。
理学療法士としての主な取得資格は以下の通りです
登録理学療法士
脳卒中認定理学療法士
褥瘡 創傷ケア認定理学療法士
3学会合同呼吸療法認定士
福祉住環境コーディネーター2級
【リハビリテーション専門職の転職サイト】
医療従事者となる理学療法士、作業療法士、言語聴覚士といったリハビリテーション専門職は超高齢社会を突き進む本邦において必要不可欠な職種になります。
実際に近年では、理学療法士は 10,000 ~ 11,000 人程度、作業療法士は 4,000 ~ 5,000 人程度、言語聴覚士は 1,600 ~ 1,800 人程度、国家試験に合格しており、順調に有資格者数が増え続けています。
このように世の中から必要とされている反面、理学療法士・作業療法士・言語聴覚士の給与は他業界と比較して恵まれてるとはいえません。「賃金構造基本統計調査」から他業界と比較してみても2022 年度のリハビリテーション専門職の初任給平均額は 239,100 円となっており、満足できるものではありません。
また、給与の問題もありながら、リハビリテーション専門職は業界特有の激しい人間関係という荒波に揉まれながら業務にあたることになります。この人間関係で辛い思いをする人はかなり多いと考えられます。
このように、給与や人間関係、また福利厚生などを含めた恵まれた労働環境で働くためには転職が必要になることもあります。1 年目、すなわち始めての職場が恵まれた環境であればいうことありませんが、必ずしもそう上手くはいきません。
最近では転職サイトにも様々な種類のものがあり、どの転職エージェントを選択するか迷うと思います。理学療法士、作業療法士、言語聴覚士におすすめしたい転職サイトは、他の記事で詳しくまとめています!《【理学療法士転職サイトランキング】おすすめ5選|リハビリ職の転職》こちらの記事もご覧になって頂けると幸いです☺️
褥瘡とは?褥瘡発生の定義
褥瘡とは、身体いずれかの部位の血流が悪くなったり滞ることで、皮膚の一部が赤い色味をおびたり、ただれたり、傷ができた状態のことを指します。日本褥瘡学会は褥瘡について以下のように定義しています。
「身体に加わった外力は骨と皮膚表層の間の軟部組織の血流を低下、あるいは停止させる。この状況が一定時間持続されると組織は不可逆的な阻血性障害に陥り褥瘡となる」
褥瘡ができてしまうと、患者に苦痛が生じるだけではなく、もとの原因疾患に対する治療が遅延したり、金銭的な負担の発生に繋がったり、転院先の選択肢が狭まったり、あらゆる弊害が生じます。
このような褥瘡を予防するためには、褥瘡の発生要因を正しく認識し、褥瘡のリスクアセスメントを講じることが必要になります。この記事で、褥瘡の発生要因についてわかりやすく解説していきます。
褥瘡・創傷ケアの進化
褥瘡・創傷ケアについては、ここ近年で予防的にも治療的にも飛躍的に進化を遂げてきました。
特に1998年に日本褥瘡学会が設立された以降の進展は凄まじく、それは、短期間に行政をも動かし診療報酬として新たな制度や加算が新設されてきました。
具体的には、2002年に「褥瘡対策未実施減算」、2004年に「褥瘡患者管理加算」、2006年に「褥瘡ハイリスク患者ケア加算」「重度褥瘡処置」という形で診療報酬制度がアップデートされています。
褥瘡好発部位
上述したように、外力の影響で骨と皮膚表層の間の軟部組織の血流が低下あるいは停止した場合には、身体のいずれの部位であっても褥瘡は発生する可能性があります。
中でも特に発生しやすいのは骨突出部になります。骨突出部は筋肉、脂肪などの軟部組織が少なく、比較的血流も乏しいため、限局性の圧迫を受けやすくなります。
仰臥位であれば、仙骨部が最も褥瘡が発生しやすい部位になります。それもそのはずで、仰臥位では体重の40%以上の体圧が仙骨部に集中すると報告されています。
側臥位では耳介部、肩峰部、肘部、腸骨部、大転子部、膝関節外側部、外果等が褥瘡の好発部位となっております。
仰臥位における仙骨部以外の好発部位としては、後頭部、肩甲骨部、肘部、踵部、下腿等が挙げられます。
褥瘡の発生メカニズムと原因
つい最近まで、褥瘡の発生要因については「圧迫×時間」と考えられていましたが、現在では「応力(圧縮応力・引張応力・剪断応力)×時間×頻度」と考えが改められております。
生体内に入った力は応力として表されますが、人体にかかる外力は、圧縮応力・引張応力・剪断応力の3つに分類されます。これらが複雑に複合して組織内の血流不全状態を引き起こすことで、褥瘡の発生に繋がります。
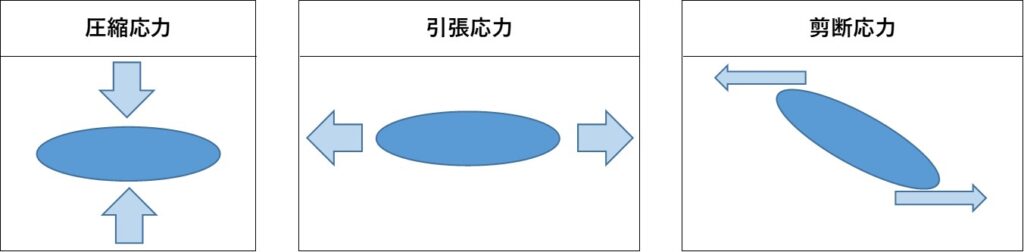
また、更に詳しくいうと「応力(圧縮応力・引張応力・剪断応力)×時間×頻度」だけで褥瘡が発生するのではなく、基本的動作能力・病的骨突出・関節拘縮・栄養状態低下・皮膚の脆弱性・皮膚湿潤等の危険因子の有無によっても左右されることになります。危険因子について下記で説明します。
①基本的動作能力
褥瘡の危険因子という観点からチェックするべき基本動作能力は以下の2点になります。
- ベッド上での体位変換能力
- 座位姿勢の保持能力と座り直しを行う能力
ベッド上での体位変換能力については、対象者本人の力で、身体に加わった圧力とずれ力に対して有効に体位を変え、軟部組織の血流を改善できるかどうかがポイントになります。
2つめの座位における能力については、端座位をとっている時や車椅子に座っている際に、ご自身の力で安定した姿勢を保持することができるのか、姿勢が崩れたときやお尻が痛くなった時に自力で座り直しを行うことで、良肢位へと戻ったり、痛くなった部分を除圧することで、痛みの解放を行うことができるのかどうかがポイントになります。
以上の基本的動作能力が低下している場合には、褥瘡発生リスクが高くなると考えます。
②病的骨突出
褥瘡好発部位で説明した通り、骨と皮膚表層の間の軟部組織の血流が低下あるいは停止した場合には、身体のいずれの部位であっても褥瘡は発生する可能性があります。
そのため、身体のいずれかの部位に病的骨突出を認めるかどうかというところになりますが、一般的には仙骨部で確認すると良いと思います。
健康な状態では、仙骨の中央部は左右の臀筋や皮下脂肪などが骨の突出部よりも飛び出しており、外力が仙骨部に集中しないようになっています。
しかし、栄養状態の低下や虚弱などによって、仙骨を守る臀筋や皮下脂肪が失われ、凹みがなくなってしまう(お尻の高低差がなくほぼ平らな状態)ことがあります。このような状態であれば、褥瘡発生リスクが高くなると考えます。
③関節拘縮
関節の可動性が減少することにより、伸展側の軟部組織が骨関節部の内方から圧迫され、血流不全となることから褥瘡を生じることがあります。
また、関節拘縮により、下肢や指趾が交差することにより、自身の組織からの圧迫を受け褥瘡が生じることもあります。
いずれにしても関節拘縮を呈する対象者では、褥瘡発生リスクが高くなると考えます。
④栄養状態低下
何を基準に「栄養状態低下」とするのかについては難しいところでありますが、血清アルブミン、BMI、%理想体重等を用いて判断すると良いと思います。
栄養評価法として有用であるCONUTでは指標の1つに血清アルブミンを用いております。CONUTでは、血清アルブミン値によって以下のように栄養状態を判定しております。
ALB( 3.1 〜3.5 g/dl):軽度低栄養
ALB( 2.5 〜3.0 g/dl):中等度低栄養
ALB( 2.5 g/dl未満):重度低栄養
BMIについて日本肥満学会の定めた基準では18.5未満が「低体重(やせ)」、18.5以上25未満が「普通体重」、25以上が「肥満」で、肥満はその度合いによってさらに「肥満1度」から「肥満4度」に分類されます。
- 低体重:18.5未満
- 普通体重:18.5以上25未満
- 肥満1度:25以上30未満
- 肥満2度:30以上35未満
- 肥満3度:35以上40未満
- 肥満4度:40以上
日本肥満学会では、BMI 22を理想体重とし、統計的に最も病気になりにくい体重と定めております。理想体重は以下の計算により算出することができます。
理想体重(kg) = (身長 m)2 × 22
理想体重は必要エネルギー量やたんぱく質必要量などの計算に欠かせない指標になります。また、現体重と理想体重の比率を表した「%理想体重」も栄養指標の1つとして活用されています。
%理想体重 = 現体重(kg) ÷ 理想体重(kg) × 100
%理想体重を用いた栄養状態の評価を下記に記載します。
- 90%以上:正常
- 80〜90%:軽度栄養障害
- 70〜80%:中等度栄養障害
- 70%以下:高度栄養障害
このように栄養状態の判定においては、上記のような指標を用いて考えると良いと考えます。判定の結果、栄養状態が低下しているのであれば、褥瘡発生リスクが高くなると考えます。
⑤皮膚湿潤(多汗、尿失禁、便失禁)
多汗は多量の汗をかくこと、尿失禁は皮膚が尿でぬれている時間があること、便失禁は便が皮膚についている時間があることを表します。
皮膚の湿潤は皮膚そのもののバリア機能の破綻が生じるため、皮膚損傷が生じやすくなります。また、便による皮膚刺激についても、化学的刺激となるため皮膚トラブルの原因となります。
皮膚湿潤を認める場合には、褥瘡発生リスクが高くなると考えます。
⑥皮膚の脆弱性(浮腫)
体位変換不能力の低下や栄養状態の低下は、浮腫の発生に繋がります。また、発生した褥瘡そのものも循環障害から治癒困難となります。
「浮腫」については、褥瘡の部分だけではなく、全身のいずれかの部位に浮腫があれば、悪い影響をもたらすものになります。浮腫があれば、褥瘡発生リスクが高くなると考えます。
⑦皮膚の脆弱性(スキン-テアの保有、既往)
高齢者の脆弱な皮膚を守るために、近年重要視されている言葉が、スキン-テア(皮膚裂傷)になります。
皮膚の脆弱性を認める場合や、過去にスキン-テアの既往がある方は、褥瘡発生リスクが高くなると考えます。
褥瘡の危険因子については、厚生労働省危険因子評価票を参考にまとめさせて頂きました。厚生労働省危険因子評価票については他の記事で更に詳しくまとめておりますので、こちらの記事もご覧になって頂けると幸いです☺️ 【厚生労働省危険因子評価票についての記事はこちらから】
褥瘡予防の三本柱
褥瘡予防の三本柱は以下の通りになります。また、褥瘡対策においては予防が治療の骨幹でもあります。
- 体圧分散(徐圧・減圧)
- 栄養管理
- スキンケア
体圧分散(徐圧・減圧)
褥瘡の発生要因が「応力 × 時間 × 頻度」であることから、褥瘡の予防には外力を除去することが最も重要になります。
外力のコントロールのためには、体圧分散を図ることが最も効果的となります。そのため、定期的な体位変換の実施することや、体圧分散マットレス、ポジショニングクッションを必要に応じて使用することが必要となります。
体位変換の必要性としては、長い時間連続した局所の圧迫を避けるためになります。そのため、「右側臥位→仰臥位→左側臥位→右側臥位→仰臥位→左側臥位…」のように1日の中で身体の向きをスケジュール化する必要があります。
側臥位をとる場合は何度の側臥位をとるべきかという疑問もあるかも知れませんが、これについては個人差があるため、これといった角度は決定できないと考えられます。目指すべきところは体圧分散マットレスとポジショニングクッションを併用して、できるだけ広い接触面積で姿勢を保持することになります。
栄養管理
褥瘡予防の栄養管理の基本は、低栄養の回避と栄養状態の改善になります。栄養不良や低栄養状態は褥瘡予防において、あらゆる問題を生じさせます。
栄養不良は、免疫力の低下から感染や炎症のリスクが高く、組織の代謝障害や循環障害を起こしやすい状態になります。更に低栄養ではADLが低下し臥床時間を延長させるとともに組織の耐久性を低下させ、褥瘡発生の素地が作られます。
体重が減少すると皮下脂肪が減少し、骨格と床面との緩衝作用の役割が果たせなくなってしまいます。その状態で皮下の骨突出がみられれば、皮膚の自重による圧迫が皮下組織の耐久性を越え、潰瘍や壊死が発生し、褥瘡が形成されます。
褥瘡の予防には、日頃から栄養状態の評価を行
い、栄養改善に努めることが必要となります。また、褥瘡を有する患者では、既に基盤に慢性化した低栄養を有することが多いため、褥瘡を有するほとんどの症例で、栄養改善に取り組む必要があります。
栄養管理においては、栄養状態のスクリーニングも重要になります。栄養スクリーニングツールとして代表的なSGA(主観的包括的栄養評価)やMNA-SF(Mini Nutritional Assessment-Short Form)を活用して低栄養のリスクを抽出し、栄養状態の判定、予防や治療の効果判定を行うことが褥瘡対策に繋がります。
スキンケア
褥瘡になりやすい皮膚の状態としては、尿や便失禁による湿潤があります。皮膚の湿潤は皮膚そのもののバリア機能の破綻が生じるため、皮膚損傷が生じやすくなります。また、便による皮膚刺激についても、化学的刺激となるため皮膚トラブルの原因となります。
スキンケアにおいて大切なことは、正常な皮膚の状態の維持と正常な皮膚の状態に近づけることになります。
皮膚は体の臓器の中で最も大きな臓器であり、その機能はとても重要です。皮膚の角層部分は外部の刺激から皮膚を守るバリア機能、保湿機能を持っています。
その機能を維持するためには、適宜バリア機能、保湿機能を果たす成分を持つスキンケア用品によるケアをすることによりスキントラブルを起こしにくい状態にします。
バリア機能がなくなることにより保湿機能も低下し外部刺激が入りやすくなります。この状況は、外部から化学的刺激(排泄物・医療用テープの粘着成分・細菌)や物理的刺激(褥瘡の原因となる圧迫・摩擦・ずれ・外傷)を受けやすくなります。
スキンケアのポイントは洗浄、保湿、保護の3つになります。この3つを予防的ケアとして実践することで褥瘡予防に直接的に繋がります。
洗浄は皮膚の清潔を保つため、皮膚の表面についた刺激物を除去することが目的です。
しかし、洗浄が皮膚に悪影響を及ぼすこともあります。皮膚のバリア機能を保つため皮脂を除去してしまう恐れがあり、乾燥の原因、皮膚への刺激物の浸透により痒みや炎症が生じます。
そのため、皮膚を洗浄する際は、皮膚に低刺激である弱酸性の洗浄剤をよく泡だて汚れだけを除去することが重要です。
保湿と保護は皮膚を健康な状態にするために必要です。保湿と保護をすることにより角質の間の隙間を埋め外的刺激から予防します。
保湿は水分が少なくなった角質の角質細胞間脂質を補充し角質細胞の隙間を埋めることができます。乳液、クリーム、ローションにより水分を補います。
保湿後は角層の水分を維持するために保護が必要になります。油分が含まれたクリーム、ワセリンなどの軟膏を塗布することで水分の蒸発を防ぐことができます。スキンケアは洗浄、保湿、保護の3つを実施することが重要になります。
褥瘡予防のためにはマットレスを適切に選定して体圧分散を図ることも重要になります。このテーマについては、他の記事で詳しくまとめています!《【体圧分散マットレスの種類と選び方】褥瘡予防に必要な耐圧分散性能》こちらの記事もご覧になって頂けると幸いです☺️
まとめ
最後までお読みいただきありがとうございます!
この記事では「褥瘡が発生する要因」をキーワードに考えを述べさせていただきました。
この記事を読むことで、褥瘡の発生要因についての理解を深め、臨床で褥瘡予防策を講じることができるようになれば幸いです。
褥瘡対策については、他の記事で更に詳しくまとめておりますので、こちらの記事もご覧になって頂けると幸いです☺️ 【褥瘡予防における体圧、接触圧の測定方法についての記事はこちらから】
参考文献
- 岡田克之.褥瘡のリスクアセスメントと予防対策.日本老年医学会雑誌,50巻,5号,2013:9,p583-591.
- 鈴木文.褥瘡と栄養.昭和学士会誌.第74巻,第2号,2014,p120-127.
- 寺師浩人.褥瘡.日老医誌.2010,47,p396-398.



