ブレーデンスケールの使い方|評価方法と点数の見方
結論:ブレーデンスケール( Braden Scale )の「使い方」は、① 6 項目を “最も低い水準” で採点 → ② 総点より先に弱点項目を特定 → ③ 弱点(湿潤/摩擦・ずれ/活動・移動/栄養)に直結する介入をセット化の順に回すと迷いが減ります。
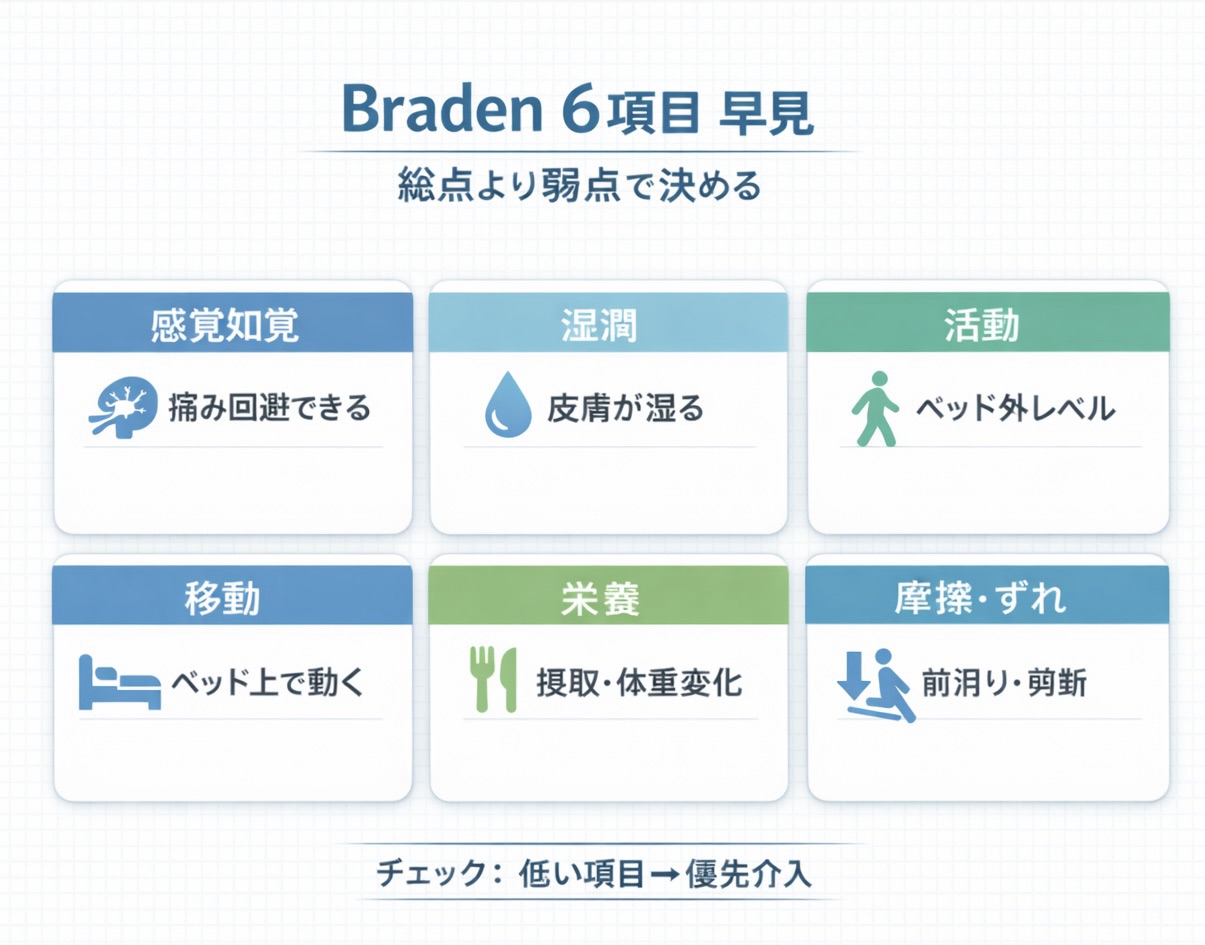
ブレーデンスケールは、感覚知覚・湿潤・活動・移動・栄養・摩擦・ずれの 6 項目で褥瘡リスクを 6–23 点のスコアで評価するツールです。一般的には総合点 ≤ 18 を「褥瘡リスクあり」の目安としますが、最終判断は病棟特性や院内規定、対象者の臨床像を優先します。
重要なのは総合点だけでなく、「どの項目の点数が低いか」を可視化し、褥瘡予防ケア(体位変換・寝具・栄養・スキンケア)の優先順位に直結させることです。たとえば湿潤が弱い人なら失禁対策やスキンケアを、活動・移動が弱い人ならポジショニングや離床、体圧分散マットレスの見直しへと結びつけます。
ブレーデンスケールの使い方( 5 分手順 )
「採点する」だけだとケアが動きません。採点 → 翻訳(弱点の言語化)→ 介入 → 再評価までを 1 セットで回すのがコツです。
- いつ評価するか:入院・入所時/転棟・転院時/状態変化( ADL 低下、鎮静、発熱、下痢、摂取低下など)をトリガーに実施
- 6 項目を採点:原則は「直近 24 時間の実態」。迷ったら安全側(低得点)に倒す
- 弱点項目を 1 行化:例)「主因は湿潤+ずれ」/「踵の底つきが主因」
- 介入をセット化:除圧(体位変換)+ずれ対策(引き上げ/介助法)+支持面(寝具)+湿潤対策+栄養連携
- 再評価を予定にする:総点だけでなく項目別の変化(例:湿潤 2 → 3 )で効果を確認し、強化/緩和を決める
ブレーデンスケールの 6 項目と着眼点
ブレーデンスケールの 6 項目は、外力(圧・ずれ・摩擦)と組織耐久性に関わる因子をカバーしています。評価は原則として「直近 24 時間の実態」を基準に、最も当てはまるレベルで採点します。判断に迷うときは安全側(低得点)に倒し、「弱点項目=優先的に介入するポイント」としてチームで共有すると、褥瘡予防のケア計画がぶれにくくなります。
摩擦・ずれのみ 1–3 点評価(他の因子は 1–4 点)で、ベッド上でのずり上がりや頭高位固定などの影響を強く受けます。移乗・離床の方法、スライディングシートやリフトの使用、寝具の選択を合わせて見直すことで、ブレーデンスケールの点数改善だけでなく実際の褥瘡リスク低減につながります。
| 総合点 | リスク区分(目安) | 介入の例 |
|---|---|---|
| ≤ 9 | 非常に高い | 高度な体圧分散マットレス、自動体位変換の活用、2–3 時間毎の体位変換、皮膚保護材、栄養評価の即時実施 |
| 10–12 | 高い | エアマット導入、ずれ対策(スライディングシート/リフト)、排泄ケアの標準化、スキンケアの強化 |
| 13–14 | 中等度 | 静止型または交互圧マットレス、2–4 時間毎の体位変換、離床拡大とポジショニング再検討 |
| 15–18 | 軽度 | 標準マットレスの見直し、セルフ体位変換の促進、患者・家族への教育 |
| ≥ 19 | リスク低 | 基本ケアの継続、状態変化時に再評価 |
ブレーデンスケールの評価方法と点数の見方
ブレーデンスケールの評価方法は「患者の最も低い機能水準」に合わせて点数をつけることが原則です。たとえば、日中は車いす座位でも夜間はベッド上全介助であれば、活動レベルは低い方に合わせて評価します。留置カテーテル中で失禁はなくても、皮膚湿潤リスクが残る場合は「湿潤」を過大評価しないよう注意が必要です。
活動は「ベッド外への離床レベル」、移動は「ベッド上で体位を変えたり、ずり上がりできるか」といった軸で考えると迷いにくくなります。点数評価と同時に、「なぜその点数になったのか」を短いコメントで残しておくと、多職種カンファレンスでの共有がスムーズです。ブレーデンスケールの結果を、体位変換・寝具・栄養など具体的なケアにどう落とし込むかをセットで考えることが重要です。
再評価のタイミングは、「入院・入所時/状態変化時/転棟・転院時」を原則とし、急性期病棟では 48 時間ごとの評価を運用例として設定する施設もあります。総合点の推移だけでなく、弱点項目の改善度(例:湿潤 2 → 3、活動 1 → 2)を追うことで、介入効果を客観的に振り返りやすくなります。
よくある採点ミス:ここを直すと “使い方” が安定する
「点数が合わない」「毎回ブレる」は、観察軸が混ざっていることが多いです。下表を “ チーム内の共通ルール ” として使うと、採点が介入につながりやすくなります。
| つまずき | 起きやすい誤解 | 防ぎ方(判断軸) | 記録の一言例 |
|---|---|---|---|
| 活動と移動の混同 | 離床できる=ベッド上でも動ける、と判断してしまう | 活動=ベッド外(座位・立位・歩行)/移動=ベッド上の体位変換・ずり上がり | 離床は可だが夜間の寝返りは不可 |
| 湿潤の過小評価 | 失禁がないと湿潤リスクなし、と判断しがち | 発汗・浸軟・滲出・おむつ内環境など “ 皮膚が湿る要因 ” で判断 | 会陰部に浸軟あり/スキンケア強化 |
| 摩擦・ずれの見落とし | 圧(体圧)だけで考えてしまう | 頭側挙上・ずり落ち・移乗介助の剪断をセットで観察(姿勢・介助法・支持面も含める) | 背上げで前滑り大/引き上げを標準化 |
| 日中だけで採点する | 昼は動けるから高得点にしがち | 原則は “ 最も低い機能水準 ” に合わせる(夜間・疲労・鎮静を含む) | 夜間は全介助で同一体位が長い |
記録シート( PDF ダウンロード )
ラウンドやカンファで「弱点項目 → 介入 → 再評価」を揃えるために、A4 1 枚の記録シートを用意しました。評価条件(直近 24 時間、体位・支持面、湿潤要因など)を先に固定し、項目別の点数変化でケアの効き具合を追える設計です。
プレビュー(ここをタップすると開きます)
カットオフ値と運用の考え方
一般的な運用では、ブレーデンスケールの総合点 ≤ 18 を「褥瘡リスクあり」とみなし、体圧分散マットレス導入や体位変換頻度の見直しなどを検討します。ただし、 ICU や高度急性期など患者背景が大きく異なる環境では、最適なカットオフ値が 12–16 程度に変動することも報告されています。
本記事では、「標準的な目安は ≤ 18 /しかし運用は各施設の規定と病棟特性を最優先」という二層構造で説明することを推奨します。カットオフ値はあくまでスタートラインであり、「スコアが低いから終わり」ではなく、「なぜ低いのか」「どの項目から介入するか」を考えるためのトリガーとして活用します。特に体圧分散・ずれ対策・栄養の 3 本柱は、弱い項目に合わせてセットで実装することが重要です。
褥瘡評価における他スケールとの使い分け
褥瘡評価に用いられるスケールには、ブレーデンスケール以外にも OH スケールや K 式スケールなどがあり、介護力や生活環境を反映しやすい特徴があります。在宅や介護施設では、介護者の負担や環境調整の視点を含めやすいこれらのスケールが有用な場面も多くあります。
一方で、ブレーデンスケールは 6 項目が明確で、点数と評価項目がそのままケアプランに落とし込みやすいのが利点です。「どの褥瘡リスク要因が弱いのか」を因子別に特定しやすいため、多職種での共有や対策の優先順位付けに向いています。小児では Braden Q/QD などの小児版スケールの使用が推奨されており、新生児・小児 ICU や医療デバイス関連褥瘡のリスク評価に対応しています。
現場の詰まりどころ=解決の三段(必須)
詰まりが起きるのは「点数の付け方」より、点数をケアに翻訳する手順が人で違うときです。弱点項目を 1 行で統一し、体位変換・支持面・湿潤対策・栄養連携を “ セット ” で更新できると、申し送りと再評価が揃いやすくなります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 総合点と項目別、どちらを優先して見ればよいですか?
項目別(弱点)を先に見るのがコツです。総合点は「リスクがあるか」を拾う入口ですが、実際にケアが動くのは “ どの項目が低いか ” です。弱点を 1 行化して、体位変換・支持面・湿潤対策・栄養の優先順位へ直結させると、評価が介入につながります。
Q2. 活動と移動が混ざって採点がブレます。区別のコツは?
活動=ベッド外(座位・立位・歩行)、移動=ベッド上(体位変換・ずり上がり)で固定すると迷いが減ります。日中に離床できても、夜間や疲労時に寝返りができないなら「最も低い水準」に合わせて採点します。
Q3. 湿潤は「失禁の有無」だけで判断してよいですか?
失禁だけでなく、発汗、浸軟、滲出、おむつ内環境など “ 皮膚が湿る要因 ” を含めて判断します。迷ったら安全側(低得点)に倒し、スキンケアと観察(どこが・どれくらい湿るか)をセットで回すと運用が安定します。
Q4. 再評価はどのタイミングで入れるのが実務的ですか?
原則は「入院・入所時/状態変化時/転棟・転院時」です。実務では “ 予定に入れる ” のが重要で、急性期なら 24〜 48 時間、慢性期・療養なら週 1 回など、病棟の標準手順に合わせて固定すると継続しやすくなります。総点だけでなく、項目別の変化を追うと効果判定が速くなります。
次の一手(行動)
ブレーデンスケールは「採点」より、弱点の言語化 → 介入 → 再評価が揃うと実装が進みます。理解をつなげるなら、次の 2 本だけで流れが固定できます。
参考文献
- Bergstrom N, Braden BJ, Laguzza A, Holman V. The Braden Scale for Predicting Pressure Sore Risk. Nurs Res. 1987;36(4):205–210. PubMed / DOI
- Agency for Healthcare Research and Quality. Preventing Pressure Ulcers in Hospitals: Braden Scale. AHRQ
- Huang C, et al. Predictive validity of the Braden Scale for pressure injury risk: systematic review and meta-analysis. Nurs Open. 2021;8(5):2194–2207. PubMed / DOI
- 日本褥瘡学会. 褥瘡の予防(一般向け). JSPU
- Indiana Dept. of Health. Braden Scale(スコア帯を含む配布版). PDF
- Braden Q / QD(小児)教育モジュール. Children’s Hospital of Philadelphia. CHOP
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、褥瘡予防や体圧管理、栄養(リハ栄養)などの領域を中心に、臨床で明日から使える評価・プロトコルを発信しています。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



