体圧分散マットレスの種類と選び方|褥瘡予防と離床を両立する PT の判断軸
結論:体圧分散マットレスは「種類から選ぶ」のではなく、褥瘡リスク(皮膚)× 体動(寝返り)× 介助体制(夜間)× 離床目標から逆算して選ぶと失敗しにくいです。PT は褥瘡予防だけでなく、マットレスが起き上がり・端座位・呼吸・睡眠に与える影響まで含めて、「予防」と「離床」を両立させます。
この記事はどの支持面を選ぶかを整理する親記事です。導入当日の条件固定や、 0–24 / 24–48 / 48–72 時間での再評価は 導入後 72 時間の調整プロトコル で扱います。ここでは、静止型・交互圧・自動体位変換付きの違いと、ステップアップ / ステップダウンの判断軸に絞って整理します。
※表は横にスクロールできます。
| まず見る条件 | 推奨(目安) | PT のチェックポイント |
|---|---|---|
| 自力体位変換あり/離床を優先したい | 静止型(フォーム/ゲル等:reactive) | 沈み込み過多で起き上がりが崩れないか/端座位で滑り座りが増えないか |
| 自力体位変換が乏しい/中等度〜高リスク | 交互圧(エア:active) | 体幹の揺れ・睡眠の質・呼吸パターン/エア圧・サイクル設定の妥当性 |
| 夜間の体位変換が回らない/介助負担が大きい | 自動体位変換付き(active) | 傾斜角度・サイクルで疼痛/めまい/覚醒が増えないか |
定義と基本メカニズム
体圧分散用具は、臥位では特殊寝台用マットレス・上敷き・交換用マットレス、座位では車いすクッションなどが該当します。材質はフォーム(ウレタン等)、ゲル、エアなど多様です。
狙いは、点でなく面で支えて局所圧を下げることに加え、時間的に圧を動かし、皮膚血流が回復する「オフ」の時間を確保することです。さらに実務では、背上げ・端座位・移乗で生じるずれ(せん断)と、発汗・失禁・熱のこもりなどの微気候(温湿度)も同時に扱います。高機能が常に最善ではなく、「リスク・活動性・介助体制」に対して過不足がないことが基本方針になります。
選定で最初にそろえる 4 軸
選定で迷う原因は、機種の前に判断軸がそろっていないことです。最初に見るのは、①皮膚、②体動、③夜間体制、④離床目標の 4 つです。どれか 1 つだけで決めると、皮膚は守れても ADL が落ちる、あるいは離床はしやすいが発赤が残る、というズレが起こりやすくなります。
この 4 軸で見れば、「いま必要なのは圧の再分配か」「時間的移動か」「夜間介助の補助か」を整理しやすくなります。総論の段階で軸を言語化しておくと、導入後の評価もぶれにくくなります。
| 軸 | 何を見るか | 選定の方向性 |
|---|---|---|
| 皮膚 | 発赤、硬結、水疱、既存褥瘡、守るべき部位(仙骨・踵・大転子など) | 局所圧が残りやすいなら、支持面の強化を前向きに検討する |
| 体動 | 自力体位変換、起き上がり、端座位、立ち上がり、移乗 | 動作を保ちたいなら、沈み込みや揺れの少ない条件を優先する |
| 夜間体制 | 体位変換の実施頻度、スタッフ配置、家族介護力 | 体位変換を回しにくいなら、夜間負担を補える支持面を検討する |
| 離床目標 | 歩行再開、移乗自立、起き上がり練習、睡眠の安定 | 予防だけでなく、離床を落とさない条件で選ぶ |
厚さ・構造・機能の見方( PT がまず外さない 3 点 )
現場で詰まりやすいのは、「厚いほど安全」「機能が多いほど安心」という先入観です。実際は、底づき(圧の残存)・ずれ(せん断)・微気候(温湿度)の 3 点が崩れると、褥瘡リスクも離床も同時に悪化します。
厚さは「底づきを減らすための要素」の 1 つですが、沈み込みが増えるほど起き上がりや端座位は崩れやすくなります。構造は、フォーム(層構造で支える)/エア(セルで圧を動かす)/ハイブリッド(支えと動きを両立する)で得意分野が違うため、患者の体動と離床目標に合わせて「足す」より「合う」に寄せるのがコツです。
厚さ・構造・機能をもう少し細かく見たい場合は、厚さ・構造・機能の見方 にまとめています。親記事では「選び分けに効く観点」を押さえるところまでに留め、詳細な見方は別記事へ分けると整理しやすくなります。
体圧分散マットレスの主要タイプと使い分け早見表
ここでは成人の褥瘡リスク管理を想定し、代表的な種類(静止型/交互圧/自動体位変換付き)を比較します。静止型は reactive support surface、交互圧・自動体位変換は active support surface に相当します。
| タイプ | メカニズム | 適応の目安 | メリット | 留意点 |
|---|---|---|---|---|
| 静止型(フォーム/ゲル等) | 面で支え圧再分配を行う | 自発的体位変換あり・軽〜中等度リスク | 電源不要・静音・故障リスクが少ない・メンテナンスしやすい | 長時間同一体位では圧集中が残るため、体位変換とずれ対策は必須 |
| 交互圧(エアマットレス) | セルの膨張収縮で圧の時間的移動を繰り返す | 自力体位変換が乏しい・中等度〜高リスク | 同一部位への持続圧を避けやすく、高リスクの予防に向きやすい | 作動音、沈み込み、体幹揺れが睡眠や離床を邪魔しないか確認が必要 |
| 自動体位変換付き | 交互圧に加え、傾斜や側方移動で体位そのものを変化させる | 夜間の体位変換が困難・介助負担が大きい・非常に高リスク | 夜間介助負担を軽減しやすく、マンパワーが限られた場面でも対応しやすい | 音・振動・傾斜変化で睡眠や疼痛が崩れることがある。例外条件を先に決める |
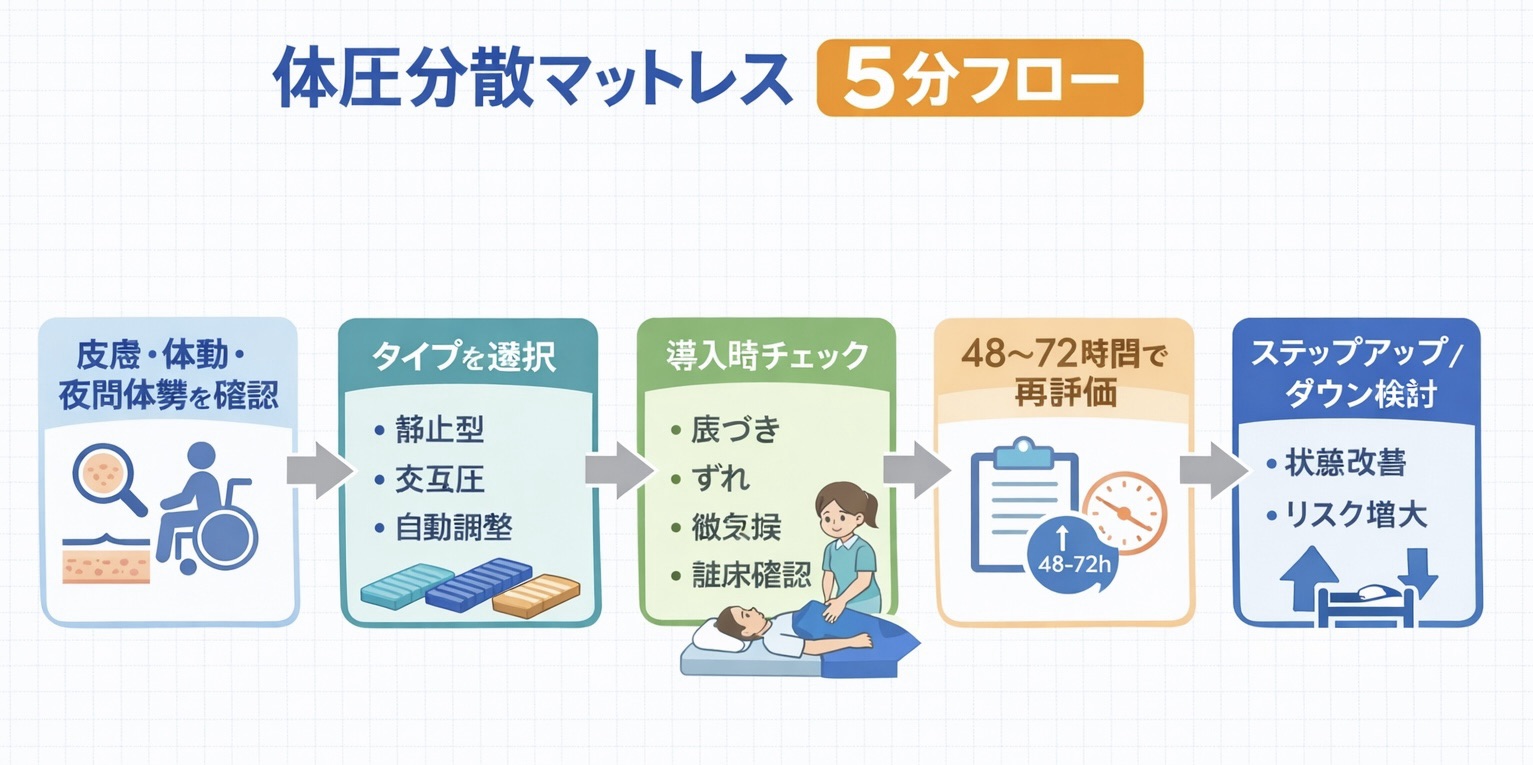
選び方( PT の臨床フロー )
体圧分散マットレスを「種類から選ぶ」のではなく、「評価から逆算して選ぶ」ことが重要です。実務では、①皮膚所見とリスク、②活動性と自力体位変換(寝返り・起き上がり・ベッド上座位)、③夜間マンパワー(スタッフ配置・家族介護力)、④いま困っている現象(底づき/ずれ/湿気・熱/睡眠障害/離床不安定)をそろえます。
そのうえで、静止型を基準にして不足がある場合に交互圧へ、夜間の体位変換が回らない場合に自動体位変換へ、と段階的にステップアップすると失敗が減ります。逆に、皮膚が落ち着いて離床を強めたい段階では、沈み込みや揺れを減らすためにステップダウンする選択も有効です。導入後の細かな見直しは 導入後 72 時間の調整プロトコル に分けておくと、役割がぶれません。
理学療法士が押さえたい評価とフォローのポイント
マットレスの種類によって、リハ場面で観察すべきポイントも変わります。静止型では「沈み込み過多による起き上がり困難」「端座位での骨盤後傾・滑り座り」を、交互圧では「作動時の体幹揺れによる不安定」「エア圧変化に伴う呼吸パターンと努力感の変化」を確認します。
PT が関与しやすいのは、「導入前の評価」「導入直後のフィッティング」「離床プログラムとの調整」「多職種カンファレンスでの情報共有」です。体重変化や浮腫、鎮静レベル、疼痛が変わると適切な支持面も変わるため、所見をそろえて共有すると設定とポジショニングが回りやすくなります。
ステップアップ / ステップダウンの考え方
支持面は、一度入れたら固定ではありません。褥瘡リスクが上がったときに支持面を強めるだけでなく、離床を進めたい時期には「守り過ぎ」になっていないかも見直します。
| 状況 | 考え方 | 次の一手 |
|---|---|---|
| 発赤や局所圧が残る | 静止型では不足している可能性がある | 交互圧などへのステップアップを検討する |
| 夜間の体位変換が回らない | 介助体制だけで支えるのが難しい | 自動体位変換付きの適応を検討する |
| 皮膚は落ち着いたが離床が落ちた | 支持面が強すぎて動作を邪魔している可能性がある | 沈み込みや揺れを減らす方向へステップダウンを考える |
| 睡眠や不穏が悪化した | 機器特性が負担になっている可能性がある | 夜間設定の調整や支持面見直しを検討する |
現場の詰まりどころ(よくある失敗と対策)
マットレス運用が崩れるときは、「褥瘡が怖いから高機能へ寄せた」結果として、離床や睡眠が崩れて体動が減り、むしろ皮膚リスクが上がるパターンが典型です。現象を 1 つずつ分解し、原因と対策を固定するとチームで再現しやすくなります。
| 起きやすい問題 | 主な原因 | まずやる対策 | 記録ポイント |
|---|---|---|---|
| 起き上がりが急に難しくなった | 沈み込み過多/身体が谷に落ち、体幹回旋が作れない | 静止型へ変更または硬さ調整、背上げ時の骨盤位置を再設定 | 起き上がり所要時間、介助量、骨盤後傾の増減 |
| 交互圧で体幹が揺れて不安定 | サイクル・圧設定が過剰/体幹支持が不足 | 圧とサイクルを緩和、体幹支持のポジショニングを追加 | ふらつき、恐怖感、端座位到達の可否 |
| ギャッチで赤くなる/仙骨が擦れる | 背上げでずれ(せん断)が増える/踵・仙骨の局所圧が残る | 背上げ前の骨盤位置を整える、ずれ対策と除圧を同時に行う | 発赤部位と持続、ずれ徴候、背上げ角度と時間 |
| 褥瘡リスクが下がらない | 支持面だけで解決しようとしている/体位変換・ずれ対策が不足 | 体位変換計画の再設計、ずれ評価とスライディング対策を同時に行う | 発赤の部位・持続、体位変換実施率、除圧方法 |
| 眠れない/夜間覚醒が増えた | 作動音・振動/傾斜変化による不快 | 夜間設定の調整、必要最小限の active に絞る | 夜間覚醒回数、日中の傾眠、せん妄兆候 |
選定後に確認する移行ポイント
この章では、導入後の細かな再評価までは扱いません。親記事としては、「選んだ支持面が大きく外れていないか」を早めに見分けるポイントだけ押さえれば十分です。詳しい条件固定や 72 時間の見直しは 導入後 72 時間の調整プロトコル を参照してください。
| 見る軸 | 確認したいこと | 外れていたとき |
|---|---|---|
| 皮膚 | 発赤や局所圧が導入前より悪化していないか | 支持面強化や除圧条件の見直しを考える |
| 離床 | 起き上がり、端座位、移乗が明らかに落ちていないか | 沈み込みや揺れを疑い、条件修正または見直しを考える |
| 睡眠・不快感 | 夜間覚醒、疼痛、不安感が増えていないか | 夜間設定や支持面の過剰を疑う |
| 詳しい再評価 | 0–24 / 24–48 / 48–72 時間での観察と調整 | 導入後 72 時間の調整プロトコル へ進む |
記録シート(PDF)
選定や見直しは「所見 → 対応 → 再評価」を同じ軸でそろえるほど、チーム内の判断がブレにくくなります。必要なら、A4 1 枚の記録シートを印刷して選定メモと共有に使ってください。導入後の細かな運用に入るときは、 72 時間記事とあわせて使うと整理しやすいです。
PDF を開く(印刷用)PDF を本文でプレビューする
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
交互圧(エアマットレス)は「動ける人」にも使っていいですか?
使えますが、優先順位は「褥瘡リスク」と「離床目標」のバランスで決めます。寝返りが可能で離床を強く進めたい症例では、沈み込みや体幹の揺れが動作学習を邪魔することがあります。まずは静止型(フォーム等)を基準に、皮膚所見・体動・夜間体位変換の実施状況をみて不足があれば交互圧へステップアップする考え方が安全です。
自動体位変換付きは「体位変換が不要」になりますか?
不要にはなりません。自動体位変換は夜間の介助負担軽減に有用ですが、体位変換の目的は「圧のオフ」だけでなく、ずれの管理、皮膚観察、疼痛・不快の調整も含まれます。自動設定は「チームの体位変換計画の一部」として扱い、皮膚所見や睡眠の質に合わせて設定を見直す運用が前提です。
厚さは何 cm 以上あれば安心ですか?
「何 cm なら安心」とは一概に言えません。厚くするほど底づきは減りやすい一方で、沈み込みが増えて起き上がり・端座位が崩れることがあります。厚さは数字ではなく、底づき・ずれ・微気候の 3 点が保てているかで評価し、導入前後の所見をそろえて比較するのが安全です。
交互圧で「揺れ・眠れない」が出たら、まず何を見直しますか?
まずは日中の離床目標と夜間の睡眠目標を分けて考えます。日中の訓練や端座位が不安定なら、離床時は揺れを減らす方向を優先します。夜間は覚醒回数、疼痛、せん妄兆候を見て設定を調整し、詳細は 導入後 72 時間の調整プロトコル で再評価すると整理しやすいです。
フォーム(静止型)だけで運用する場合、何が抜けやすいですか?
「体位変換の頻度」と「ずれ対策」が抜けやすいです。静止型は圧再分配に優れますが、同一体位が長いと圧集中は残ります。体位変換計画と、背上げ時の滑り・骨盤後傾などのずれ要因を同時に点検することで、褥瘡予防と離床の両方が安定します。
次の一手
本ページで「選び方の軸」をそろえたら、次は “ 全体像 → すぐ実装 ” の順に 2 本だけ進むと迷いが減ります。
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
記録・引き継ぎ・用具の運用が回らないときは、無料チェックシートで「詰まり」を可視化すると次の改善が速くなります。
無料チェックシートを確認する参考文献
- McInnes E, et al. Support surfaces for pressure ulcer prevention. Cochrane Database Syst Rev. 2015;9:CD001735. DOI: 10.1002/14651858.CD001735.pub5. PubMed: PMID: 26333288
- Shi C, et al. Beds, overlays and mattresses for preventing and treating pressure ulcers: an overview of Cochrane Reviews and network meta-analysis. Cochrane Database Syst Rev. 2021;8:CD013761. DOI: 10.1002/14651858.CD013761.pub2. PubMed: PMID: 34398473
- Nixon J, et al. Randomised, controlled trial of alternating pressure mattresses compared with alternating pressure overlays for the prevention of pressure ulcers: PRESSURE trial. BMJ. 2006;332(7555):1413. DOI: 10.1136/bmj.38849.478299.7C. PubMed: PMID: 16740530
- Kottner J, et al. Prevention and treatment of pressure ulcers/injuries: The protocol for the second update of the international Clinical Practice Guideline 2019. J Tissue Viability. 2019;28(2):51-58. DOI: 10.1016/j.jtv.2019.01.001. PubMed: PMID: 30658878
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



